| 图片: | |
|---|---|
| 名称: | |
| 描述: | |
- 2013年第27期(总第79期)——左侧乳腺肿块(已点评)
| 性别 | 女 | 年龄 | 36 | 临床诊断 | 乳腺纤维腺瘤 |
|---|---|---|---|---|---|
| 一般病史 | 体检发现左侧乳房肿块,活动可,影像学未见钙化影,提示纤维腺瘤。 | ||||
| 标本名称 | 乳腺肿块切除标本 | ||||
| 大体所见 | 灰白灰红色不规则组织一块,2.5cm×2cm×1.5cm,切面大部呈亮白色,质地韧。 | ||||
点评专家:薛德彬(181、182楼 链接:>>点击查看<< )
-
本帖最后由 草原 于 2014-05-07 09:29:58 编辑

知之者不如好之者,好之者不如乐之者。(语出幽梦影)
诊断:小管小叶癌,相当于小管癌样小管+线性或条索状小叶癌成分组合而成
低倍见很多小叶结构,小叶未见明确肿瘤样变(可有LCIS和或DCIS,不影响诊断),小叶结构之间可见很多索状和有微小腺腔和或有不易察觉腺腔的小管浸润生长,很像浸润性小叶癌,但小管样结构和小管癌不一样之处在于无明显成角,似乎开窗也太小了。免疫组化介于导管癌和小叶癌之间,主要是表达高分子量CK‘和E-cadherin。预后比小管癌差些,可有淋巴结转移。
原先认为这个是小叶癌的变异型,最近的免疫组化和其它研究证实这个病变仍是导管分化的肿瘤
同意。
-
zhouyanxia 离线
- 帖子:1264
- 粉蓝豆:911
- 经验:2509
- 注册时间:2012-05-29
- 加关注 | 发消息
-
zhouyanxia 离线
- 帖子:1264
- 粉蓝豆:911
- 经验:2509
- 注册时间:2012-05-29
- 加关注 | 发消息
-
bugyang2005 离线
- 帖子:132
- 粉蓝豆:44
- 经验:367
- 注册时间:2011-06-23
- 加关注 | 发消息
诊断:上皮样血管肉瘤;
依据:玻变的纤维间质中和小叶内都可见形态多样的上皮样的条索状、小管状肿瘤细胞,部分可见包涵体样结构,无小叶结构,浸润性生长;
鉴别:1、小叶癌,未见明显小叶上皮内瘤结构,肿瘤细胞形态多形性,导管周生长方式不明显,列兵样结构少;
2、上皮样血管内皮细胞瘤,乳腺小叶内起源的血管肿瘤,良性罕见;
3、结节性筋膜炎,局部侵犯小叶结构,不应该是良性改变;
4、硬化性腺病,其本质是肌上皮增生性病变,没有见到变化的谱系,且结构也不像;
标记:ER、PR、Her-2、CK8/18、CK5/6、P63、CD34、CD31、F8、Vim
-
shixiaopeng 离线
- 帖子:29
- 粉蓝豆:324
- 经验:53
- 注册时间:2010-05-15
- 加关注 | 发消息
诊断:(左侧乳腺)恶性肿瘤,倾向间叶肉瘤
依据:低倍镜下,乳腺小叶结构存在,小叶外间质见内见异型细胞浸润,弥散分布,裂隙状及条索状,内衬上皮样细胞;高倍镜下,肿瘤细胞大,异型性明显,圆形或多边形,胞浆丰富嗜酸性,核大,核染色质粗糙,未见明显核仁。
鉴别诊断:1、上皮样血管内皮瘤:瘤细胞异型性不明显,介于良恶性血管肿瘤之间
2、乳腺浸润性小叶癌:瘤细胞黏附性差,列兵样或靶环样排列,ER/PR等阳性
3、乳腺浸润性导管癌:形态温和,管状,肌上皮缺乏,血管源性标记物阴性
4、转移性癌:结合病史及免疫组化结果
免疫组化:CK5/6,P63,ER,PR,C-erbB-2,Vim,CD31,CD34等

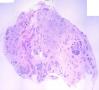
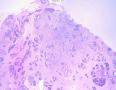
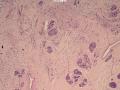
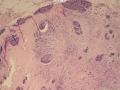
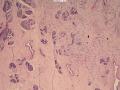
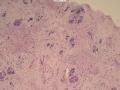
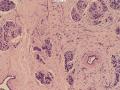
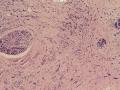
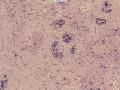
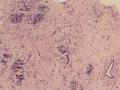
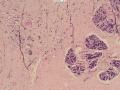
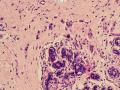
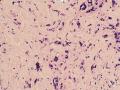
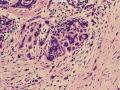
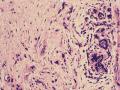
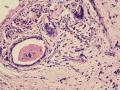









 难看,恶性的可能性大。
难看,恶性的可能性大。
















