| 图片: | |
|---|---|
| 名称: | |
| 描述: | |
- 2012年第43期——乳腺肿物(已点评)
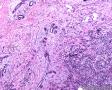
患者女性,47岁, 查体发现乳腺肿物,大小:2.3×2.1×1.8cm,灰白色,质地韧,边界不清。
免疫组化结果示:AE1/AE3(-),LCA(-)Vimentin(3+),MPO(-),ER(-),PR(-),GCDFP(-),CK5/6(-),EGFR(-);其他见下面:
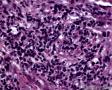
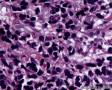
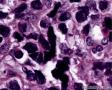
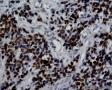
图1--Desmin
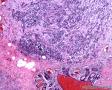
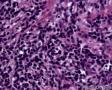
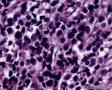
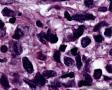
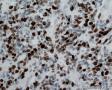
图2--MyoD1
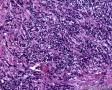
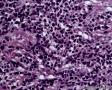
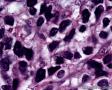
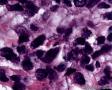
图3--Myogenin
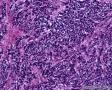
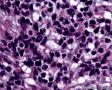
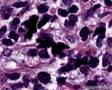
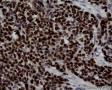
图4--Ki-67
本例图片采用麦克奥迪MoticBA410显微镜+MoticPro285A摄像头采集制作。
点评老师:杨怀涛老师
点评专家:赵澄泉、杨怀涛(124楼 链接:>>点击查看<< )
获奖名单:suntiger(3楼 链接:>>点击查看<< )
-
本帖最后由 草原 于 2012-12-02 20:12:27 编辑
支持93楼水若寒老师的!其实贴主已做了挺好的免疫组化了!AE1/AE3(-),LCA(-)Vimentin(3+),MPO(-),ER(-),PR(-),GCDFP(-),CK5/6(-),EGFR(-);我就是不明白许多同道还在考虑淋巴造血系统的肿瘤是怎么考虑的!?

- 海阔天空随心而去!
-
kxzr001212 离线
- 帖子:12
- 粉蓝豆:1
- 经验:64
- 注册时间:2009-10-27
- 加关注 | 发消息
-
yaoliuchina 离线
- 帖子:7
- 粉蓝豆:1
- 经验:21
- 注册时间:2008-04-21
- 加关注 | 发消息
-
yaoliuchina 离线
- 帖子:7
- 粉蓝豆:1
- 经验:21
- 注册时间:2008-04-21
- 加关注 | 发消息
-
lijunchuan 离线
- 帖子:151
- 粉蓝豆:52
- 经验:295
- 注册时间:2006-11-04
- 加关注 | 发消息
-
weifengyuyu 离线
- 帖子:3
- 粉蓝豆:2
- 经验:32
- 注册时间:2010-04-18
- 加关注 | 发消息

从形态学看:细胞排列成片状、条索或弥漫分布,破坏乳腺组织;细胞中等偏大,胞浆透明,细胞核极不规则,可见核扭曲,染色质深染,偶见核分裂,无坏死;组织学和细胞学都支持是恶性肿瘤,
考虑1.乳腺小叶癌,细胞形态不像,没有明显的靶环样结构。
2.化生性癌:是否还有分化好的腺癌的区域,多取材寻找。
3.肌上皮癌:透明细胞型,并可有鳞癌,梭形细胞癌等改变。
4.淋巴造血系统肿瘤:不管是DLBCL,LBL,还是MALT,细胞核的形态都不能用淋巴造血来源解释。
5.恶性黑色素瘤:排除性诊断。
免疫组化:肌源性标记物阳性,则考虑1.横纹肌肉瘤:
2.化生性癌:寻找腺癌分化。
-
1964599162 离线
- 帖子:222
- 粉蓝豆:3
- 经验:346
- 注册时间:2012-05-18
- 加关注 | 发消息
诊断:(乳腺)横纹肌肉瘤,或 化生性癌伴横纹肌肉瘤分化。
临床:患者女性,47岁
组织学:肿瘤边界不清,呈浸润性生长,细胞弥漫成片,或呈小条索状。细胞小圆形,核大,深染,核浆比明显增大,核型不规则,可见核分裂像,胞浆透亮。
如此形态,需要考虑的有:
1. 乳腺癌(化生性癌,透明细胞癌):化生性癌常发生于老年人,多表现为腺癌合并其他肿瘤成分,常为鳞癌或者梭形细胞成分;透明细胞癌常具有导管癌的特点,且癌细胞边界清楚。
2.恶黑:乳腺原发非常罕见,若为继发,则有原发肿瘤存在的依据
3. 淋巴造血系统肿瘤(MALT淋巴瘤,淋巴母细胞性淋巴瘤,血管免疫母T细胞性淋巴瘤,粒细胞肉瘤)
4. 脂肪肉瘤:小细胞性脂肪肉瘤,应可以见到分枝状血管和粘液样背景以及脂肪母细胞。
5. 神经内分泌肿瘤:应为高度恶性的神经内分泌肿瘤,常可以看到明显的坏死。
免疫组化:Desmin(+) 、MyoD1(+) 、Myogenin(+) 、Ki-67约50%(+) ; AE1/AE3(-),LCA(-),Vimentin(3+),MPO(-),ER(-),PR(-),GCDFP(-),CK5/6(-),EGFR(-)。
综合以上分析,结合HE及免疫组化,诊断主要考虑:(乳腺)横纹肌肉瘤,其次要考虑化生性癌伴横纹肌肉瘤分化,需加做更多的上皮标记,如P63,Ck8/18等。

- 希望人生没有遗憾!
诊断:(乳腺)横纹肌肉瘤。
低倍,肿瘤细胞弥漫片状生长,部分在纤维间质中浸润性生长。条索状浸润,局部可能三五个细胞围绕成腔样结构。高倍,细胞核大,深染,胞质丰富,细胞不规则,多角形。但核浆比明显增大。从乳腺肿瘤发生的常见类型看,细胞形态不像常见的导管癌和小叶癌。那么乳腺最常见的肿瘤有哪些呢?
1. 淋巴造血系统肿瘤(DLBCL,间变大,粒细胞肉瘤)
2. 转移性恶黑
3. 化生性癌
4. 肉瘤,血管肉瘤最常见。有无其它可能?
5. 神经内分泌肿瘤等等。
细胞核大,深染,胞质丰富,细胞不规则,多角形,这样的细胞特点在DLBCL中不常见;在间变大细胞淋巴瘤可以出现多角形细胞,但典型的肾型大细胞没有见,并且最重要的一点,背景细胞很单一,几乎不是间变大细胞淋巴瘤的特点。而粒细胞肉瘤几乎总是或多或少可以找到不成熟的嗜酸性粒细胞的存在。低倍很有特点,那种小细胞弥漫,条线样结构。而此例没有。至于转移性恶黑,病理变化千万,需要结合临床,放在鉴别诊断之列。而神经内分泌肿瘤分化差时总会伴随坏死,核分裂,及丰富的血管,故而排除。发生在乳腺最常见的肉瘤,最常见的是血管肉瘤,而此例,无论低倍高倍,没有一点血管移形的影子,故而也排除之。那么结合临床,HE特点,有无其它可能?如此恶的细胞,在我们常见的滑模肉瘤中是不常见的。MPNST中的上皮样型可以出现细胞的异型性,但血管是非常有特点的,那种围绕血管的纤维素样坏死此例缺乏。平滑肌肉瘤不管长的如何,总会有梭形细胞的区域的过度,而最后脂肪肉瘤的去分化,横纹肌肉瘤都可以出现此异常的细胞。
综合以上分析,结合HE及免疫组化,诊断:(乳腺)横纹肌肉瘤。