| 图片: | |
|---|---|
| 名称: | |
| 描述: | |
- 2012年第28期——左颈部肿块(已点评)
- BCL-2-100
- BCL-6-200
- CD3-40
- CD10-100
- CD20-100
- CD30-200
- CD34-200
- CD38-200-2
- CD43-100
- CD56-100
- Ki67-100
- LCA-100
- MUM-1-200
- MUM-1-200
病史:男,22岁,发现左颈部肿块2周。
欢迎老师们积极展开讨论,本例诊断过程中有颇多的波折,经历了三批免疫组化,也经过上海肿瘤医院会诊,免疫组化结果将在后期陆续公布。
第一批免疫组化结果
第二批免疫组化结果
第三批免疫组化结果
巨检:送检肿块大小直径4cm。
本例图片采用麦克奥迪MoticBA410显微镜+MoticPro285A摄像头采集制作。
点评专家:陈刚(159楼 链接:>>点击查看<< )
获奖名单:无(楼 链接:>>点击查看<< )
-
本帖最后由 草原 于 2012-09-24 08:41:39 编辑

- 只要你的脚还在地面上,就别把自己看得太轻;只要你还生活在地球上,就别把自己看得太大
-
chenliu0552 离线
- 帖子:502
- 粉蓝豆:22
- 经验:985
- 注册时间:2010-12-10
- 加关注 | 发消息
非常精彩、有挑战性和探索价值的病例。
争论的焦点在于浆母细胞淋巴瘤、ALK+的大B细胞淋巴瘤和ALL+的间变T细胞淋巴瘤(ALCL)。
解决问题的关键在于对免疫组化结果的判读与理解,对本例而言,ALK、CD30、CD138、Kappa/Lambda等结果则至关重要。
个人考虑如下:
1. 未列入WHO(2008)范围的病变名称:
ALK+的浆母B细胞淋巴瘤:其病变特点:年轻发病,HE与浆母细胞淋巴瘤类似也符合本例特点,免疫组化ALK+, CD30-, Kappa/Lambda单克隆表达等。这种疾病名称在2003年国际权威的Blood杂志上使用过[1]。另外2011年我国华西医院也发表论文使用ALK+的髓外浆细胞骨髓的名称[2]。以上或许对本例有所借鉴。
2. 在WHO(2008)范围内考虑:
1) ALK+的大B细胞淋巴瘤:是现在WHO的B细胞淋巴瘤中相对可以解释本例ALK+, CD30-,因此使用此名称有一定的合理性,但本例HE并非典型的窦内细胞生长方式、ALK的表达模式以及Kappa/Lambda单克隆表达仍有疑问,需进一步探讨。
2) 浆母细胞淋巴瘤:能很好解释Kappa/Lambda单克隆表达,HE特点也符合,也是需认真考虑的名称。
鉴别诊断为ALK+ ALCL:难以解释Kappa/Lambda单克隆表达、细胞毒标记TIA1粒酶B的表达等问题,我个人不愿考虑ALCL。
参考文献
ALK-positive plasmablastic B-cell lymphoma with expression of the NPM-ALK fusion transcript: report of 2 cases.
Onciu M, Behm FG, Sandlund JT. Department of Pathology, St Jude Children's Research Hospital, 332 N Lauderdale St, Memphis, TN 38105, USA. mihaela.onciu@stjude.org
[2]Pathol Res Pract. 2011 Sep 15;207(9):587-91. Epub 2011 Aug 19.
ALK-positive extramedullary plasmacytoma with expression of the CLTC-ALK fusion transcript.
Wang WY, Gu L, Liu WP, Li GD, Liu HJ, Ma ZG.
Department of Pathology, West China Hospital of Sichuan University, Chengdu, China.
-
本帖最后由 一瓣香 于 2012-07-17 22:56:06 编辑
考虑:ALK阳性的大B
虽然T、B都阴性,但细胞粘附性差,生长方式是弥漫浸润生长,形态以免疫母和浆母细胞为主,还是要考虑淋巴瘤,特殊类型的大B。间变性大细胞淋巴瘤虽然多见于年轻人,但此例没有见到明确的hallmark cell,CD30也阴性,CD43也阴性,CD3是背景细胞阳性,虽然不是所有的间变大CD43都能阳性或者CD30都阳性,但CD43和CD30都阴性的间变大还是很少有的。有CD20阴性的大B,如:浆母细胞淋巴瘤,原发性渗出性淋巴瘤,ALK阳性的大B,还有富于细胞的结节硬化性HL,都可以不表达B系标记。间变性浆细胞瘤也不表达B系标记,但此例暂不考虑,因为病人比较年轻,而且虽然CD38弱阳,但MUM-1阴性;其他有浆母形态的淋巴瘤:浆母细胞淋巴瘤,原发性渗出性淋巴瘤的实体型,ALK阳性的大B,老年人EBV阳性大B。原发性渗出性淋巴瘤和富于细胞的结节硬化性HLCD30阳性,可以排除;浆母细胞淋巴瘤和老年人EBV阳性大B的MUM-1阳性,此例阴性,也可以除外。
此例有浆样形态,但MUM-1阴性,CD38是弱阳表达,CD30也阴性,又结合病人比较年轻,所以淋巴瘤中只能往ALK阳性的大B上想,ALK阳性的大B的MUM-1可以不阳。建议补ALK、EMA、CD138(阳性率高些)、Igκ、Igλ。再补细胞毒标记进一步排除间变大;EBER也要做下,除外浆母细胞淋巴瘤和EBV阳性大B;HMB-45、S-100排除恶黑;PLAP排除转移性精原。
始终觉得这例像淋巴的,因为精原的话,一些浆样形态的瘤细胞不好解释,分化的太浆了,而且呈片的瘤细胞中反而缺乏小淋巴细胞的背景;而恶黑,虽可以形态多变,但还是觉得粘附性差些。
大红核仁,细胞缺乏粘附性,患者年轻,细胞有立体感,首先考虑ALCL,间变大细胞淋巴瘤
常规思路,如果发现一个肿瘤有大红核仁,有几个考虑:淋巴瘤,癌,或者恶黑,另外老师也曾经说过,你要看着明显的上皮样细胞,胞浆淡染,核仁就像一个眼睛在看着你,你要小心生殖细胞肿瘤
因为患者年轻,且发生在颈部,故淋巴造血肿瘤首先要考虑,其中就有几个考虑了,周教授也曾说过,发生在年轻人的淋巴系统肿瘤:Burkitt淋巴瘤,HL,ALCL,淋巴母细胞淋巴瘤
年轻患者常见的肿瘤除了淋巴造血系统的肿瘤外,软组织肿瘤中以横纹肌肉瘤常见,癌相对少见
其实间变大细胞淋巴瘤和DLBCL的鉴别主要还是看IHC,从形态学区别意义不大,因为部分DLBCL来自ALCL
免疫组化在鉴别诊断中有帮助

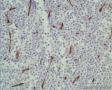
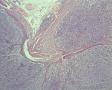
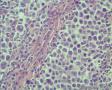
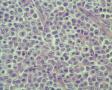
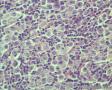
- 昆明
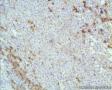
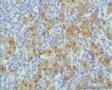
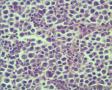
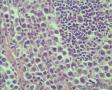
年轻人,颈部肿块,那么是结内还是结外?从图1低倍看似乎有被膜及被膜下窦,那就考虑是结内了,再看图2,纤维结缔组织分割包绕病变,这时第一个想到的是结节硬化型霍奇金淋巴瘤,接着看图3,被包绕的病变,大细胞很多,但特征性的RL细胞确找不到,仔细看,分隔病变的纤维结缔内可见到大细胞,与病变区域的肿瘤细胞相同,还有病变区内肿瘤细胞团块及条索周围又形成纤细的纤维组织,包绕肿瘤细胞,这点似乎与淋巴造成系统的肿瘤不相符,再看肿瘤细胞形态:细胞圆形,体积大、核仁明显,部分细胞核偏位,胞浆红染似浆细胞,细胞之间粘附性差。
既然考虑病变在淋巴结,还是先排除淋巴造血系统肿瘤:
1、结节硬化型霍奇金淋巴瘤,没有特征的RS细胞;
2、ALCL:生长方式不符合,另外也没有特征的ALCL细胞。
3、DLBCL:细胞形态很像是弥漫大B,但是组织结构不很支持。
4、粒细胞肉瘤:细胞形态不很支持。
5、Burkitt淋巴瘤:一般发生在结外。
免疫组化:CD3 CD20 PAX5 CD38 CD30 CD15 ALK EMA CD10 BCL-6 MAM-1 KI-67 EBV
考虑:实性腺泡状横纹肌肉瘤:细胞形态:细胞圆形,核大,核仁明显,部分核偏位,胞浆红染,细胞之间粘附性差;组织结构:纤维结缔组织分隔成结节状,结节内细胞巢被纤细的血管轴分隔;免疫组化:vim desmin MyoD1 Myogein
鉴别:1、转移性精原细胞瘤::PLAP
2、转移性恶性黑色素瘤:HMB-45 S-100
-
本帖最后由 xhyong 于 2012-07-13 22:10:19 编辑
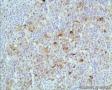
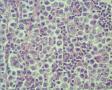
图15似乎能看到ALCL的hallmark cells
陈教授的幻灯关于大细胞淋巴系统肿瘤的主要诊断及鉴别诊断有:
DLBCL
ALCL
T or NK cell lymphoma predominated by large cells
Anaplastic plasmacytoma/plasmablastic lymphoma
Classic HL predominate by large cells
Histocytic/dendritic cell neoplasm
Plemporphic variant of mantle cell lymphoma