| 图片: | |
|---|---|
| 名称: | |
| 描述: | |
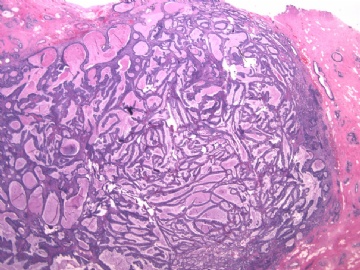
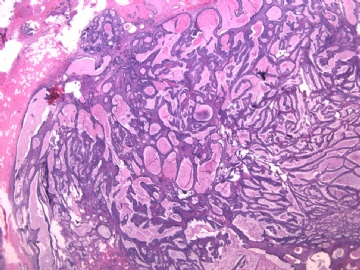
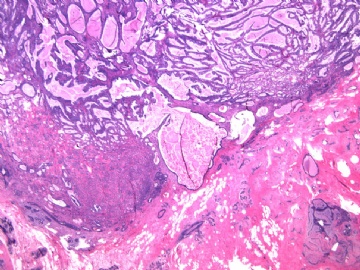
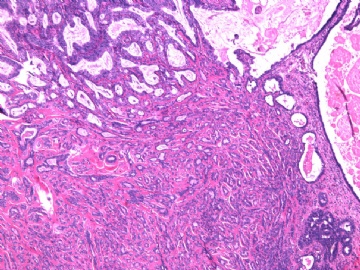
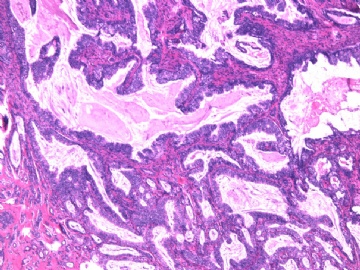
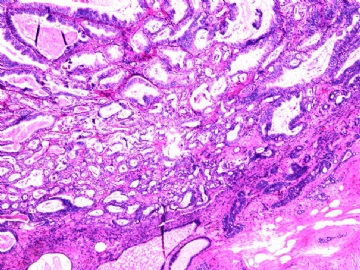
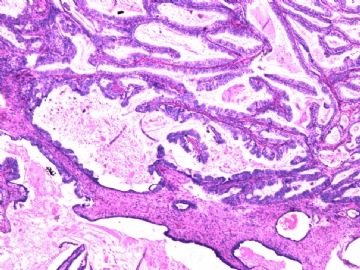
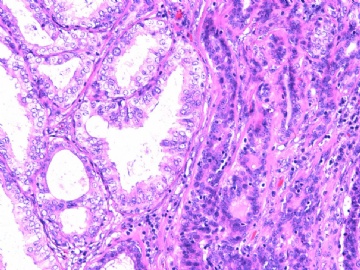
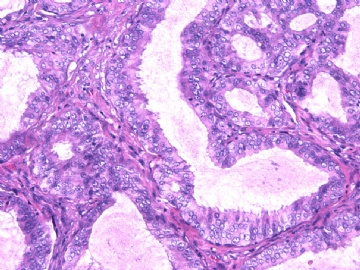
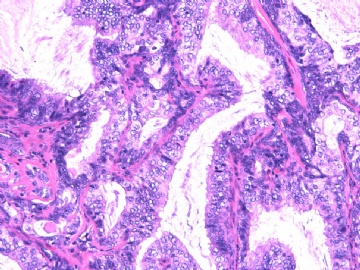
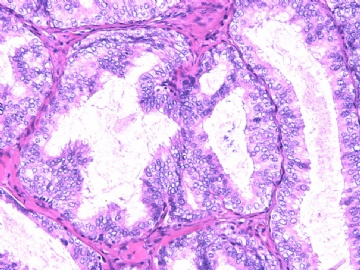
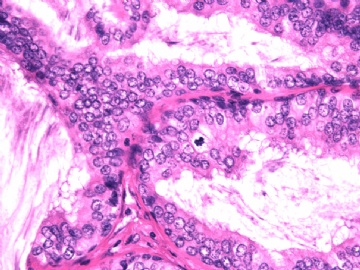
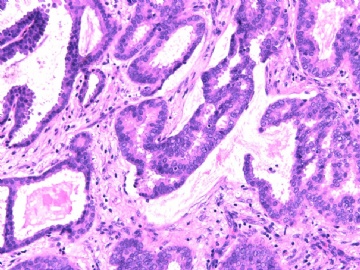
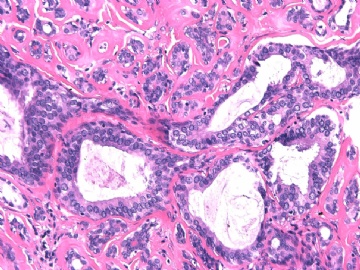
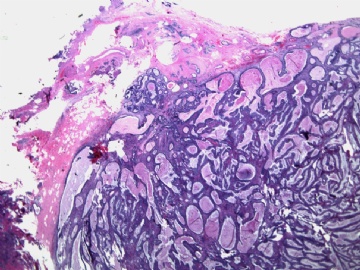
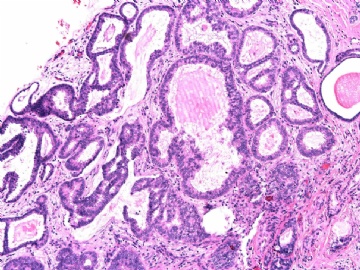
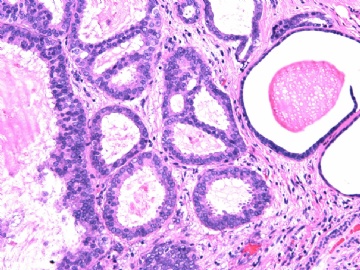
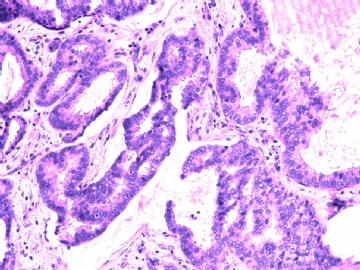
- B2892女性/35岁 左乳腺肿块3枚之一, 病理诊断?(IHC 2010-9-23)
| 姓 名: | ××× | 性别: | 年龄: | ||
| 标本名称: | 左乳腺肿块切除标本 | ||||
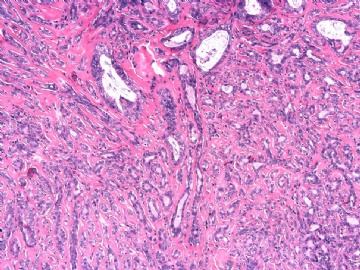
| 简要病史: | 发现左乳多发性肿块二周。 | ||||
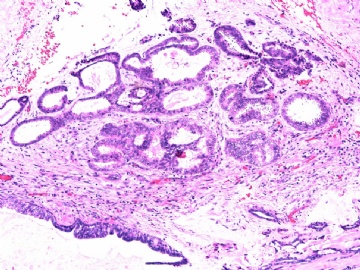
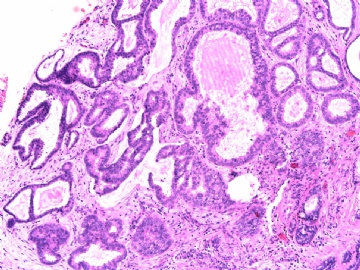
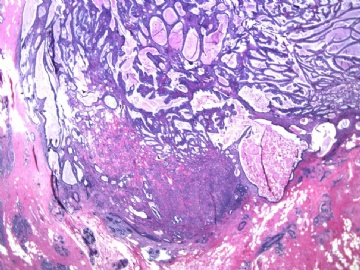
| 肉眼检查: | 乳腺切除组织二块,其中见3个结节,其中一个1.5x1.2x1.0cm,边界清楚,部分有包膜,切面灰红色,无粉刺样物。 | ||||
其他二枚肿块为典型纤维腺瘤。
-
本帖最后由 于 2010-09-23 05:47:00 编辑

- xljin8
相关帖子
- • 有挑战性吗?
- • 乳腺肿物
- • 乳腺包块,诊断?
- • 乳腺肿物
- • 左乳肿物
- • 乳腺肿物一例
- • 腺病?癌?其他?(12楼常规,24楼免疫组化及会诊结果)
- • 求助:56岁女,左乳肿物,能排除小管癌吗?
- • 38岁乳腺(新加HE切片)
- • 乳腺肿块
-
本帖最后由 于 2010-09-29 20:46:00 编辑
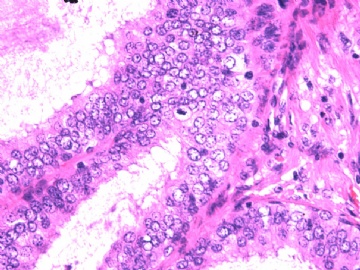
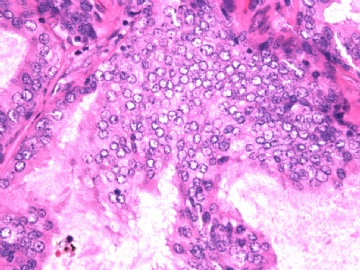
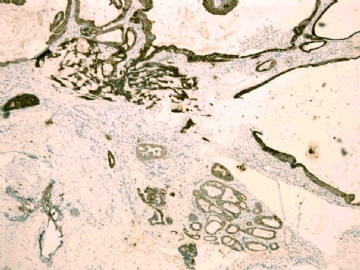
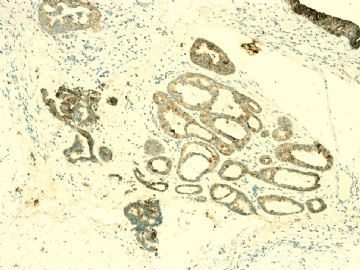
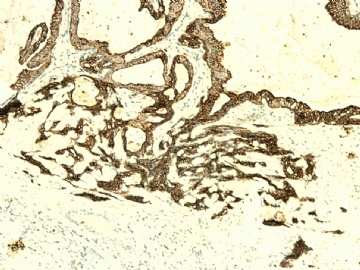
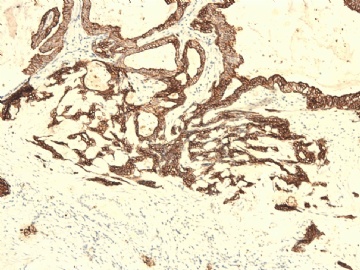
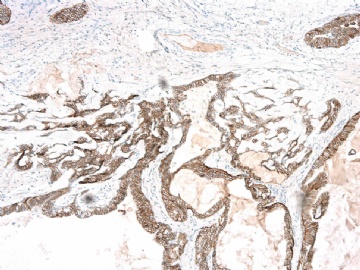
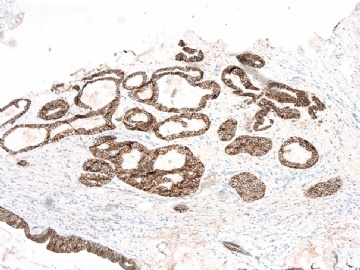
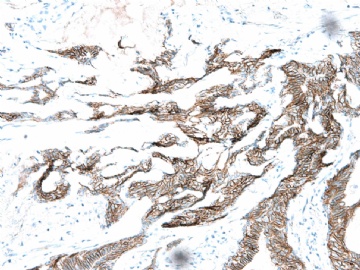
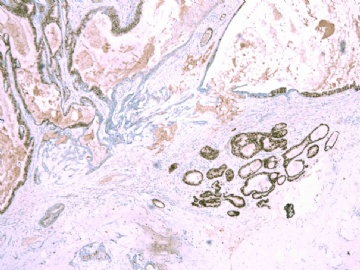
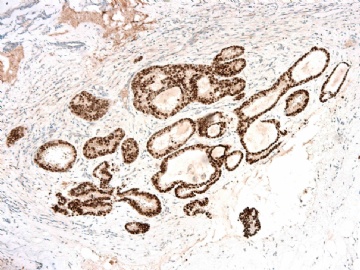
If above photos are p63 and SMMHC stains, I cannot agree the diagnosis of intraductal papillary ca or Papillary DCIS.
both stains demonstrate myoepithelial cells within the papillae
(如果上述照片是p63和SMMHC染色,我不同意诊断为乳头状癌或乳头状DCIS。
两种染色表明,乳头内均存在肌上皮细胞)
 金老师的免疫组化,背景比较强。但是内对照明确阳性,而且染色非常非常深,呈黑色。因此观察时可能需要调整一下判断标准:黑色为真正的阳性,黄色或棕色是阴性。阳性与阴性对比明显,结果很可靠。(我建议金老师把抗体再稀释一倍,减轻染色强度还能节省成本
金老师的免疫组化,背景比较强。但是内对照明确阳性,而且染色非常非常深,呈黑色。因此观察时可能需要调整一下判断标准:黑色为真正的阳性,黄色或棕色是阴性。阳性与阴性对比明显,结果很可靠。(我建议金老师把抗体再稀释一倍,减轻染色强度还能节省成本 )
)
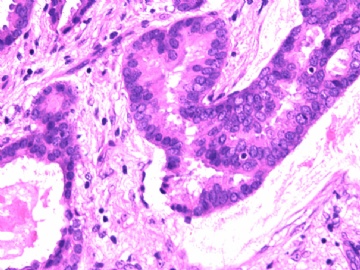
如果这样看,上述区域,乳头内确实存在极少量肌上皮细胞。
再结合IHC看HE:
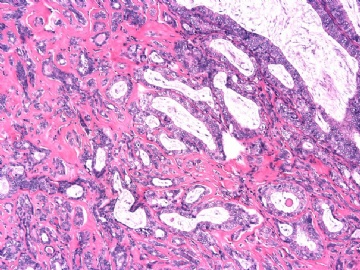
主要是三种病变:腺病,乳头状肿瘤,IDC NOS(2级?)。
腺病与乳头状肿瘤并存,是很常见的现象。
IDC或其原位癌成分(DCIS)累及腺病与乳头状瘤,也好解释残存的极少量肌上皮细胞。
因此考虑:微小浸润性导管癌(2级?)累及一部分乳头状瘤,伴硬化性腺病。当否?请赐教!
谢谢金老师!

华夏病理/粉蓝医疗
为基层医院病理科提供全面解决方案,
努力让人人享有便捷准确可靠的病理诊断服务。
-
xiaoxiulily 离线
- 帖子:26
- 粉蓝豆:265
- 经验:30
- 注册时间:2007-07-12
- 加关注 | 发消息
-
本帖最后由 于 2010-10-01 21:29:00 编辑
Dr. Jin,
Until you show good photos with myoepithelail stains, I do not think introductal papillary carcinom is present. Till now for the papillary lesion, at most we can consider if it is atypical papilloma.
(Dr. Jin,
在您提供满意的肌上皮标记物染色之前,我认为不存在导管内乳头状癌。到目前为止,这种乳头状病变我们最多考虑是否为不典型乳头状瘤。)
-
本帖最后由 于 2010-10-02 05:43:00 编辑
感谢Dr. Zhao的意见。
说实在的, 此病例诊断对我来讲是比较困难的。主要原因:1) “复杂性增生”背景;2) 导管内乳头状肿瘤;3) 局灶微浸润性癌。用疾病发生发展的观点如何把3者结合起来做为整体考虑? 我的习惯思维是乳腺病+乳头状瘤-不典型乳头状瘤-乳头状癌-早期浸润癌。因此, 把复杂的形态学改变简单的理解为: 硬化性乳腺病+乳头状瘤-乳头状癌-局灶微浸润癌。
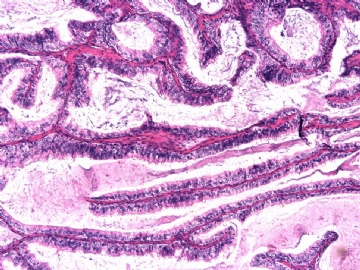
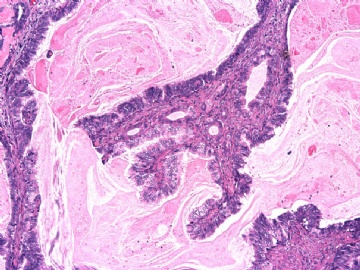
Tavassoli (AFIP Atlas of tumors 4 series, 2010) 把乳腺乳头状肿瘤分成乳头状瘤、不典型乳头状瘤、乳头状癌(原位癌)。在乳头状肿瘤疾病谱的二端, 乳头状瘤与乳头状癌的鉴别并不十分困难。而不典型乳头状瘤与乳头状癌的鉴别就比较难把握。
我对“不典型乳头状瘤”的定义是什么? 如何与乳头状癌鉴别? 不典型乳头状瘤的生物学行为如何? 并不够清楚的, 因此就复习了部分文献:
1) Page等 (Cancer 1996;78:258) 将乳头状肿瘤中不典型区域>3mm做为诊断乳头状癌的标准。何谓“不典型区域”? 它是指组织学和细胞学上具有与非粉刺型DCIS相同的区域。如不典型区域>3mm, 诊断为乳头状癌; 不典型区域≤3mm, 诊断为不典型乳头状瘤。
2) Tavassoli (Pathology of the breast, 2ed, 1998) 提出用比例来鉴别二者。不典型区域>病变的1/3诊断为乳头状癌;≤1/3诊断为不典型乳头状瘤。
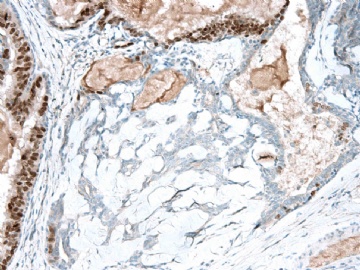
3) Tavassoli(AFIP Atlas of tumors 4 series, Tumors of breast, 2010)采用IHC标记肌上皮来鉴别二者。如果IHC标记>90%乳头肌上皮细胞消失,诊断为乳头状癌。
我理解上述3种标准(面积、百分比、肌上皮标记)实际运用在二种不同的情况:
(1)典型的乳头状瘤出现了高级别DCIS区域(DCIS累及乳头状瘤);
(2)乳头状瘤出现了某些形态学的不典型性。
因为,鉴别ADH和DCIS也同样包括了“质”和“量”的改变。
注意:
1)鉴别导管原位癌和浸润性癌是用肌上皮细胞的存在。
2)鉴别不典型乳头状瘤和乳头状癌时用乳头轴心肌上皮细胞的消失。
我非常同意Dr. Zhao 的意见,此病例肌上皮细胞没有消失,不能诊断为乳头状癌。但是又感到非常迷惑,“微浸润癌”是来自何处呢?
谢谢大家! 祝大家国庆愉快!

- xljin8
-
本帖最后由 于 2010-10-01 21:27:00 编辑
This is the attitute true pathologists should have. In fact in the practice whenever any pathologist give the different oppinion for our diagnosis, we have to think over and over for the dx. Dr. Jin gave us a good example. Whenever you have questions, review the good books and articles and try to understand in details. Do not sign out the case until you feel comfortable.
(真正的病理医生应有这种态度。事实上,在实际工作中,任何病理医生对我们的诊断提出不同意见,我们都必须反复再三思考。Dr. Jin就是榜样。无论何时,只要有疑问,就要查阅资料,努力弄清细节问题。除非自己觉得满意,否则不要签发报告)
-
本帖最后由 于 2010-10-01 21:33:00 编辑
This is very intersting and challengable case. I do not know why a few people attend the discussion. We are ok to say what we want to say. Dr. Jin will take the responsibilty for his case, but we do not. So it is an excellent way for us to practice by using others' cases.
(本例非常有趣、非常具有挑战性。我不知道为什么参与讨论的人那么少。我们发表任何见解都没有关系。Dr. Jin对自己的病例负责,但我们不需要负责。因此对我们来说,通过学习别人的病例,这是非常好的实践机会。)
-
本帖最后由 于 2010-10-01 21:41:00 编辑
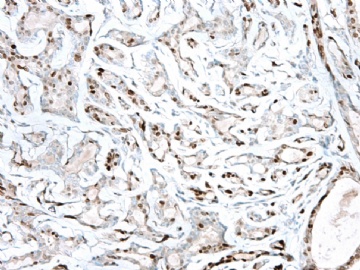
Photos indicate myoepithelial cells look absent. However as I mentioned in the begining, the cytomorphologic features and architecture are not like typical invasive carcinoma. In addition no DCIS or other invasion is identified in the specimen. I cannot say I am sure that it is not invasive focus now, but I really doubt it. Or I feel uncomfortable to call invasive carcinoma based on the photos. Can it be some benign mucocele-like lesions?. It will be easy to interpretate if the true glass slides can be reviewed.(图片显示肌上皮细胞看上去消失。然而正如我已经提到过,细胞形态学特征和结构特征不像典型的浸润癌。另外标本中未见DCIS和其它浸润灶。我现在无法确定它不是浸润癌,但我确实非常怀疑。或者说,根据这些图片我觉得称为浸润癌非常不合适。它可能是良性囊肿样病变吗?如果能看看真实切片会更容易判断。)
The patient may just had intraductal papilloma or may also had focal invasive ca which is difficult to explaine. It is a big question. Your diagnosis will determine the following treatment, patient's life quality.(患者可能只有导管内乳头状瘤,或者也可能有难以解释的局灶浸润癌。这是个大问题。诊断会决定患者的后续治疗和生活质量。)
Suggest to submit entire specimen for microscopic examination. If you do not see any DCIS or invasive ca, please be cautious to sign out the case.
Just for your reference
(建议全部标本取材,镜下观察。如果未见DCIS或浸润癌,请慎重签发报告。
仅供参考。)
-
本帖最后由 于 2010-10-02 20:31:00 编辑
Dr.Zhao 41楼的病理诊断得到形态学和IHC标记的支持!
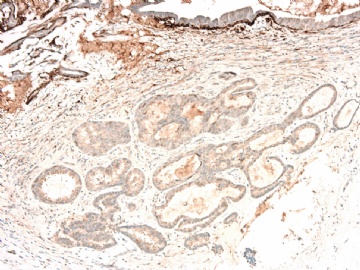
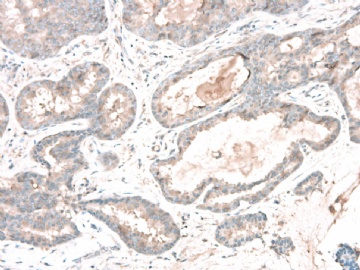
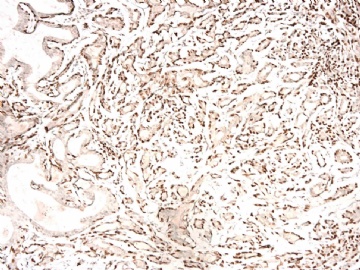
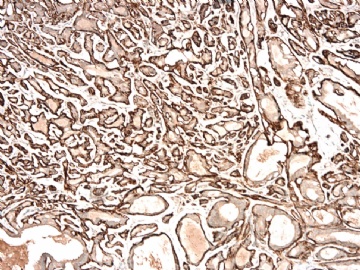
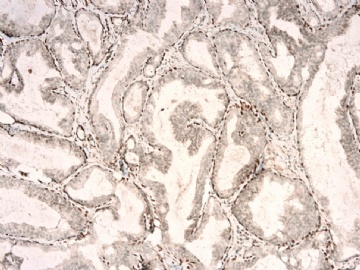
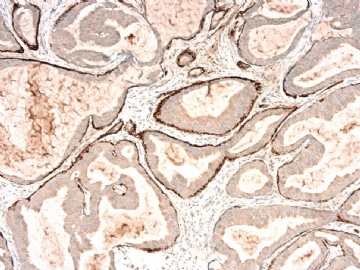
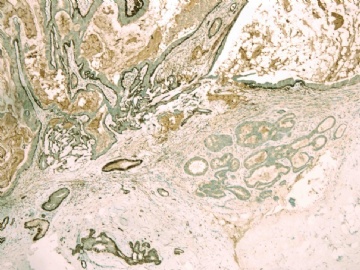
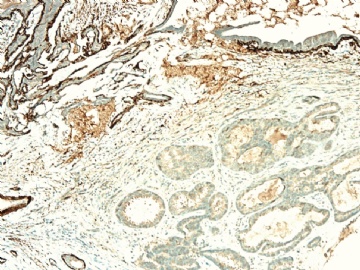
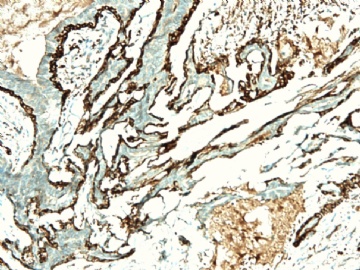
请看增加的HE形态和IHC标记照片:
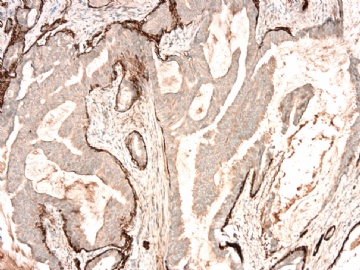
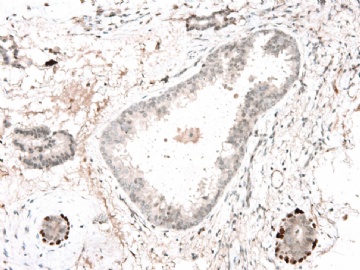
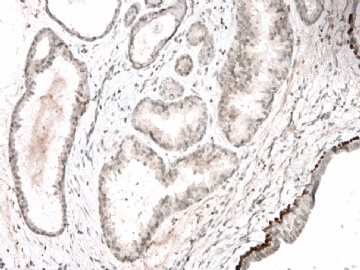
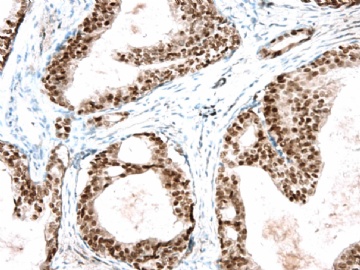
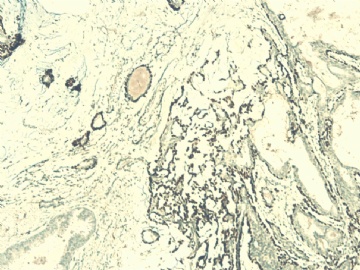
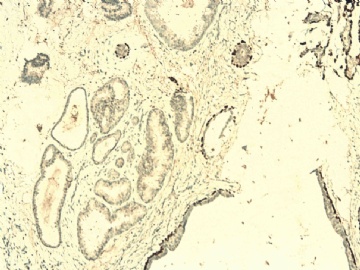
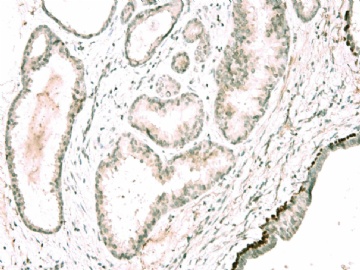
图 7-10 34BE12
图 11-13 E-cadherin;
图 14-18 ER( 图17硬化性腺病ER表达不均一;图18导管内癌ER均一性高表达)
图 19-21 p63;
图 22-24 SMMHC;
我们最怀疑为微浸润癌的区域是图3的左上角,经深切蜡块后此区域出现形态非常不规则上皮巢和非常有趣的免疫表型。
非常感谢Dr.Zhao!

- xljin8