| 图片: | |
|---|---|
| 名称: | |
| 描述: | |
- 2013年第09期(总第61期)——右乳肿物(已点评)
- 图1
- 图2
- 图3
- 图4
- 图5
- 图6
- 图7
- 图8
- 图9
- 图10
- 图11
- 图12
- 图13
- 图14
- 图15
- 图16
- 图17
- 图18
- 图19
- 图20
- 图21
- 图22
- 图23
- 图24
- 图25
- 图26
- 图27
- 图28
- 图29
- 图30
- 图31
- 图32
- 图33
- 图34
- 图35
- 图36
- 图37
- 图38
- 图39
- 图40
- 图41
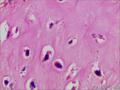
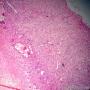
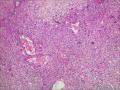
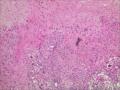
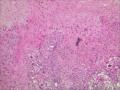
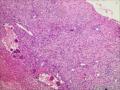
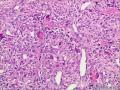
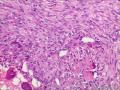
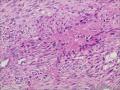
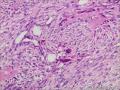
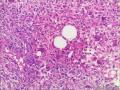
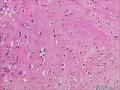
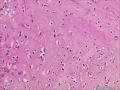
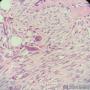
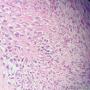
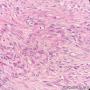
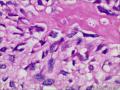
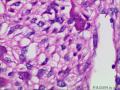
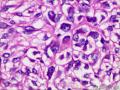
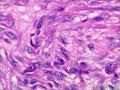
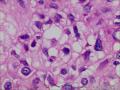
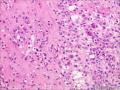
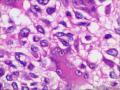
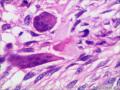
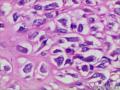
| 性别 | 女 | 年龄 | 63 | 临床诊断 | 右乳肿物性质待查 |
|---|---|---|---|---|---|
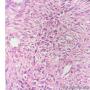
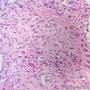
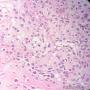
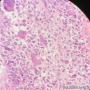
| 一般病史 | 发现右乳肿物5月余,右乳10点距乳头2CM处见一4.5X3.0CM肿块,质硬,表面欠光滑,界不清,活动度差,双腋下未触及淋巴结。 | ||||
| 标本名称 | 右乳肿物 | ||||
| 大体所见 | 灰白灰黄色带皮肤组织一个,大小6.0cm×5.5cm×4.0cm,皮肤面积大小5.0cm×2.0cm。皮下见一直径5.5cm结节,切面灰白灰红色,质韧,境界尚清。 | ||||
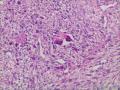
组化结果:
阳性表达:vim,SMA灶性,CD68,CD34血管,Ki-67阳性15%
阴性表达:CK5/6,CK高,CK20,CKpan,s-100,ER,PR,C-erbB-2,CD99,BCL-2,Des 肿瘤细胞阴性
点评专家:卢义生(106楼 链接:>>点击查看<< )
获奖名单:96298(14楼 链接:>>点击查看<< )
标签:肿物
-
本帖最后由 草原 于 2013-12-31 20:28:30 编辑
×参考诊断
此病例考虑为化生性癌,尚需免疫组化证实及多取材,除外骨肉瘤和叶状肿瘤Ⅲ级

- 王占东
-
zhangmy99880 离线
- 帖子:144
- 粉蓝豆:64
- 经验:602
- 注册时间:2013-01-05
- 加关注 | 发消息
-
zhangmy99880 离线
- 帖子:144
- 粉蓝豆:64
- 经验:602
- 注册时间:2013-01-05
- 加关注 | 发消息