| 图片: | |
|---|---|
| 名称: | |
| 描述: | |
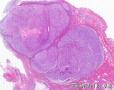
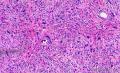
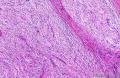
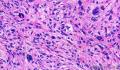
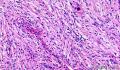
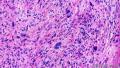
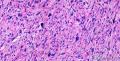
- 2014年第28期(总第107期)——右乳肿块
-
lijie821218 离线
- 帖子:103
- 粉蓝豆:214
- 经验:103
- 注册时间:2012-11-14
- 加关注 | 发消息
-
vitamin-xbl 离线
- 帖子:383
- 粉蓝豆:0
- 经验:431
- 注册时间:2007-04-03
- 加关注 | 发消息
-
vitamin-xbl 离线
- 帖子:383
- 粉蓝豆:0
- 经验:431
- 注册时间:2007-04-03
- 加关注 | 发消息
-
qiguaixiaozi 离线
- 帖子:147
- 粉蓝豆:16
- 经验:1821
- 注册时间:2011-01-12
- 加关注 | 发消息