| 图片: | |
|---|---|
| 名称: | |
| 描述: | |
- 2012年第43期——乳腺肿物(已点评)
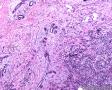
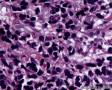
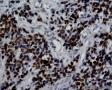
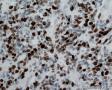
患者女性,47岁, 查体发现乳腺肿物,大小:2.3×2.1×1.8cm,灰白色,质地韧,边界不清。
免疫组化结果示:AE1/AE3(-),LCA(-)Vimentin(3+),MPO(-),ER(-),PR(-),GCDFP(-),CK5/6(-),EGFR(-);其他见下面:
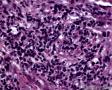
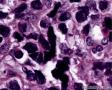
图1--Desmin
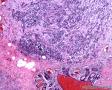
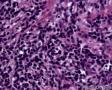
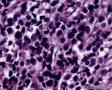
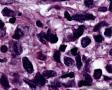
图2--MyoD1
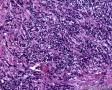
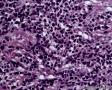
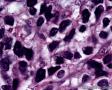
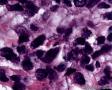
图3--Myogenin
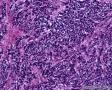
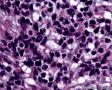
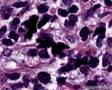
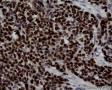
图4--Ki-67
本例图片采用麦克奥迪MoticBA410显微镜+MoticPro285A摄像头采集制作。
点评老师:杨怀涛老师
点评专家:赵澄泉、杨怀涛(124楼 链接:>>点击查看<< )
获奖名单:suntiger(3楼 链接:>>点击查看<< )
-
本帖最后由 草原 于 2012-12-02 20:12:27 编辑
-
本帖最后由 有福不在忙 于 2012-10-30 11:13:48 编辑
细胞特点:小,黑,密。有的胞浆透亮,像脂母,像细胞间桥(开窗)。排列呈片状,条索状。
首先考虑并排除小叶癌,原因,在乳腺长成这样的首先考虑本肿瘤。排除理由:如果这么简单就不会在这上传了。
我的诊断:小细胞性间皮瘤
鉴别诊断:小细胞癌,浸润性小叶癌,脂肪肉瘤,导管癌,淋巴造血系统肿瘤,小细胞恶黑,小细胞骨肉瘤,促纤维增生性小圆细胞肿瘤等。
免疫组化:MC,Calretinin,CgA,Syn, P120, E-cad ,S-100,CK5/6,CK7,Vimentin,LCA,MPO,HMB-45,CD99。

- 有福不在忙
-
yujing808416 离线
- 帖子:3
- 粉蓝豆:6
- 经验:33
- 注册时间:2012-10-18
- 加关注 | 发消息
本例低倍下,可见残存的乳腺小叶结构尚好,小叶间在纤维化背景中见肿瘤细胞浸润,呈细条索状、小巢状、片状,局部似有单行样排列,还可见浸润脂肪组织;高倍下,细胞中等大小,核浆比高,胞浆很少,核深染,核形不规则,异型性及多形性明显,未见明显红核仁,背景中可见个别嗜酸性粒细胞。综上,考虑恶性肿瘤:1、淋巴造血系统肿瘤,髓系肉瘤或T细胞淋巴瘤、DLBCL等首先要考虑;2、排除多形性浸润性小叶癌;3、排除乳腺原发或转移性小细胞癌。
建议免疫组化:LCA,pan-CK,CD3,CD20,CD43,CD117,MPO,CD34,CK7,E-cad,TTF-1,CD56,SYN,CGA等
-
EEEBAIJINMEI 离线
- 帖子:124
- 粉蓝豆:34
- 经验:525
- 注册时间:2011-09-15
- 加关注 | 发消息