| 图片: | |
|---|---|
| 名称: | |
| 描述: | |
- B42012年第25期—胃体部肿瘤(已点评)
| 性别 | 女 | 年龄 | 62 | 临床诊断 | 胃体部肿瘤、间质瘤? |
|---|---|---|---|---|---|
| 临床症状 | 因腹泻体检腹部CT,胃镜等发现胃体部肿瘤 | ||||
| 标本名称 | 胃体部肿块 | ||||
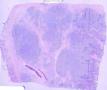
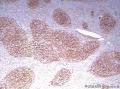
| 大体所见 | 灰红色结节状肿块及网膜组织9.0X6.0X3.0cm,肿块大小7.0X5.0X3.0cm,表面较光滑,肿块位于粘膜下,切面灰红,质中。 | ||||
免疫组化标记结果增生淋巴组织
本例图片采用麦克奥迪MoticBA410显微镜+MoticamPro285A摄像头采集制作。
点评专家:耿敬姝(45楼 链接:>>点击查看<< )
获奖名单:youthmd(24楼 链接:>>点击查看<< )
-
本帖最后由 城北 于 2012-08-11 09:39:03 编辑
-
liuzxguang 离线
- 帖子:69
- 粉蓝豆:147
- 经验:116
- 注册时间:2009-11-24
- 加关注 | 发消息
诊断:考虑B细胞原发性的恶性淋巴瘤,首先考虑为MALT淋巴瘤并进行性转化,部分转化形成弥漫性大B细胞淋巴瘤
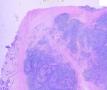
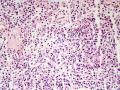
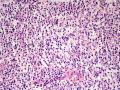
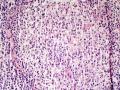
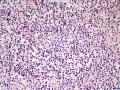
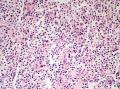
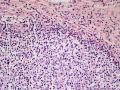
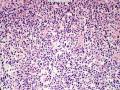
依据:1、肿瘤细胞呈弥漫性分布,低倍镜下显示B细胞淋巴瘤的特有图像,高倍镜下细胞有异型性,由小B细胞组成,散在中心细胞,免疫母细胞,和其他淋巴细胞;图1的右侧部分形成弥漫性分布,高倍镜下各种细胞混杂,其中一些为中心母细胞。
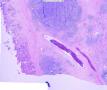
2、 部分细核偏位,呈浆细胞样分化,可见淋巴细胞侵犯腺上皮的淋巴上皮病变,细胞间较多透明物质;
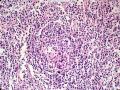
3、胃肠道为MALT淋巴瘤的好发部位,部分区域出现弥漫化改变;
4、肿瘤细胞侵犯边缘区并在滤泡间区扩展,可见到滤泡植入现象。
鉴别诊断:1、反应性病变
2、T细胞来源的淋巴瘤(部分细胞胞浆透明,核扭曲,背景可见散在的嗜酸性粒细胞)
3、各种小B细胞淋巴瘤:滤泡性淋巴瘤、套细胞淋巴瘤等
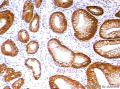
免疫组化 :CD20、pax-5等B细胞标记阳性;CD21和CD35可显示滤泡植入的FDC网
可做CD3鉴别T细胞淋巴瘤,CD5、cyclinD1鉴别套细胞淋巴瘤,CD10、BCL2、BCL6鉴别滤泡淋巴瘤,CD23等鉴别小淋巴细胞淋巴瘤
同时可检测HP,很多MALT淋巴瘤与HP感染有关

- 大家好,交个朋友吧
诊断:外周T细胞淋巴瘤:
酶标:CD3、CD4、CD20、CD10、BCL-6、CD21
鉴别诊断:1、边缘区淋巴瘤:不考虑边缘区淋巴瘤。理由:a :胃粘膜未见累及;b:华夏病理讲课中,周小鸽老师的“淋巴瘤的临床表现”中提到胃MALT型淋巴瘤的体积应该小于2cm,超过2cm不要考虑这个肿瘤,病史中提到该肿瘤的体积是7cm。
2、弥漫大B细胞淋巴瘤:好发于胃肠道和皮肤,但是细胞体积是正常淋巴细胞的2倍,CD20+;CD3-可鉴别

- 你所浪费的今天,是昨天死去的人渴望的明天。你所拥有的现在,是明天的你回不去的昨天。