| 图片: | |
|---|---|
| 名称: | |
| 描述: | |
- B251乳腺纤维腺瘤
| 姓 名: | ××× | 性别: | 年龄: | 25岁 | |
| 标本名称: | 乳腺 | ||||
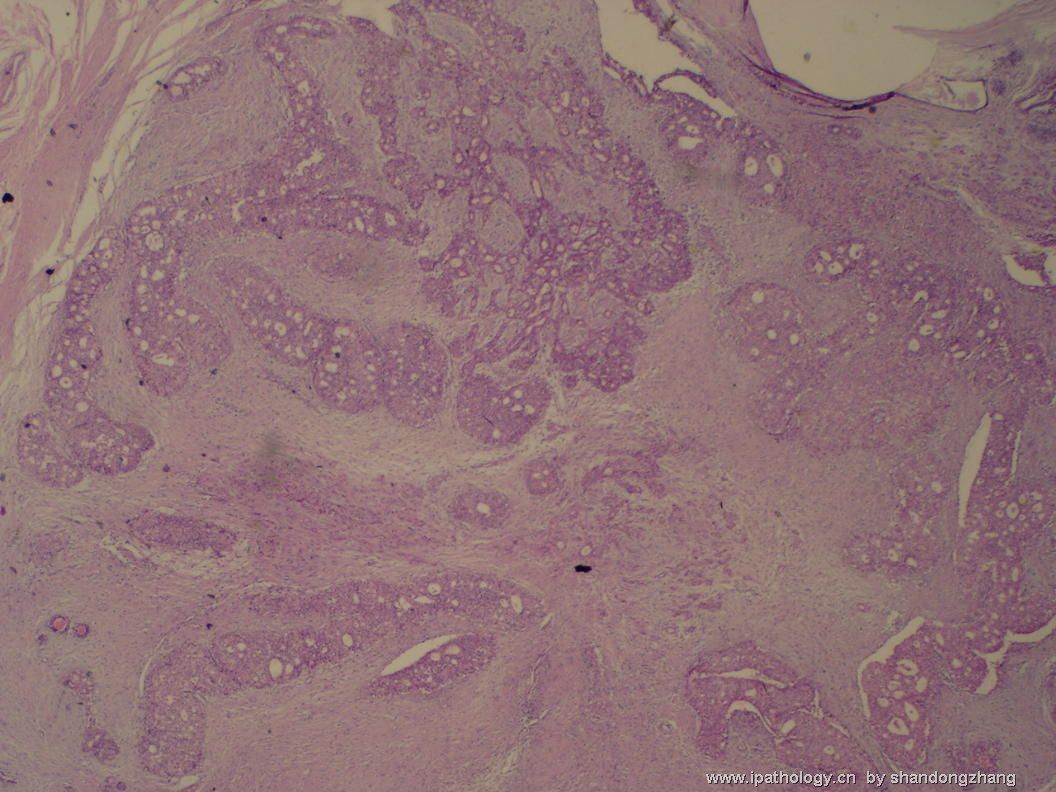
| 简要病史: | 3x2cm,包膜完整 | ||||
| 肉眼检查: | 切面灰白灰黄质韧 | ||||
名称:图1
描述:图1
名称:图2
描述:图2
名称:图3
描述:图3
名称:图4
描述:图4
名称:图5
描述:图5
名称:图6
描述:图6
名称:图7
描述:图7
名称:图8
描述:图8
名称:图9
描述:图9
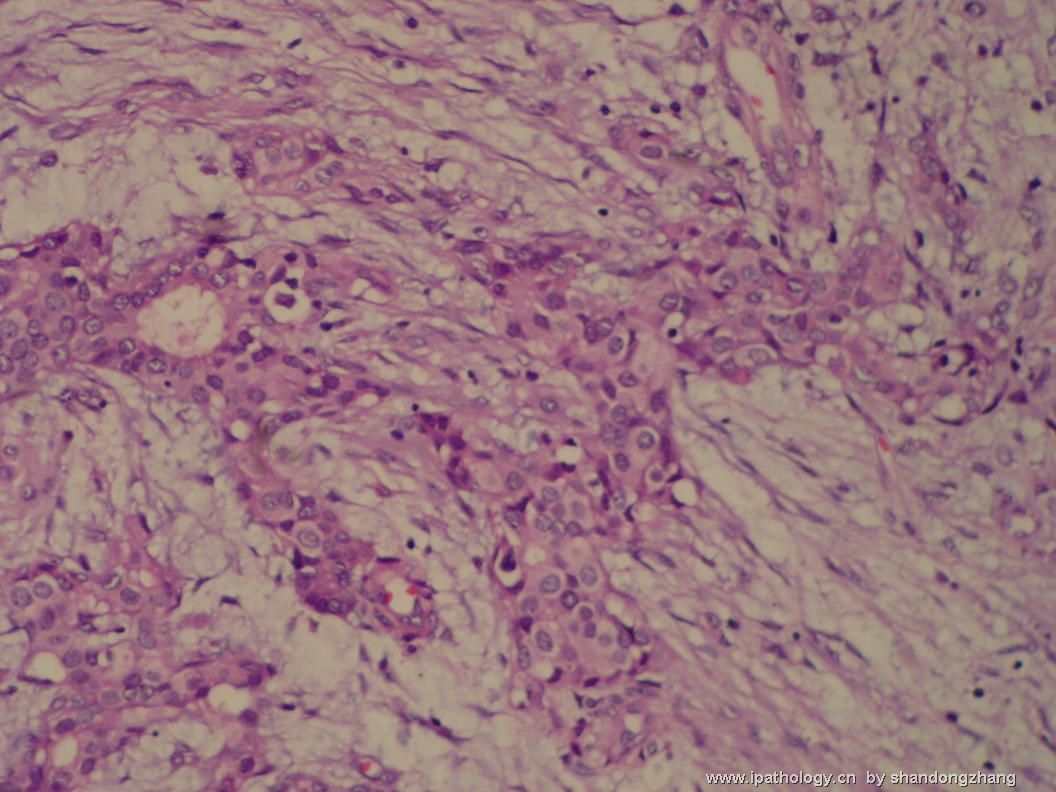
名称:图10
描述:图10
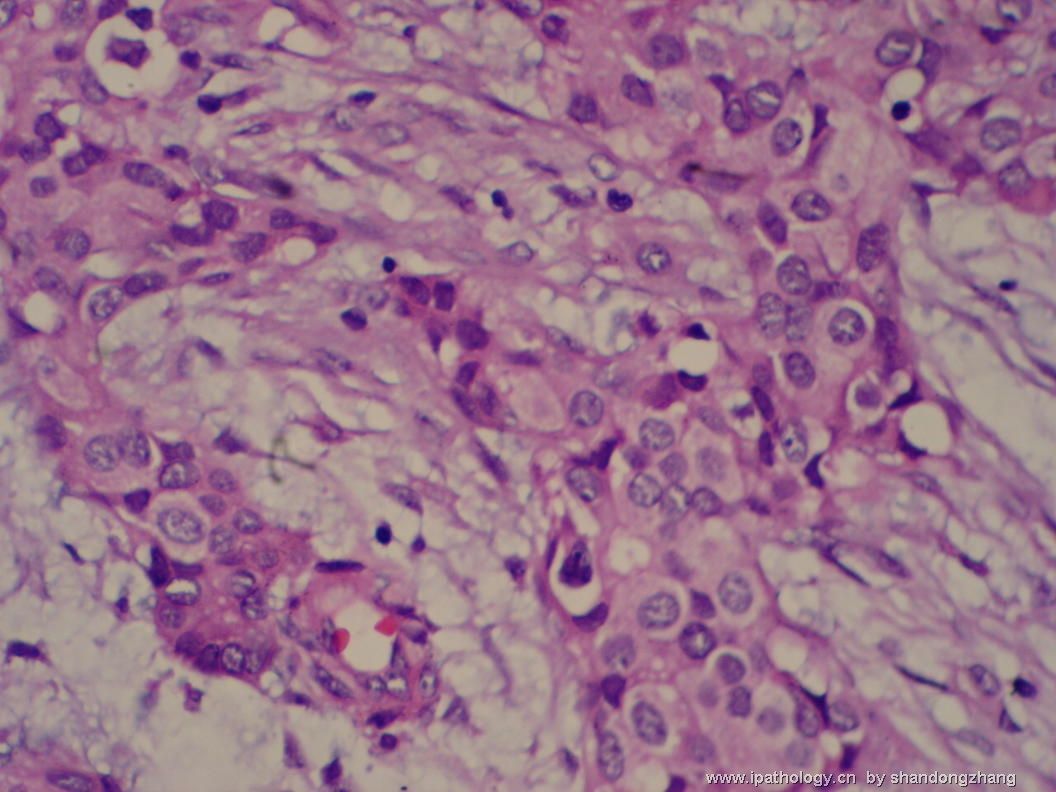
名称:图11
描述:图11
标签:乳腺 纤维腺瘤 导管癌 多形性小叶癌
-
本帖最后由 于 2007-07-24 22:38:00 编辑
相关帖子
×参考诊断
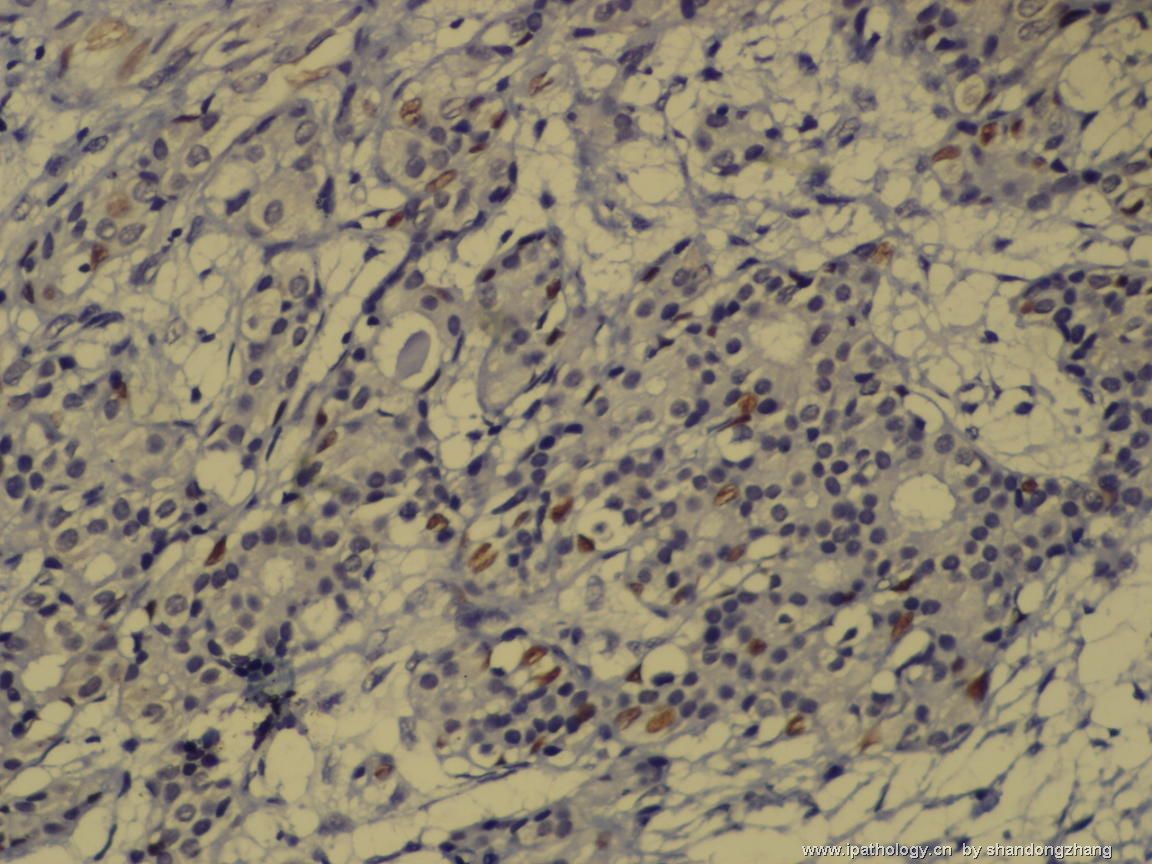
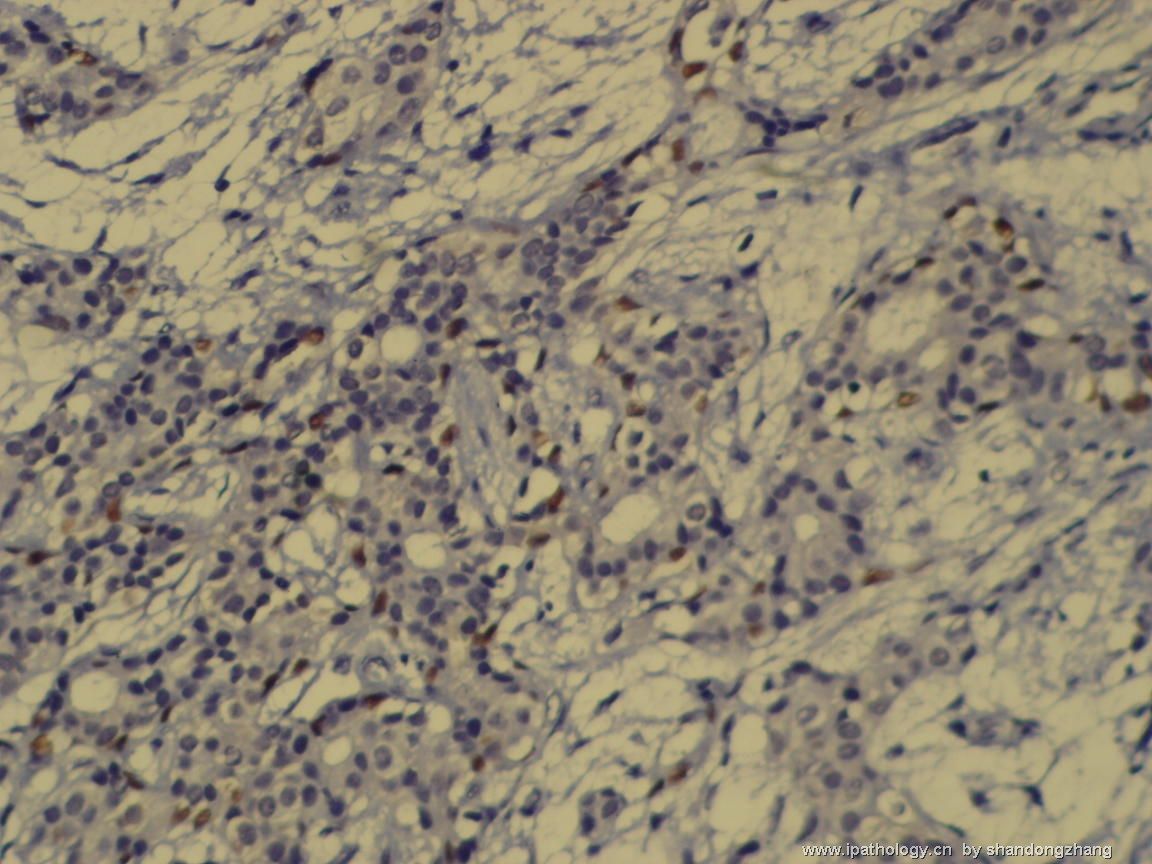
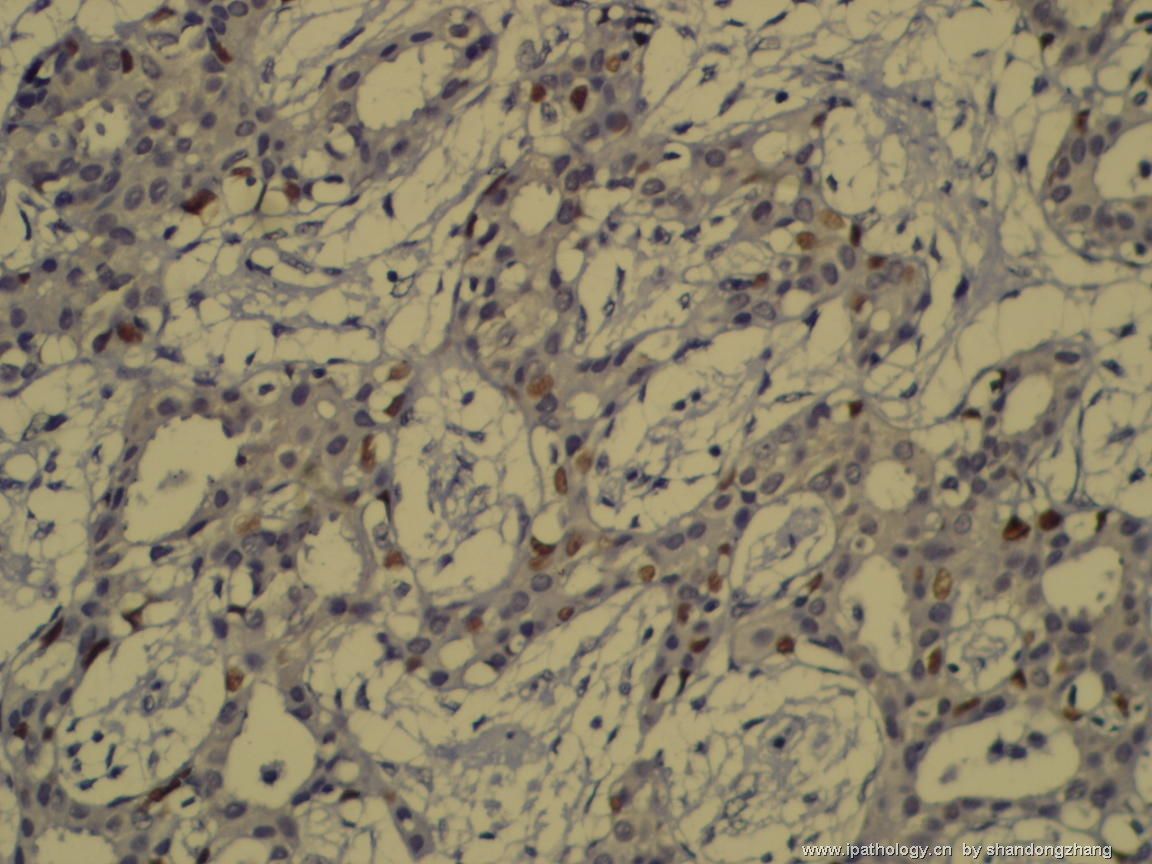
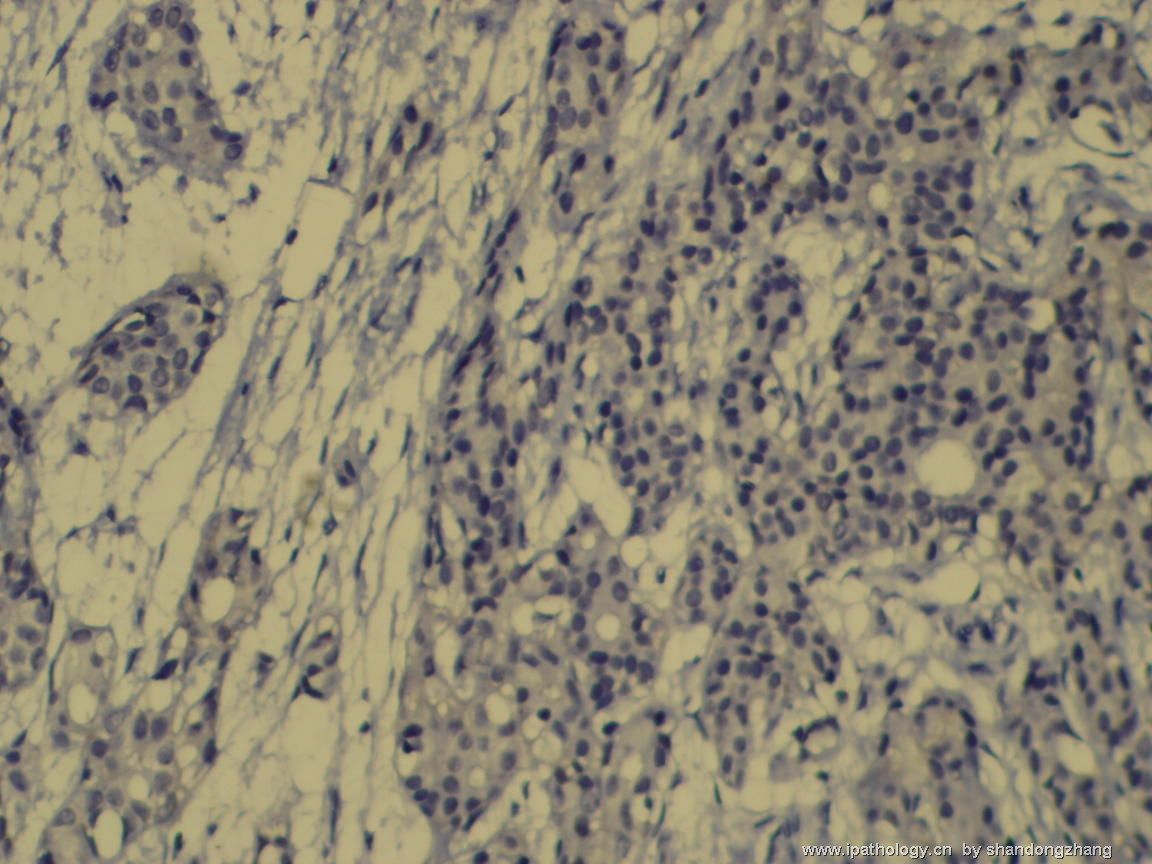
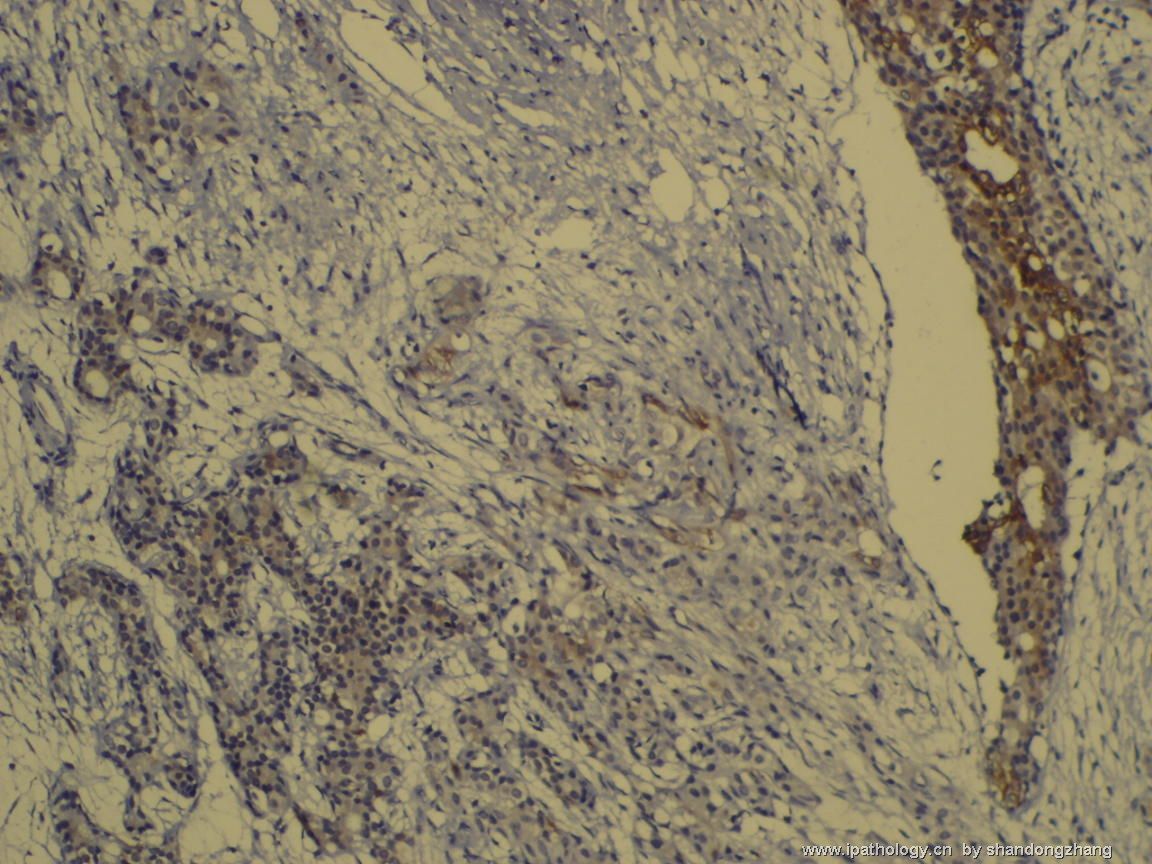
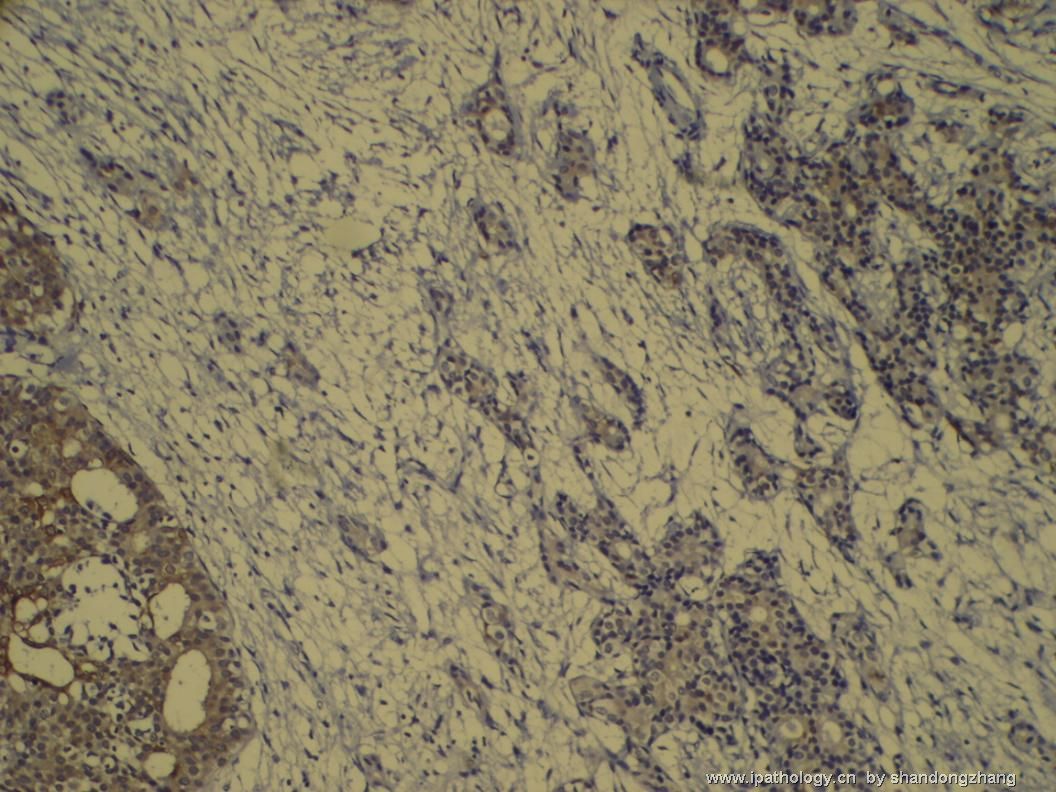
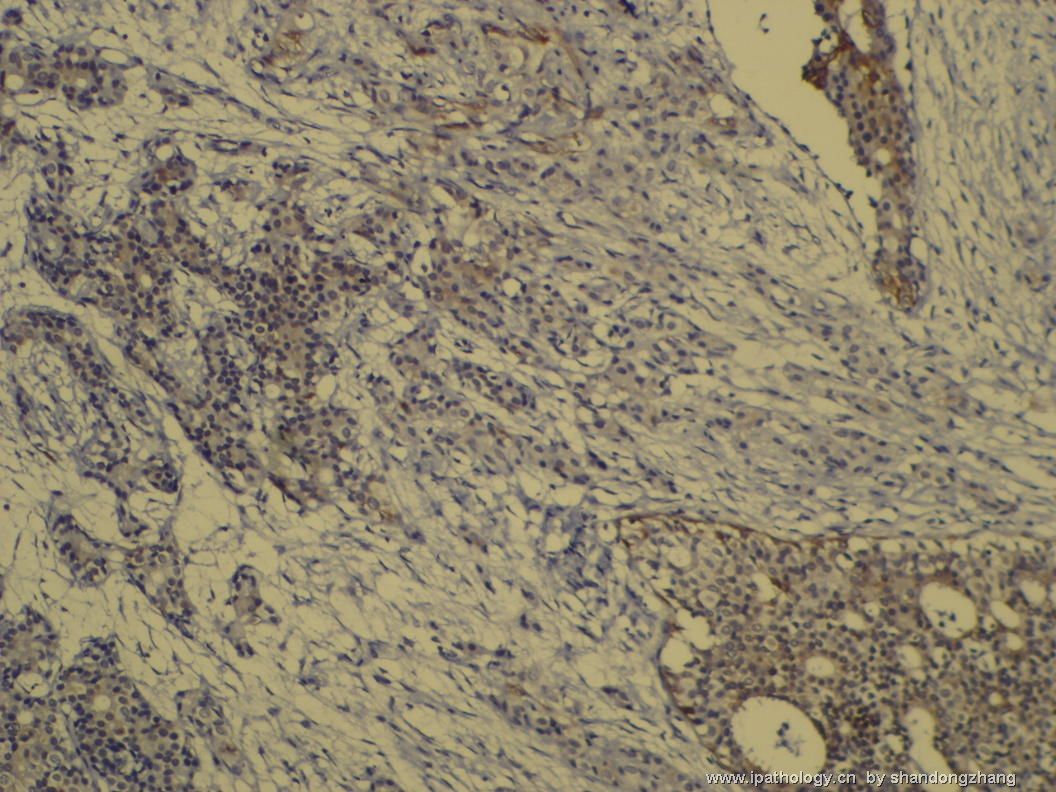
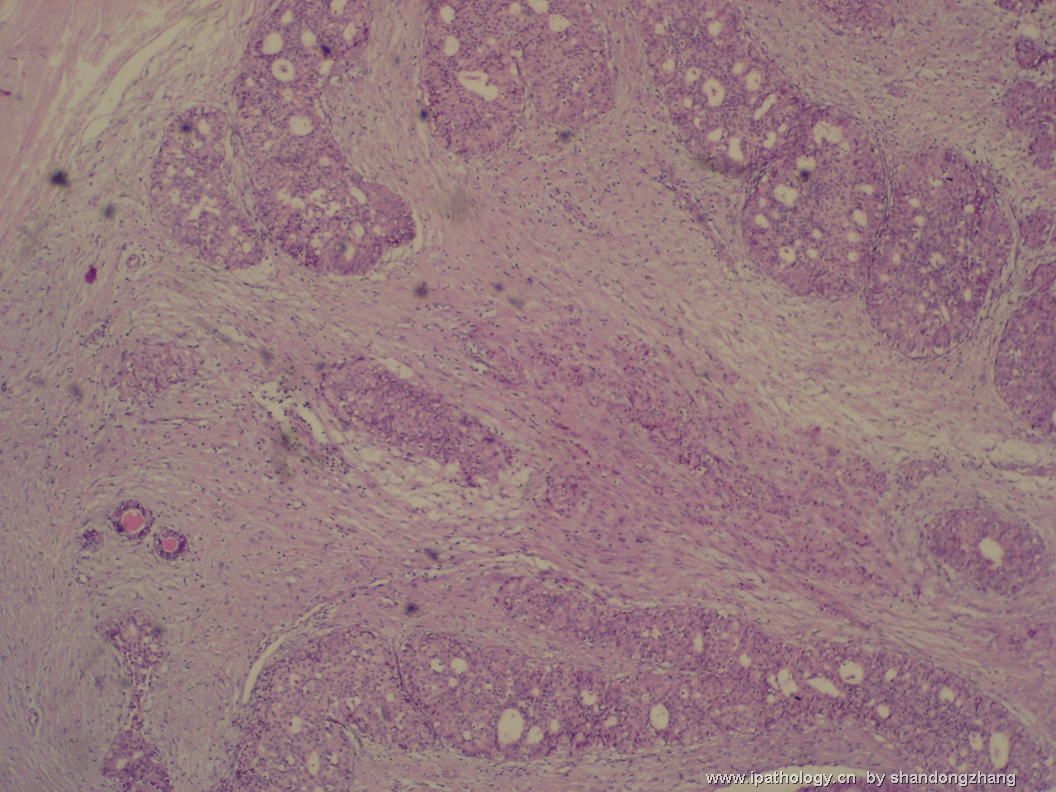
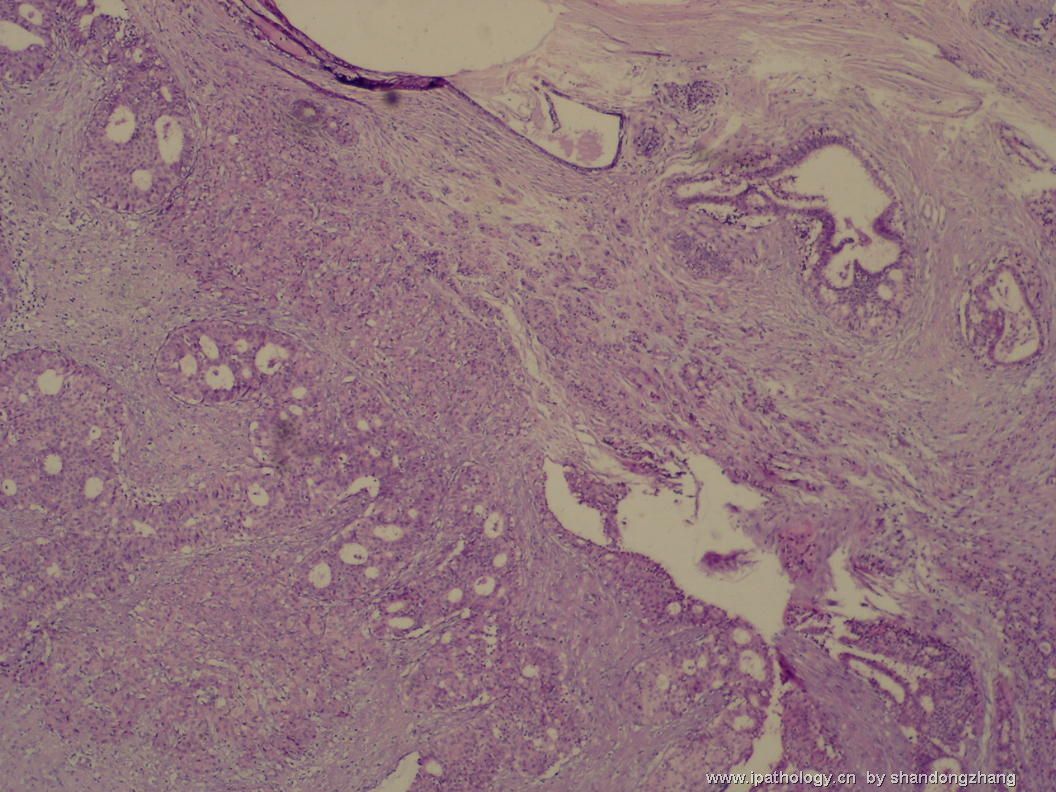
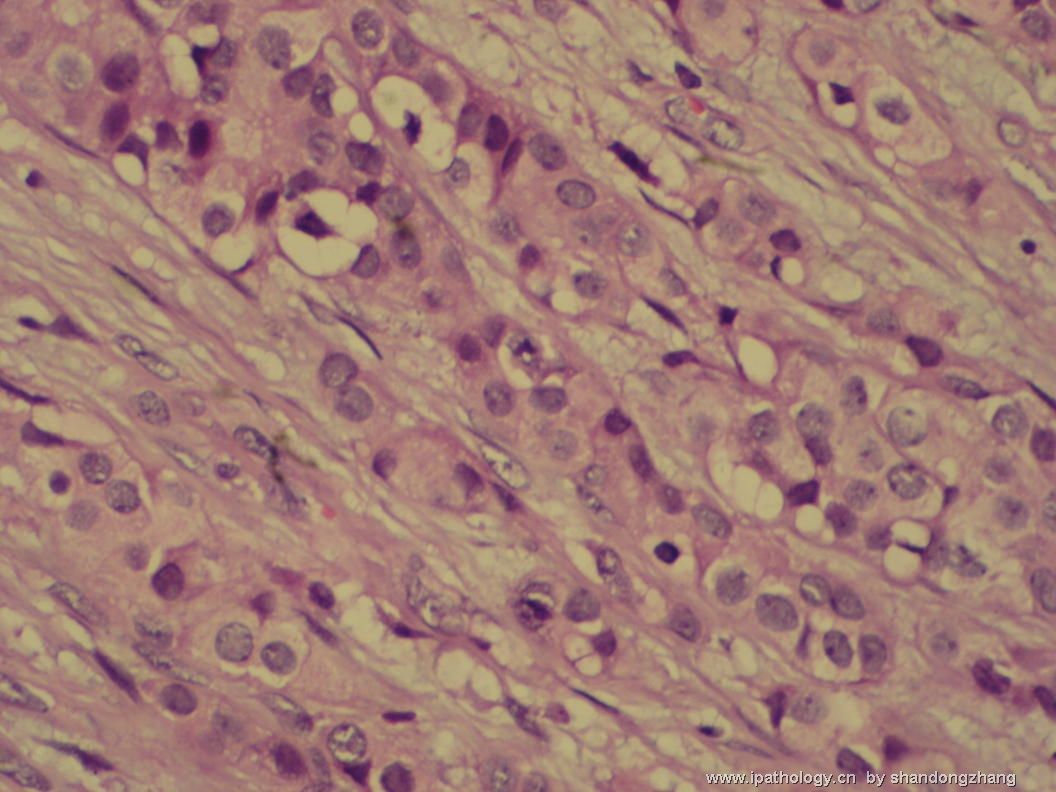
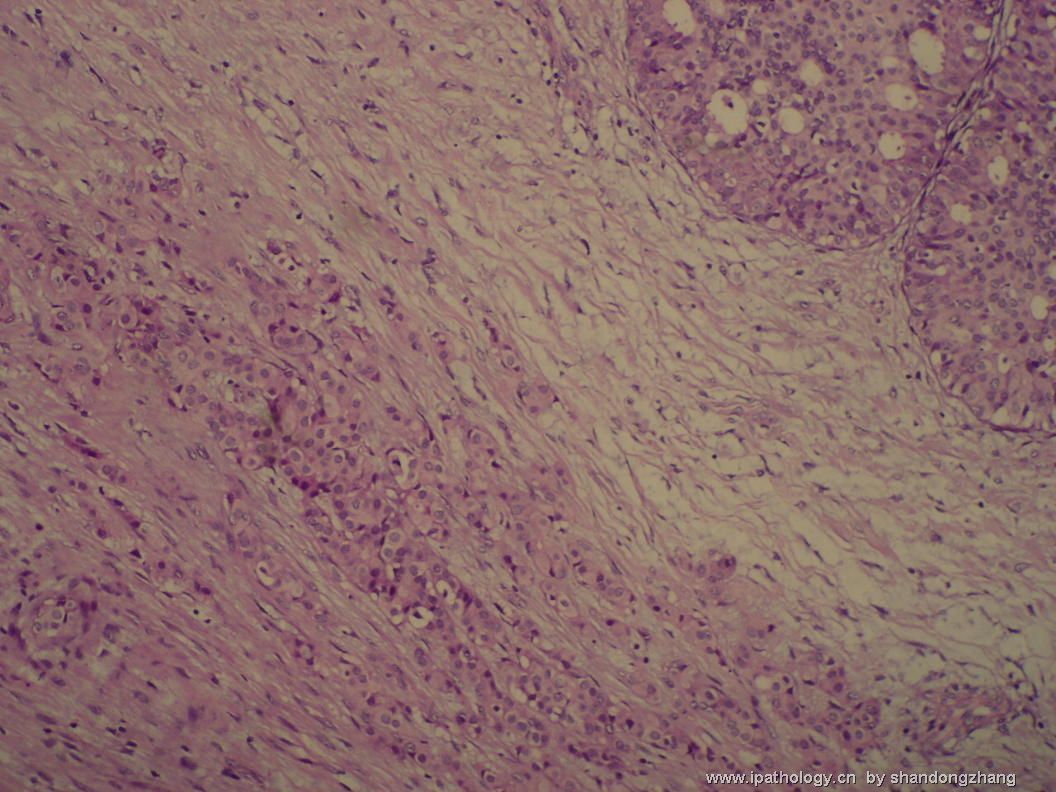
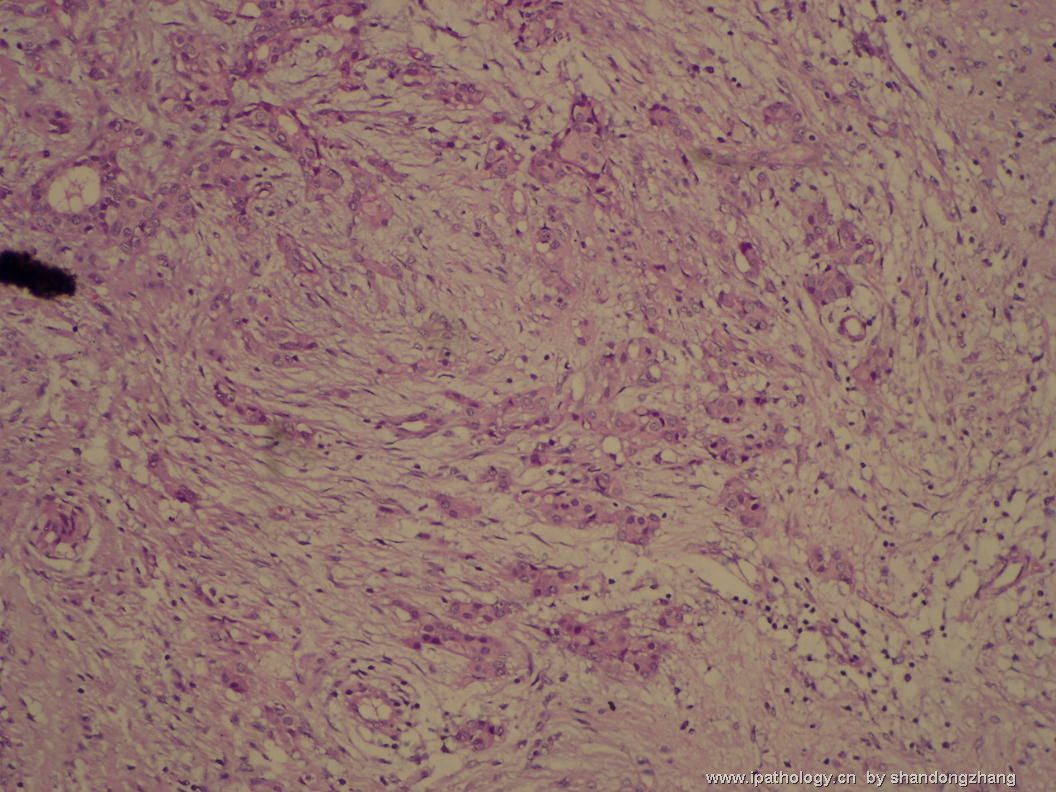
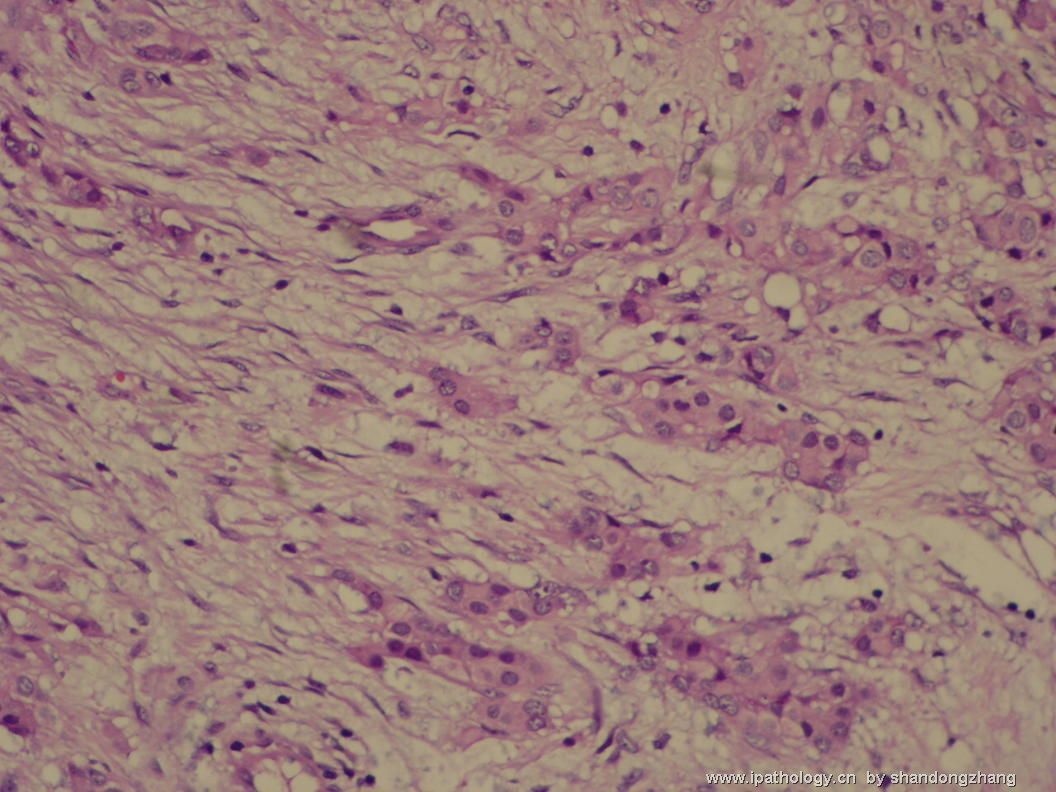
纤维腺瘤内低级别导管内癌/小叶原位癌,局部浸润性癌
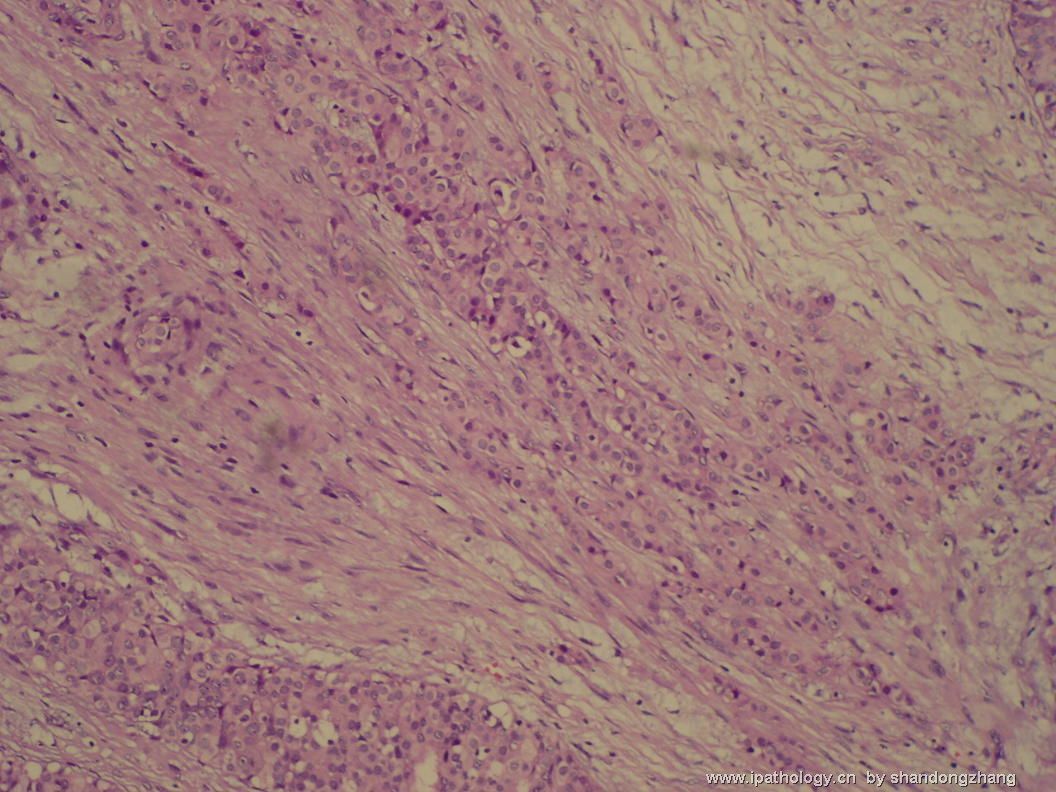
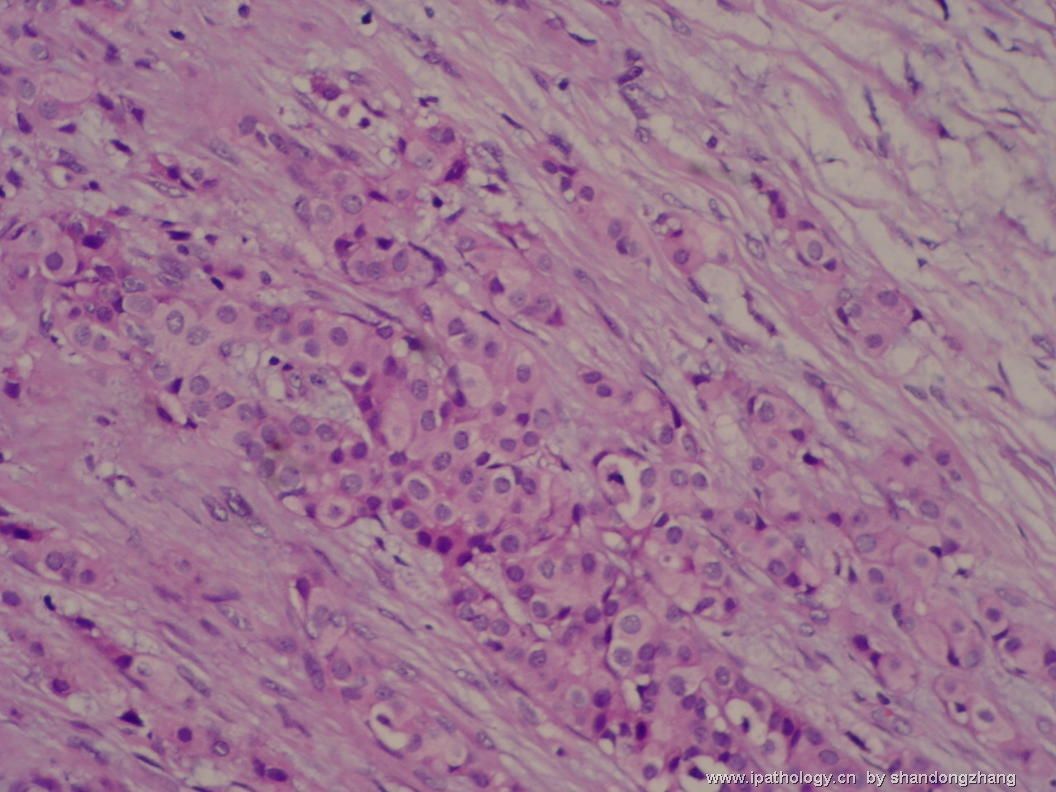
大小不等、数量不一的不规则细胞巢“浸润”在间质中,甚至可见“单行”排列或单个“肿瘤细胞”浸润,形成貌似可怕的“浸润癌”图像。
但是仔细看了HE的高倍,可以明确分辨出两种细胞;“浸润”的细胞或巢与周围间质“和平共处”,没有浸润癌的间质反应(促结缔组织或炎症细胞),而是呈粘液样间质(这可能是纤维腺瘤的成分之一,即小叶内间质)。这些表现不敢认为是癌。另外,免疫组化p63可见明确的残存肌上皮,基本可以排除浸润癌。
这些图像可能会考虑ADH。纤维腺瘤中的癌极罕见,仅在文献中见过。希望有诊断经验的老师能讲解一下,期待学习!

华夏病理/粉蓝医疗
为基层医院病理科提供全面解决方案,
努力让人人享有便捷准确可靠的病理诊断服务。
-
liguoxia71 离线
- 帖子:4174
- 粉蓝豆:3122
- 经验:4677
- 注册时间:2007-04-01
- 加关注 | 发消息
| 以下是引用abin 在2007-2-27 19:23:00的发言:
大小不等、数量不一的不规则细胞巢“浸润”在间质中,甚至可见“单行”排列或单个“肿瘤细胞”浸润,形成貌似可怕的“浸润癌”图像。 但是仔细看了HE的高倍,可以明确分辨出两种细胞;“浸润”的细胞或巢与周围间质“和平共处”,没有浸润癌的间质反应(促结缔组织或炎症细胞),而是呈粘液样间质(这可能是纤维腺瘤的成分之一,即小叶内间质)。这些表现不敢认为是癌。另外,免疫组化p63可见明确的残存肌上皮,基本可以排除浸润癌。 这些图像可能会考虑ADH。纤维腺瘤中的癌极罕见,仅在文献中见过。希望有诊断经验的老师能讲解一下,期待学习! 支持!!! |

- 好好学习,天天向上