| 图片: | |
|---|---|
| 名称: | |
| 描述: | |
- B251乳腺纤维腺瘤
| 姓 名: | ××× | 性别: | 年龄: | 25岁 | |
| 标本名称: | 乳腺 | ||||
| 简要病史: | 3x2cm,包膜完整 | ||||
| 肉眼检查: | 切面灰白灰黄质韧 | ||||
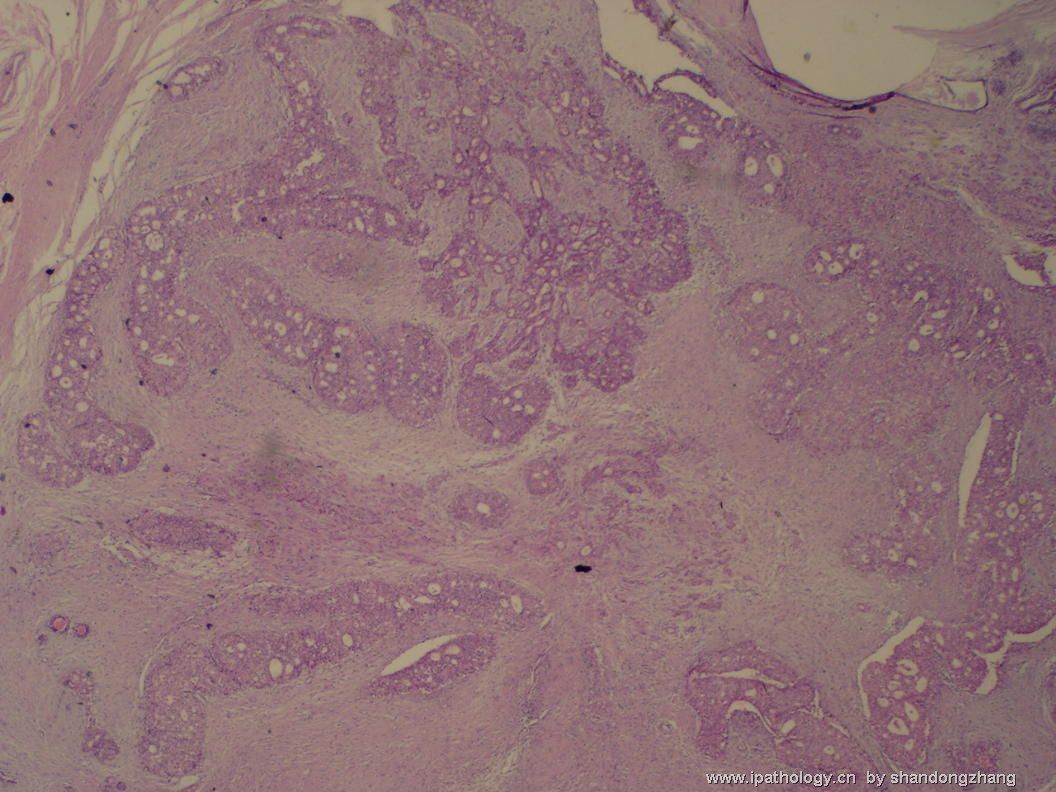
名称:图1
描述:图1
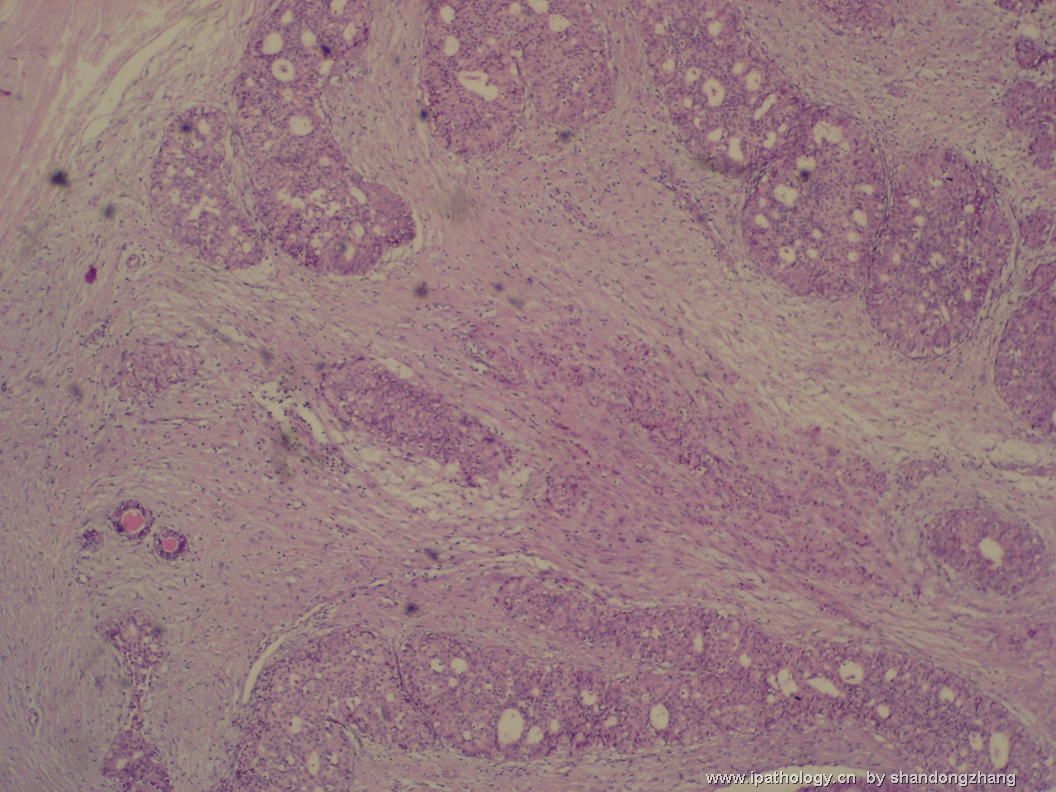
名称:图2
描述:图2
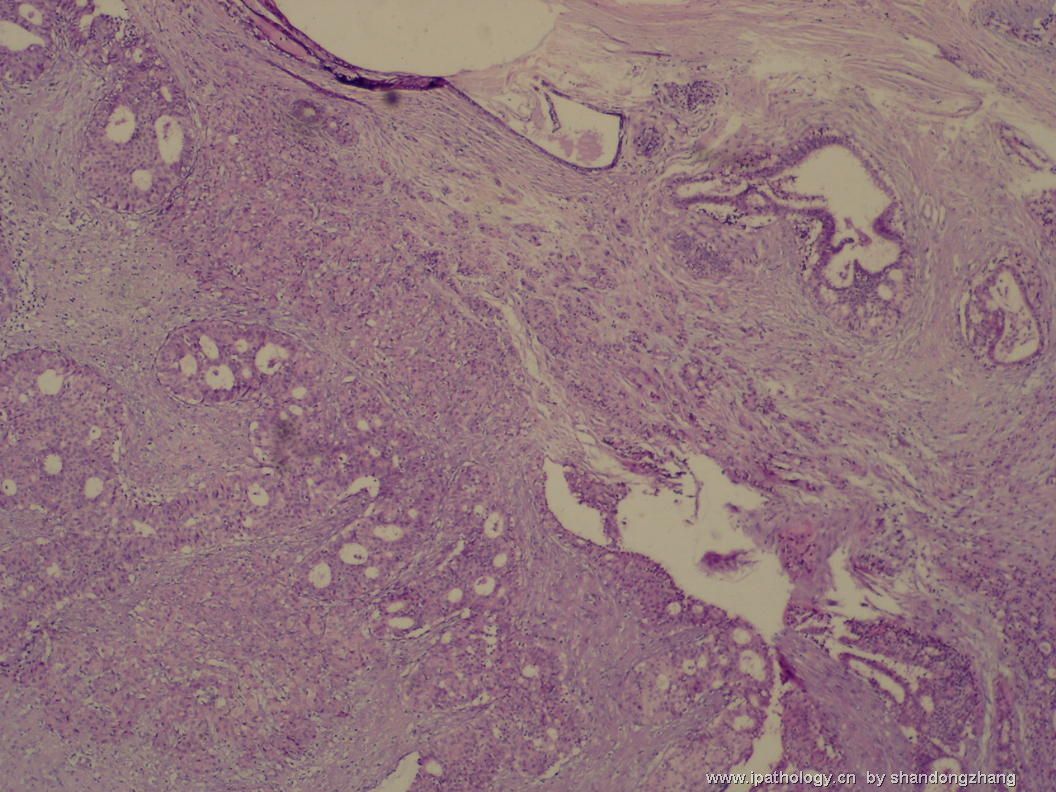
名称:图3
描述:图3
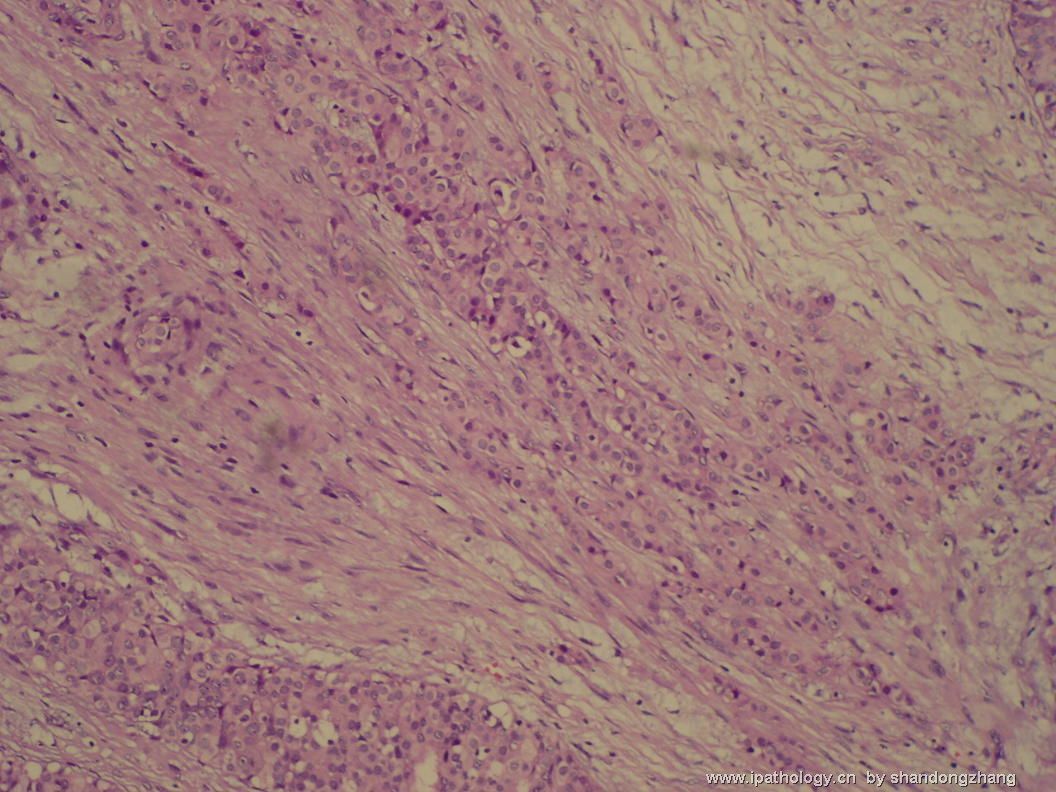
名称:图4
描述:图4
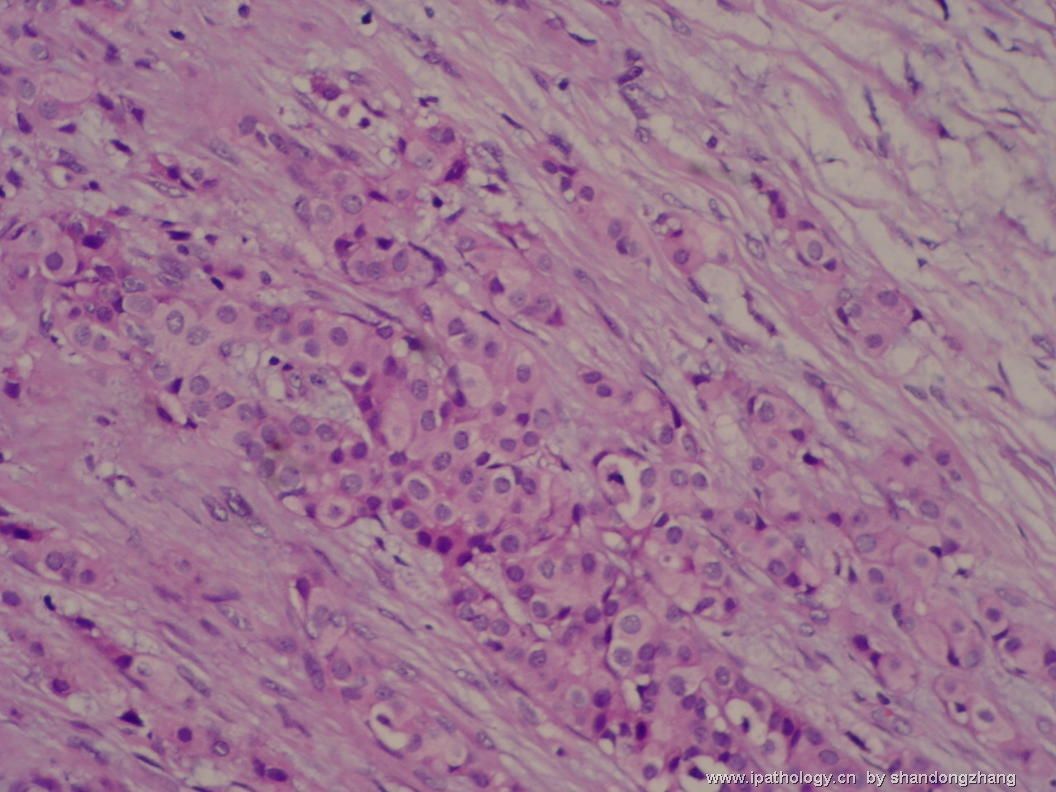
名称:图5
描述:图5
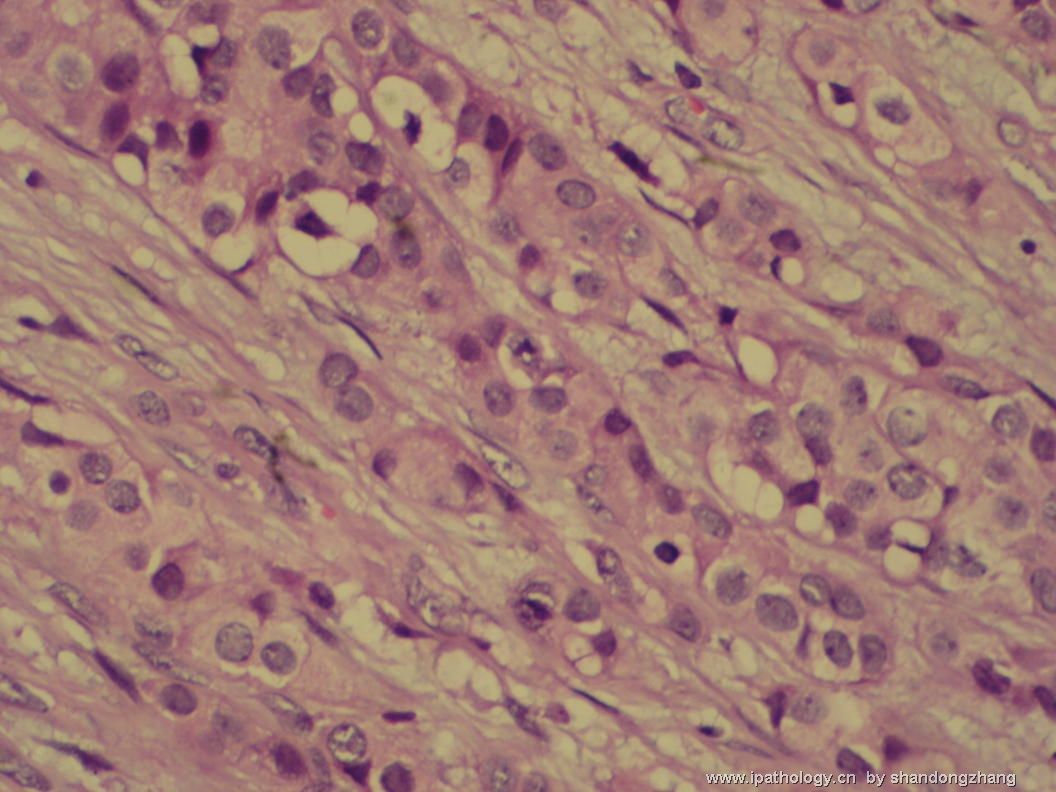
名称:图6
描述:图6
名称:图7
描述:图7
名称:图8
描述:图8
名称:图9
描述:图9
名称:图10
描述:图10
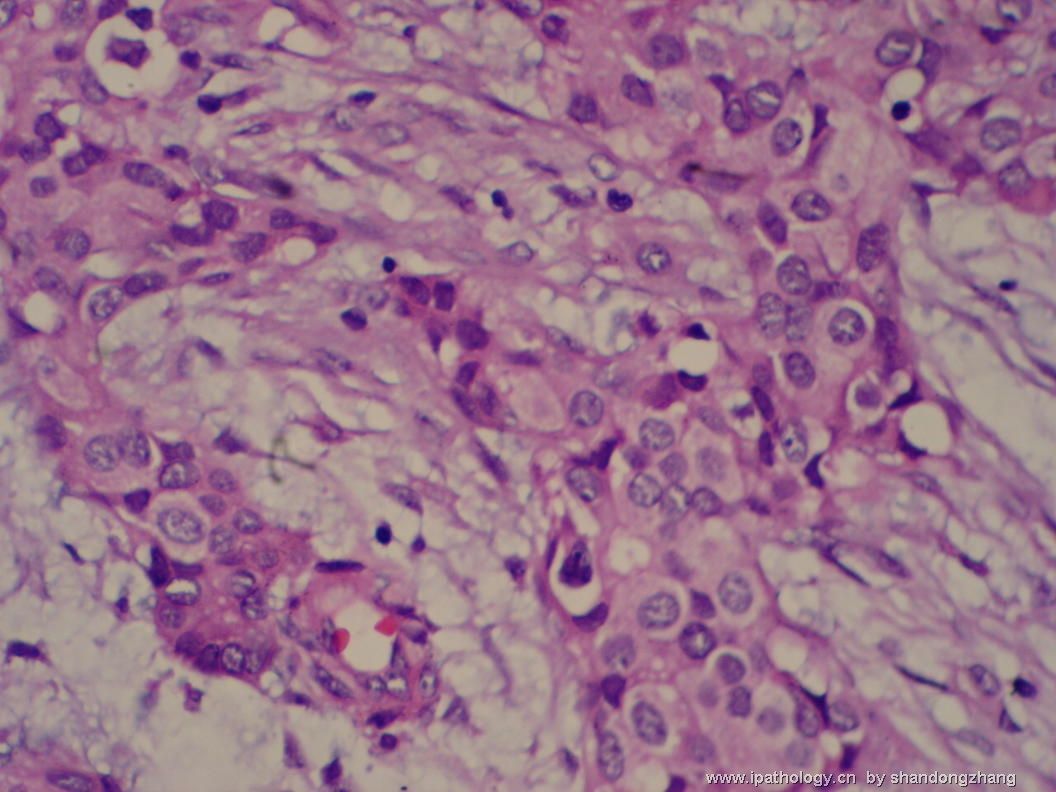
名称:图11
描述:图11
标签:乳腺 纤维腺瘤 导管癌 多形性小叶癌
-
本帖最后由 于 2007-07-24 22:38:00 编辑
相关帖子
×参考诊断
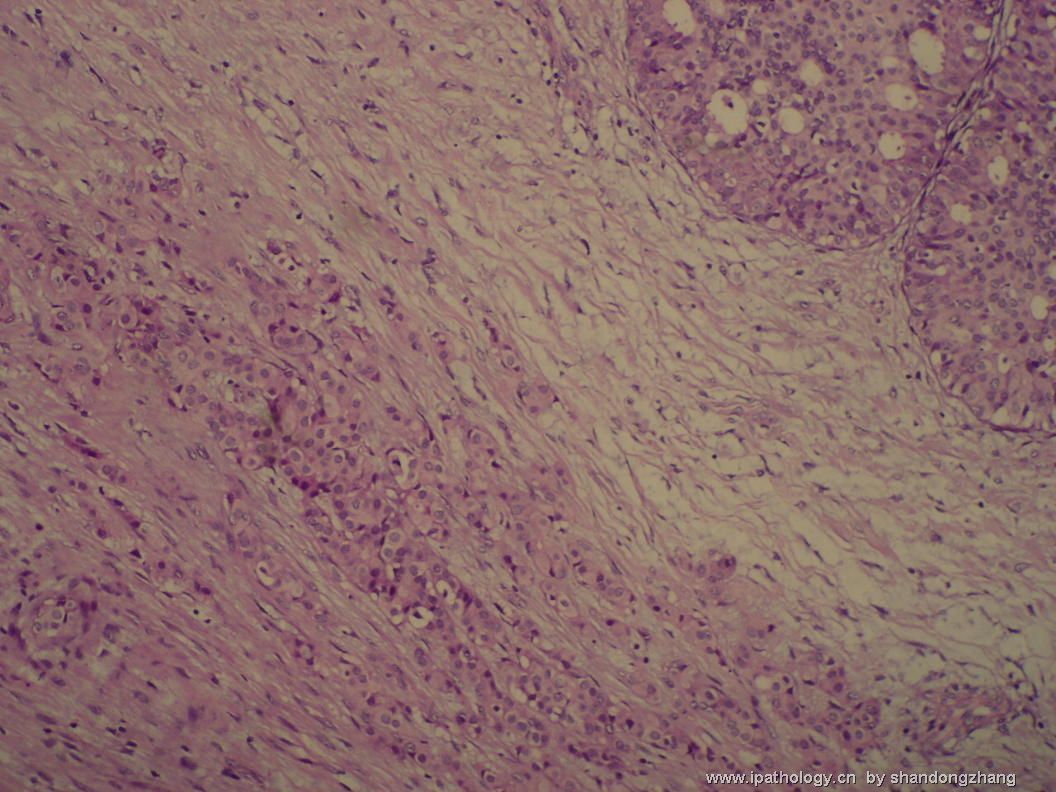
纤维腺瘤内低级别导管内癌/小叶原位癌,局部浸润性癌
-
hongpinguo 离线
- 帖子:92
- 粉蓝豆:142
- 经验:109
- 注册时间:2009-01-16
- 加关注 | 发消息
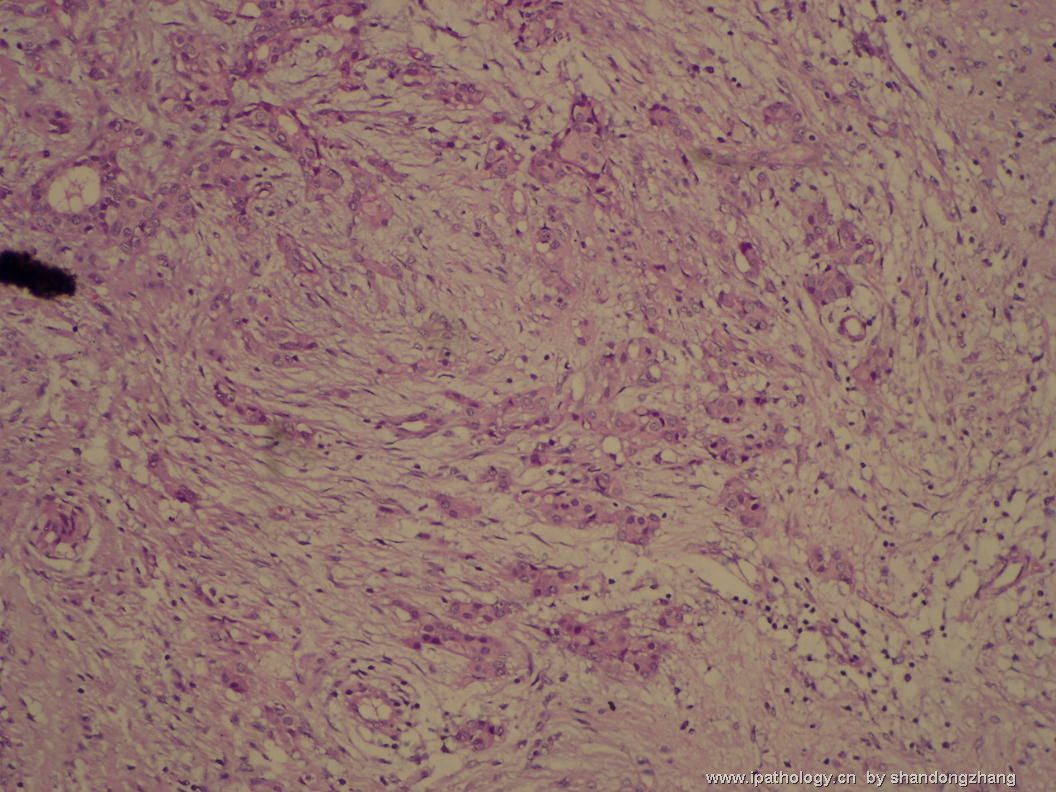
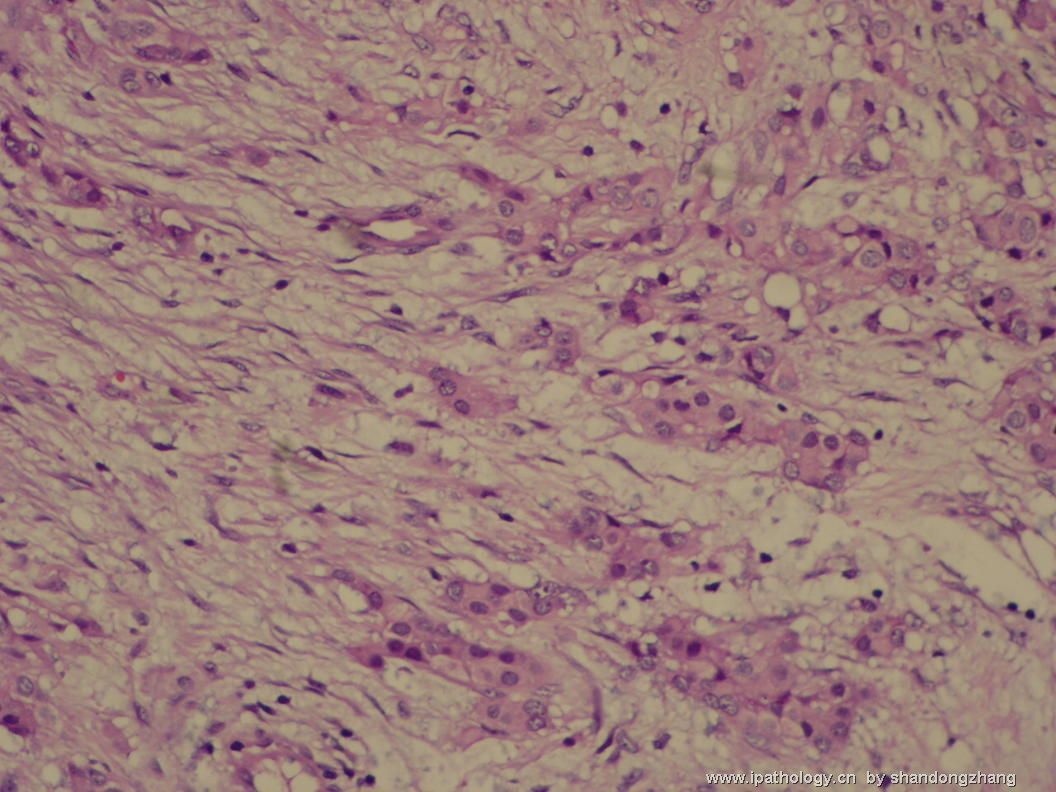
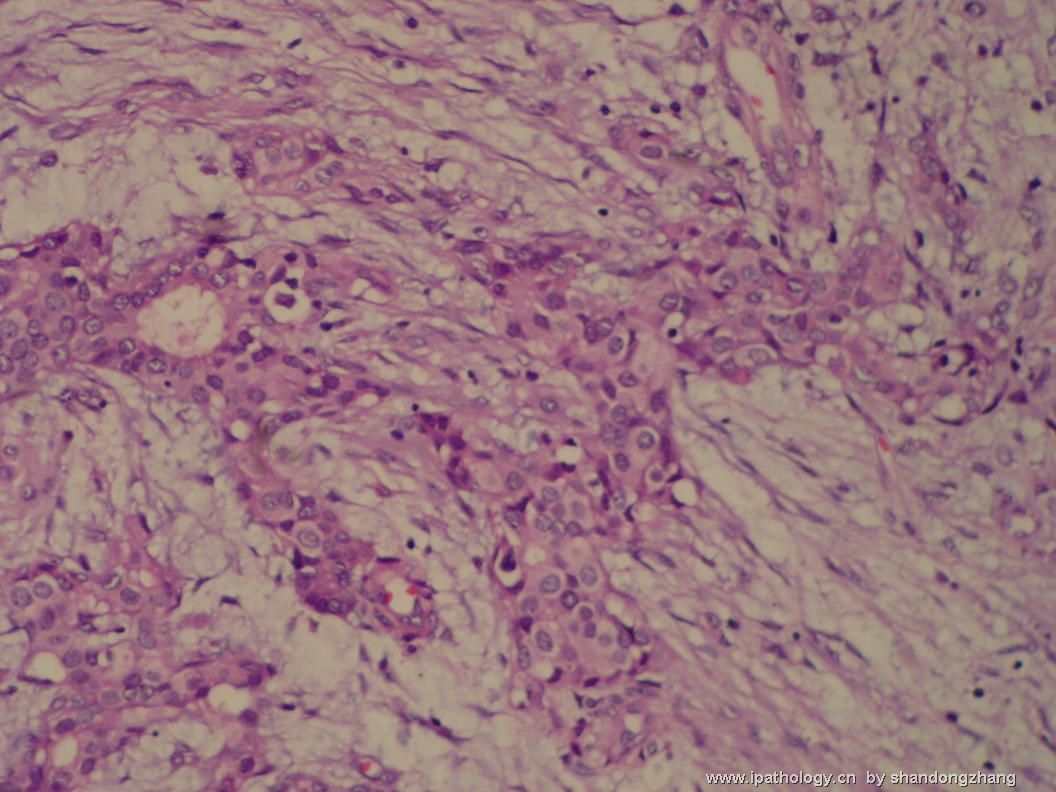
大小不等、数量不一的不规则细胞巢“浸润”在间质中,甚至可见“单行”排列或单个“肿瘤细胞”浸润,形成貌似可怕的“浸润癌”图像。
但是仔细看了HE的高倍,可以明确分辨出两种细胞;“浸润”的细胞或巢与周围间质“和平共处”,没有浸润癌的间质反应(促结缔组织或炎症细胞),而是呈粘液样间质(这可能是纤维腺瘤的成分之一,即小叶内间质)。这些表现不敢认为是癌。另外,免疫组化p63可见明确的残存肌上皮,基本可以排除浸润癌。
这些图像可能会考虑ADH。纤维腺瘤中的癌极罕见,仅在文献中见过。希望有诊断经验的老师能讲解一下,期待学习!
大小不等、数量不一的不规则细胞巢“浸润”在间质中,甚至可见“单行”排列或单个“肿瘤细胞”浸润,形成貌似可怕的“浸润癌”图像。
但是仔细看了HE的高倍,可以明确分辨出两种细胞;“浸润”的细胞或巢与周围间质“和平共处”,没有浸润癌的间质反应(促结缔组织或炎症细胞),而是呈粘液样间质(这可能是纤维腺瘤的成分之一,即小叶内间质)。这些表现不敢认为是癌。另外,免疫组化p63可见明确的残存肌上皮,基本可以排除浸润癌。
这些图像可能会考虑ADH。纤维腺瘤中的癌极罕见,仅在文献中见过。希望有诊断经验的老师能讲解一下,期待学习!
-
从今年一月份到现在我一直也再关心这个病例,向各位老师学习了不少关于乳腺病理知识。1、这例诊断癌一定要慎重,因为结构太复杂,不易轻而下诊断,2、年龄太小,不易下癌诊断,反过来我也见过18岁的乳腺癌,3、癌在乳腺纤维腺瘤中,也可以是导管癌也可以是小叶癌成份,因为不论是腺病还是纤维腺瘤,只要有腺成份存在发生癌完全是可以的,他们归根到底都是增生性病变,有增生就有质的变化,比如这样的报告:乳腺腺病局灶纤维腺瘤样结节形成,说明腺病或纤维腺瘤是一个独立疾病所发生的不同结段而已。腺成份发生癌只是熟多熟少的问题,不能因为少而不敢诊断癌,4、这例随访是最好的办法。最后还是某位教授的名言说的对:乳腺有二位成份,一是腺上皮,一是间质,包括叶内特化间质和叶间间质,从这两种主体在一不定条件下可发生各种各样的乳腺病变。
-
vitamin-xbl 离线
- 帖子:383
- 粉蓝豆:0
- 经验:431
- 注册时间:2007-04-03
- 加关注 | 发消息