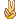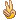| 图片: | |
|---|---|
| 名称: | |
| 描述: | |
- 急性淋巴细胞白血病
急性淋巴细胞白血病
急性淋巴细胞白血病为淋白造血组织增生而引起的一种疾病,是由于未分化或部分分化很差的淋白细胞无限增殖所致,本病多见于儿童、青少年及青壮年,男性多于女性,由于近年来治疗方面的进展,缓解率和生存率明显增高。
一、临床表现:
淋巴结肿大较其它类型白血病明显,多系全身轻度或中度肿大,无压痛或于周围粘连,质硬,纵隔淋巴结可肿大,肝脾肿大。中枢神经系统的损害较常见,中枢神经系统白血病主要是一种蛛网膜病变——脑膜白血病。其它有一般急性白血病的表现。
二、血象:
1、血红蛋白及红细胞呈中度降低,网织红细胞增加。
2、白细胞>100×109,也有正常或减低。
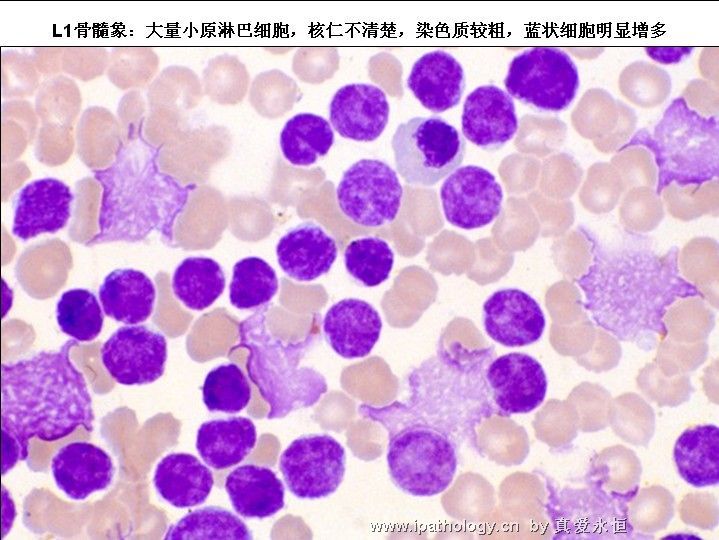
3、原淋及幼淋增加,可占0.1——0.9,细胞核可呈Rieder型改变,由于此种细胞较脆,容易推破。所以涂片退化细胞增加,呈裸核状,蓝状及涂抹状(羊胡须样)。
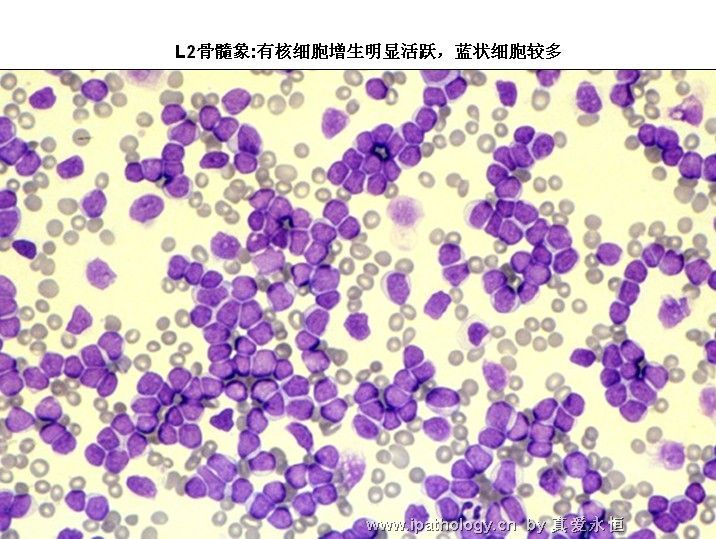
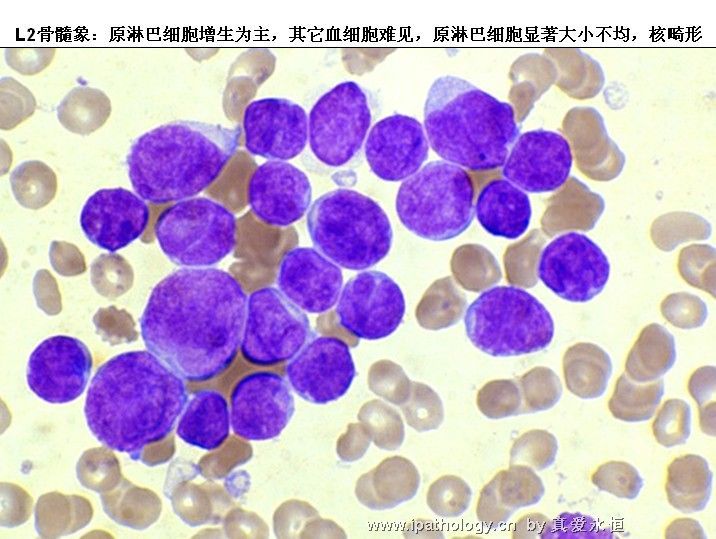
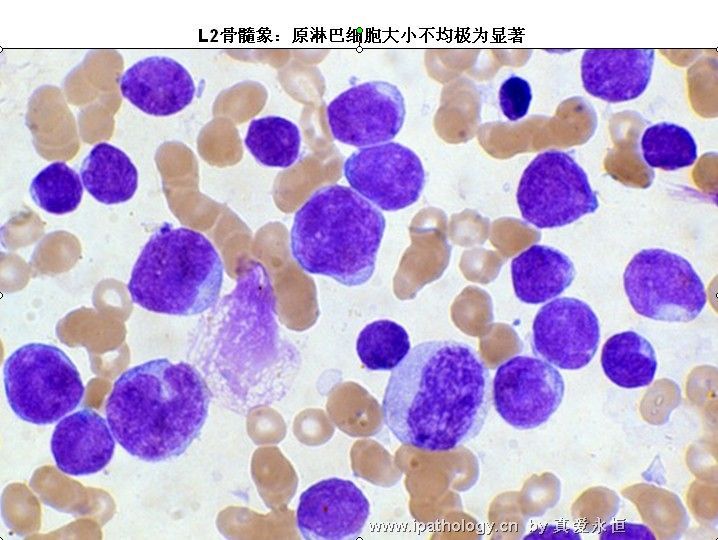
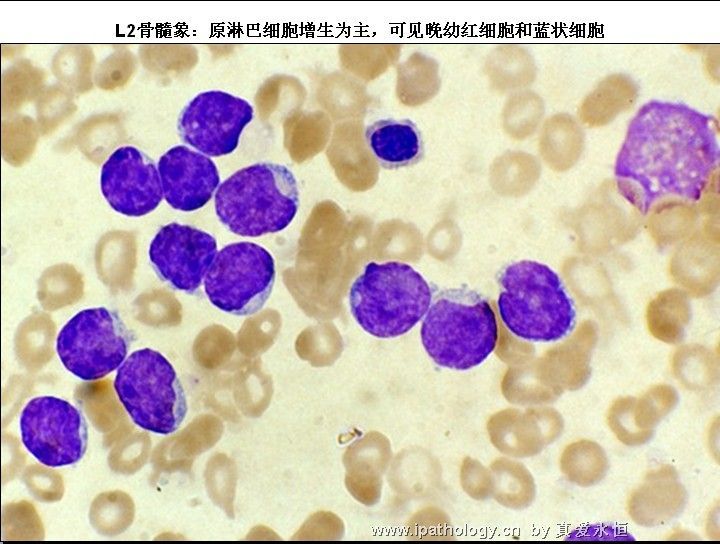
三、骨髓象
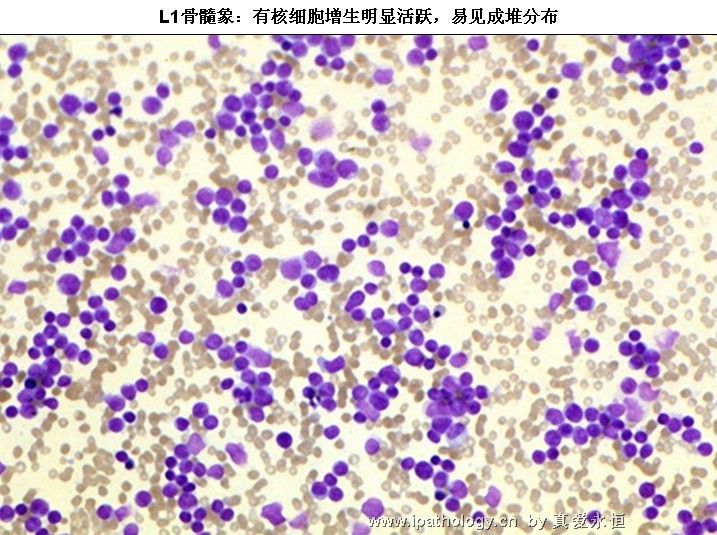
1、增生极度活跃——明显活跃,少数呈增生活跃。
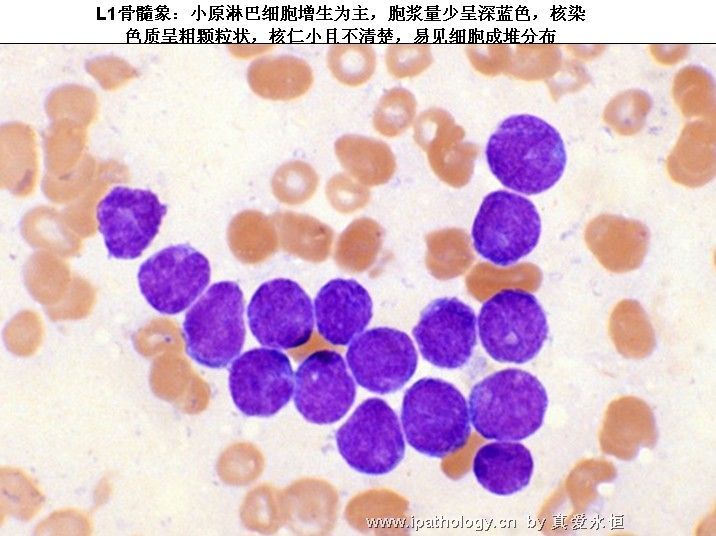
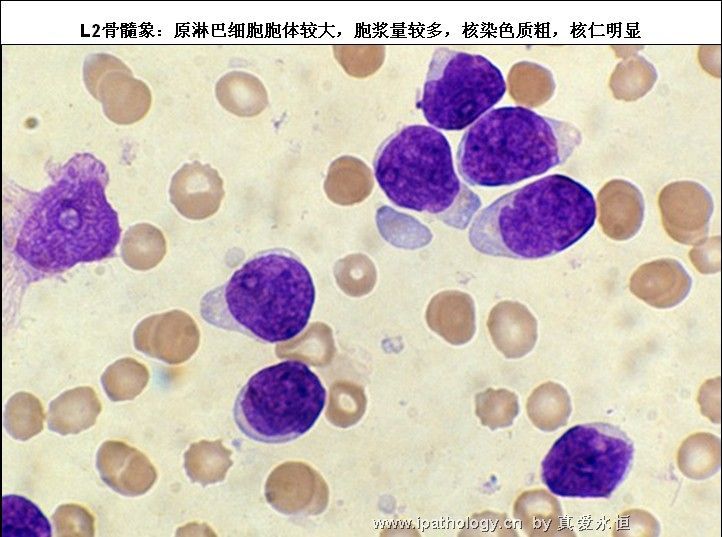
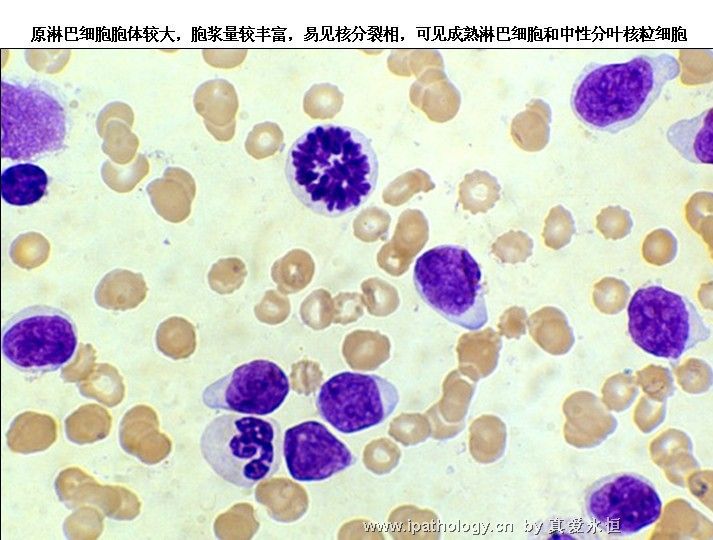
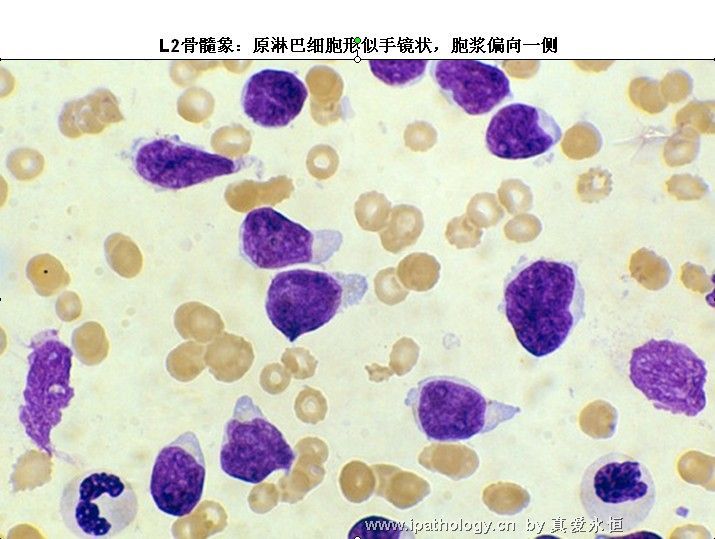
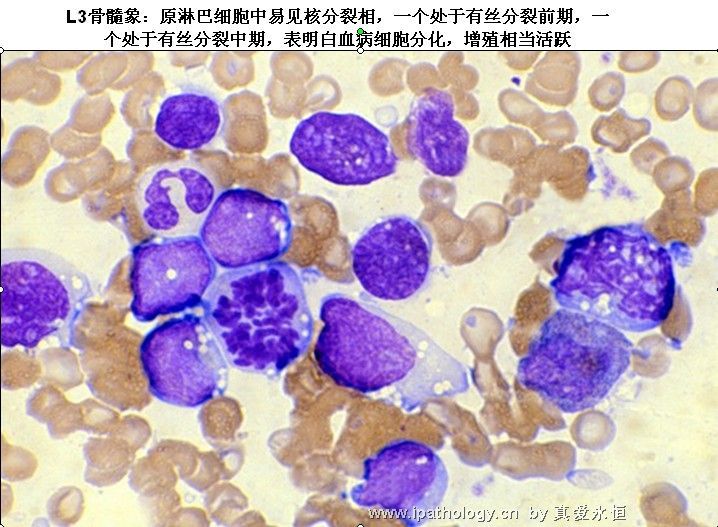
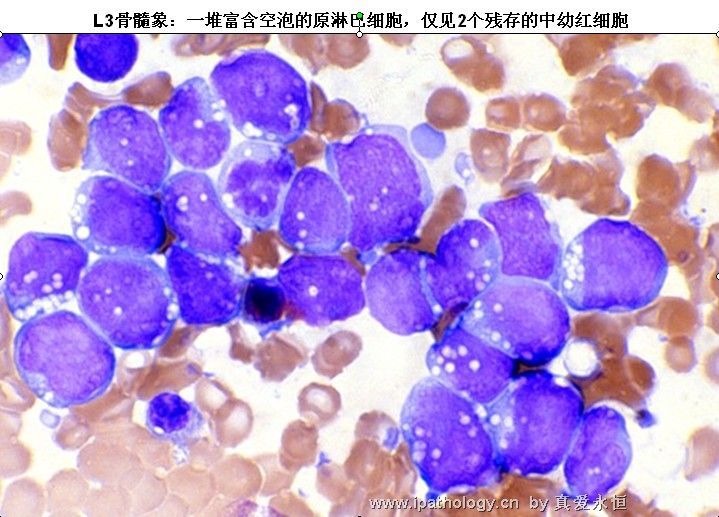
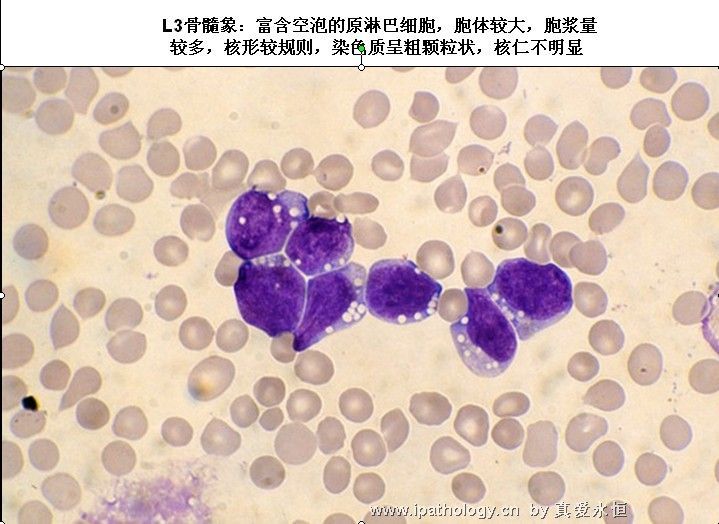
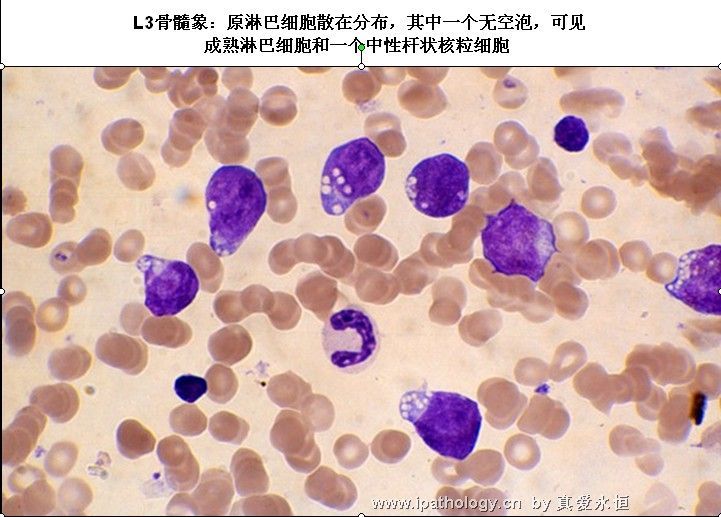
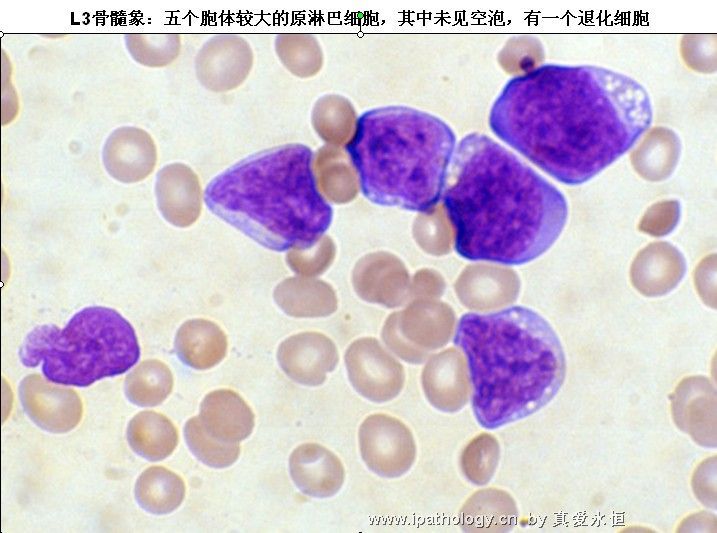
2、以原淋及幼淋为主,可达0.5——0.9,胞核可有凹陷,切迹,核染色质呈教粗点状,核仁大,1个——2个,胞浆内可有空泡,此类细胞称为Rieder型,成熟淋巴细胞较少见。
3、粒细胞系统受抑制,粒细胞明显减少或不见。
4、红细胞系统显著减少或不见。
5、巨核细胞系统显著减少,甚至不见,血小板明显减少。
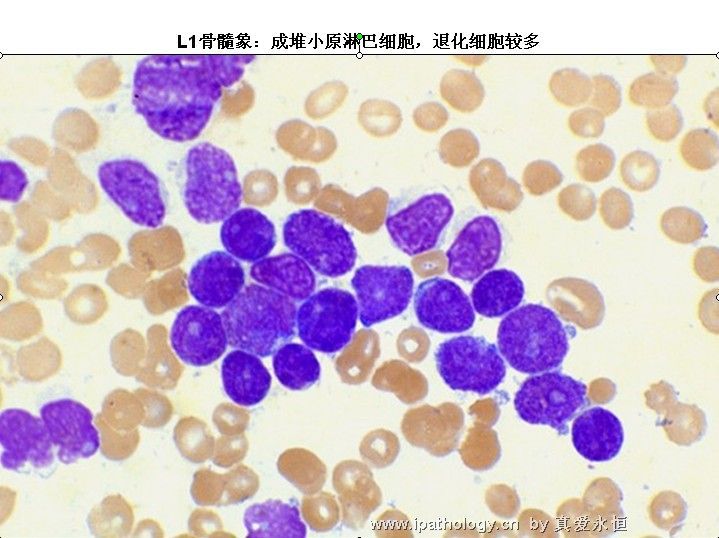
6、涂片退化细胞明显增多,如分类500个有核细胞可见到300个以上,则更支持急淋诊断。
7、幼稚淋巴细胞有丝分裂细胞的染色体短而粗,结构均一致密,边缘整齐锐利,相互间易分清。
四、细胞化学染色及其它检查
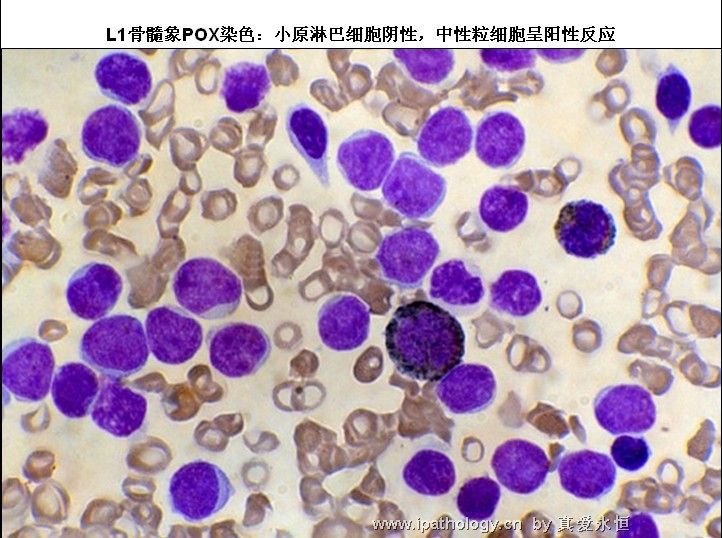
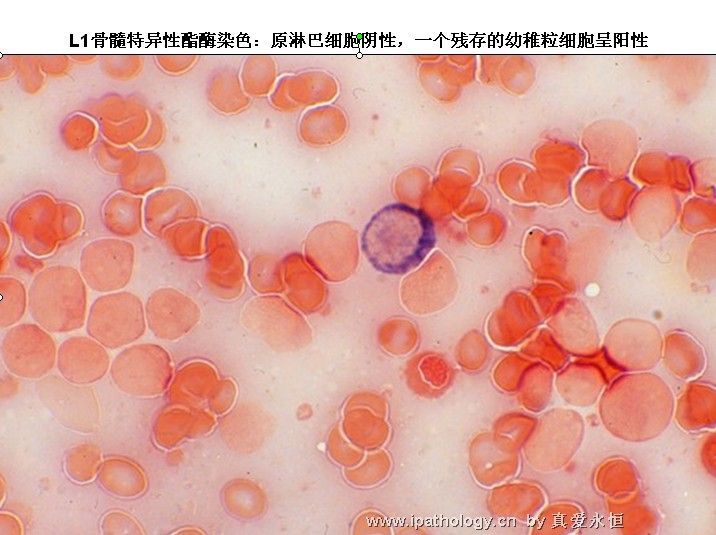
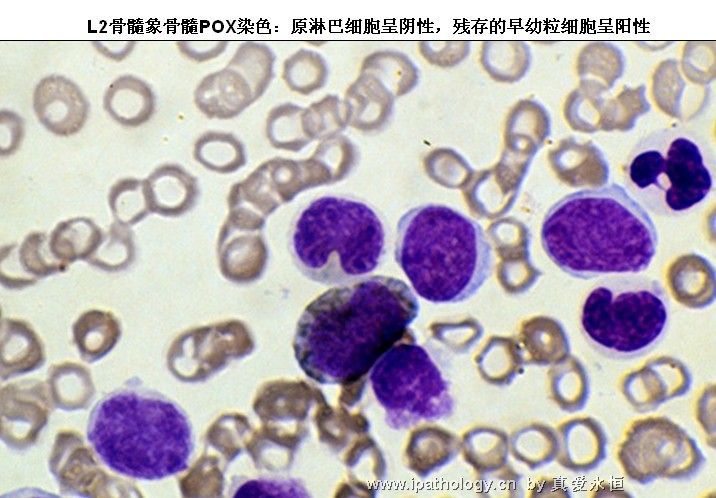
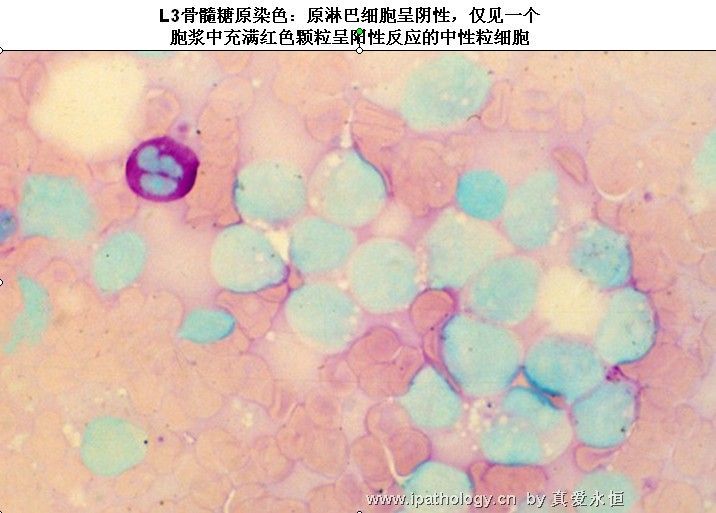
1、POX、SB 各期淋巴细胞均呈阴性,原始细胞阳性率不超过0.03,此阳性细胞可能是残余的正常原粒细胞。
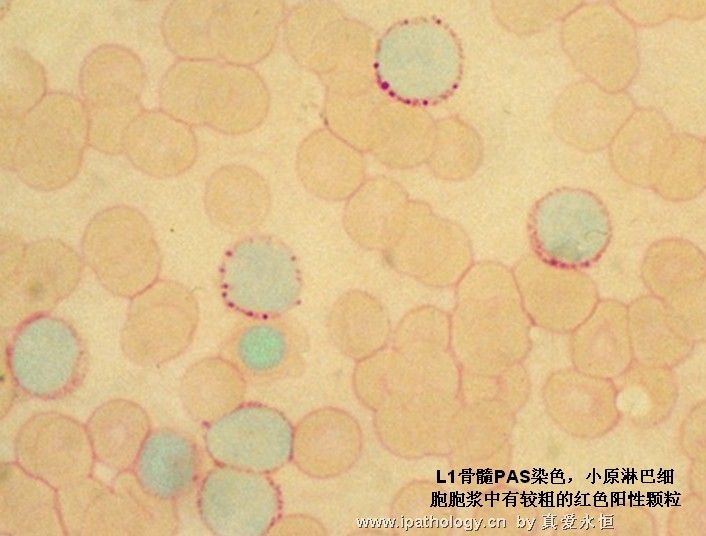
2、PAS 幼稚细胞糖原增加,20%——80%原淋示阳性。呈粗颗粒状,块状排列。
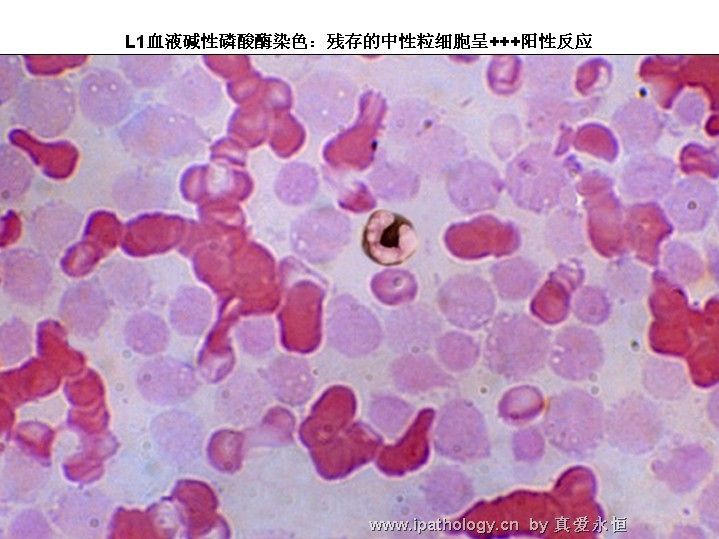
3、NAP 成熟中性粒细胞酶活性增高,淋巴细胞各期均呈阴性。
4、热盐水溶核试验 呈阴性,细胞核不溶解,可以着色。
5、血清及尿溶菌酶测定 明显减低。
五、分型
(一)形态学分型
按FAB形态学分类,急淋个分为L1、L2、L3三种亚型,
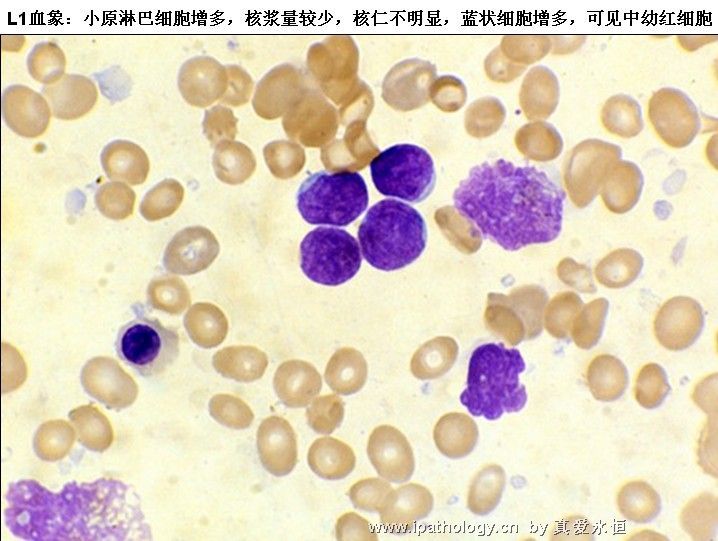
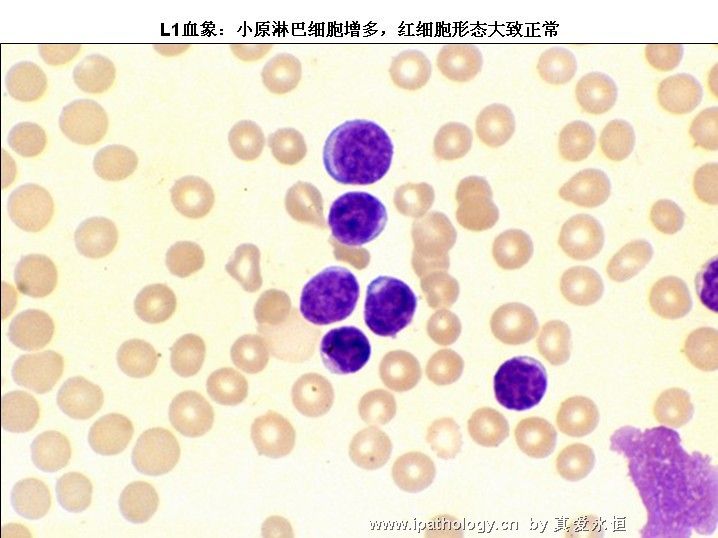
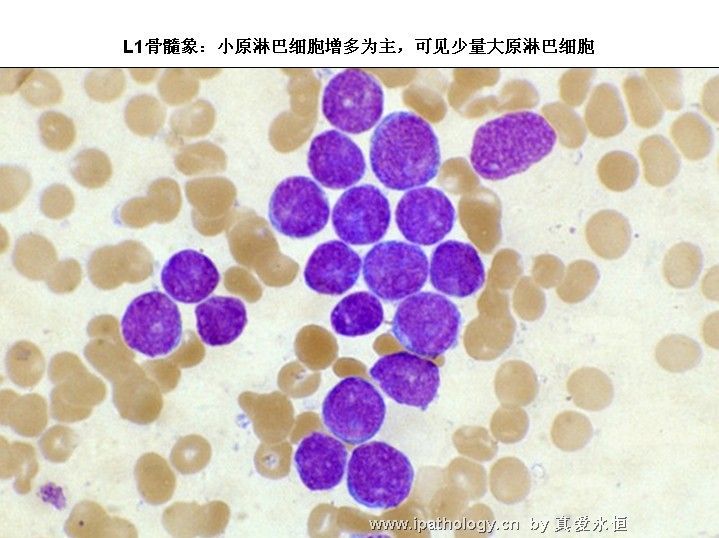
L1:以小细胞为主,核染色质较粗,每例结构较一致,核形:规则,偶有凹陷或折叠,核仁不见,较小而不清楚,胞浆量少,胞浆嗜碱性,染色浅,胞浆空泡,可有可无。
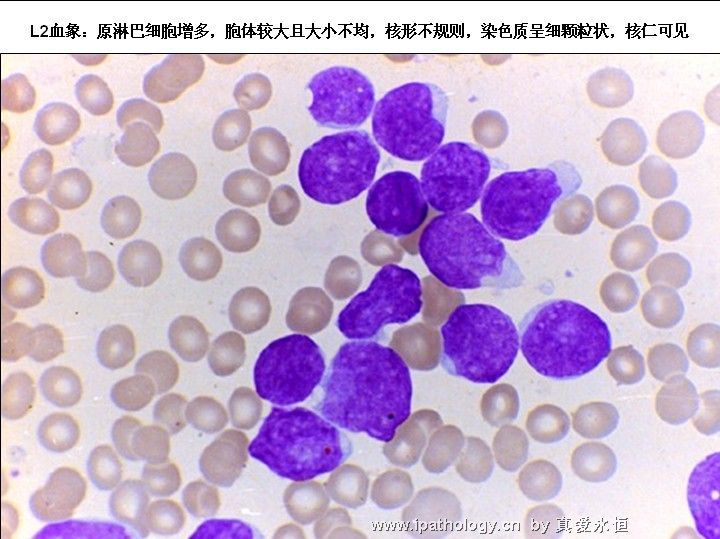
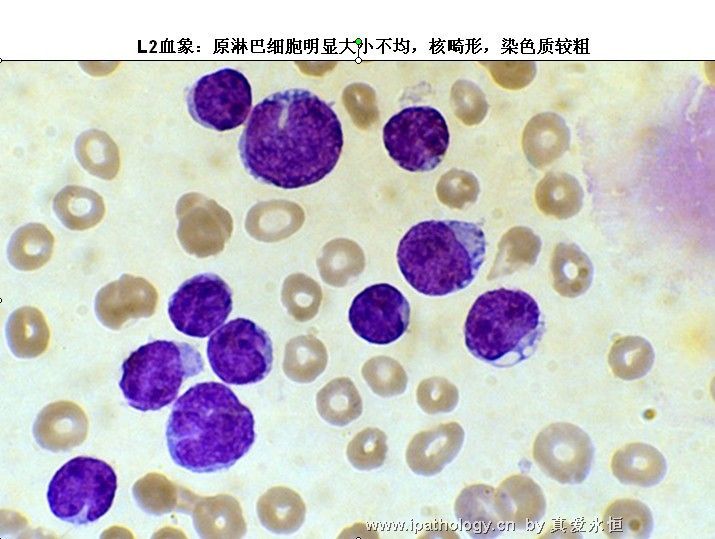
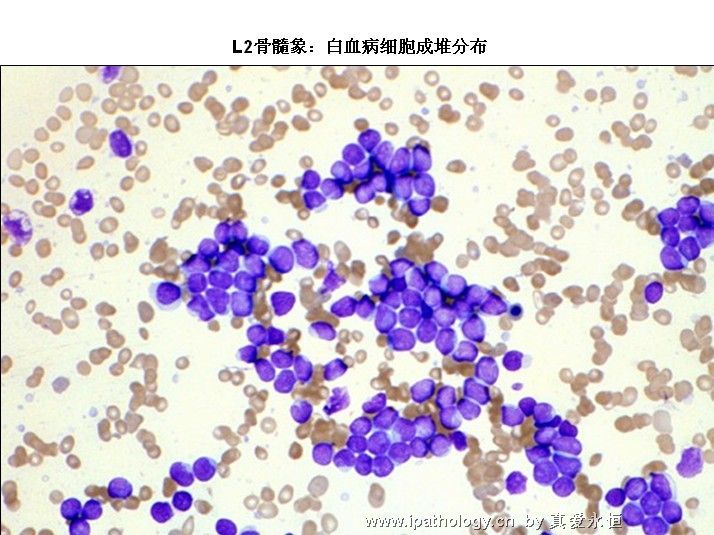
L2:以大细胞为主,核染色质较疏松,每例结构较不一致,核形不规则,凹陷或折叠常见,核仁1个或多个,清楚,胞浆量较多,深染,胞浆空泡可有可无。
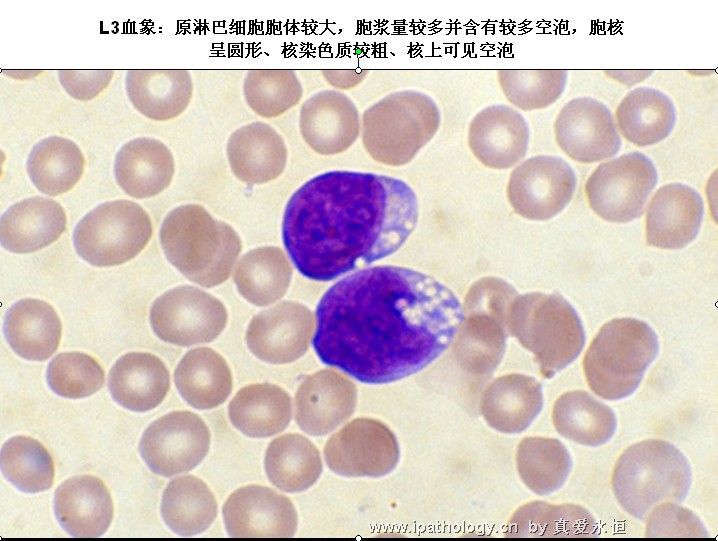
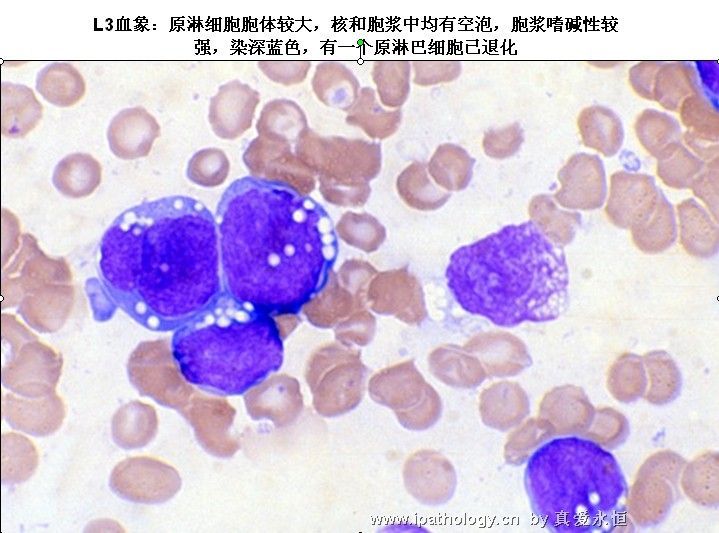
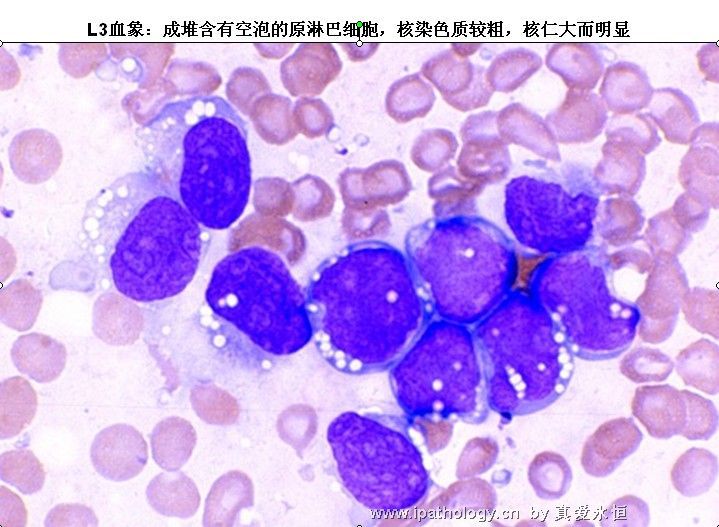
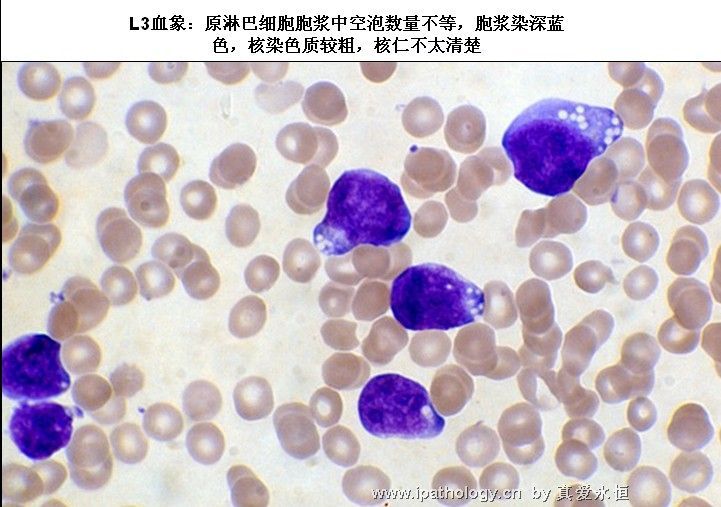
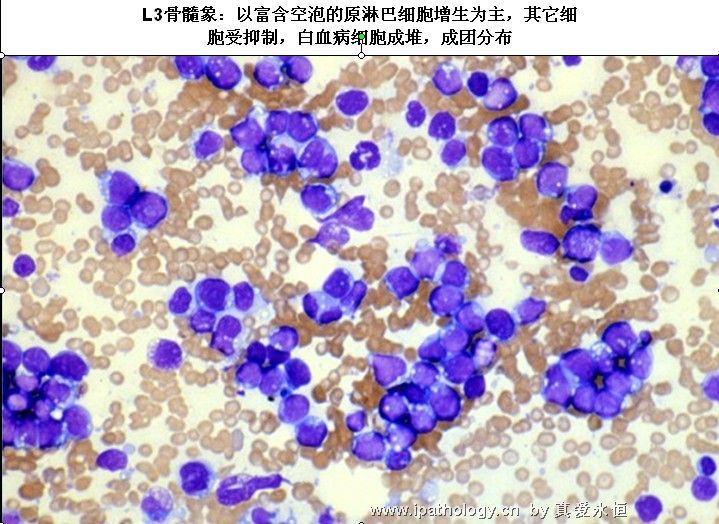
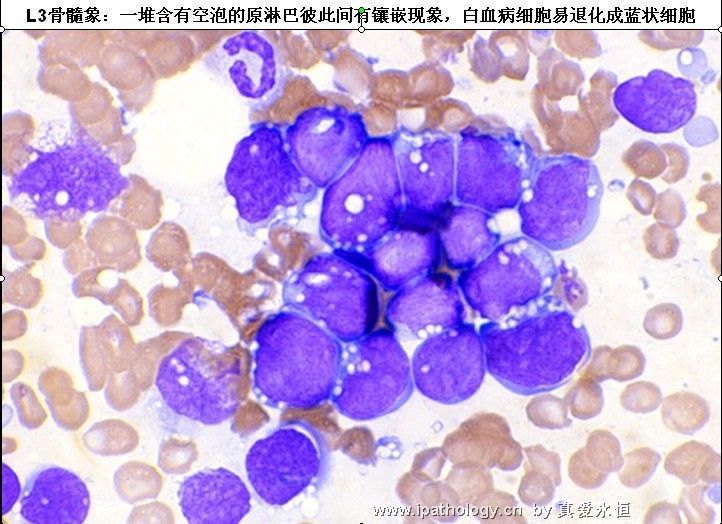
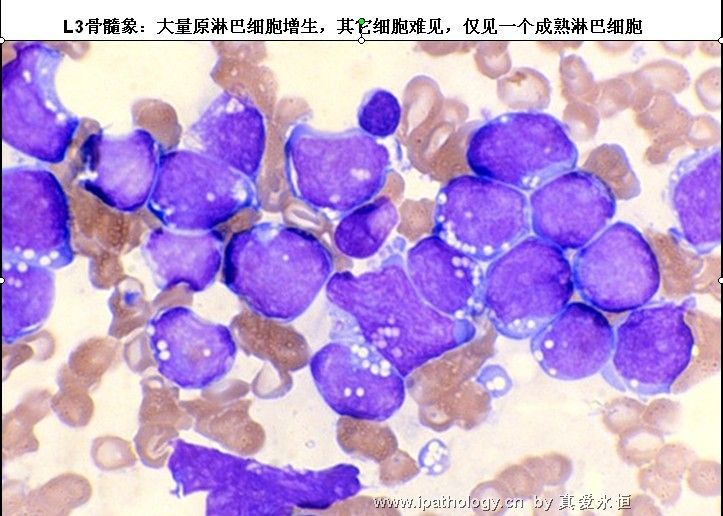
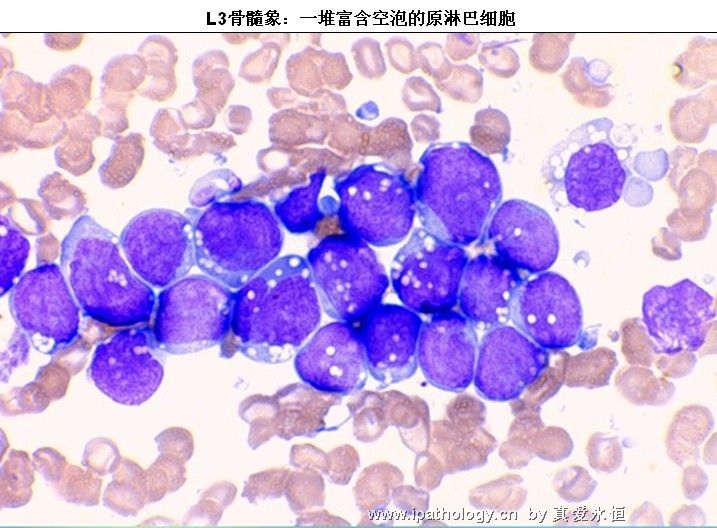
L3:以大细胞为主,大小较一致,核染色呈细点均匀状,核形较规则,核仁,一个或多个明显,呈小泡状,胞浆量多,深蓝色,胞浆空泡常明显,呈蜂窝状。
(二)分型特征
1、核浆比率(N/C) 胞浆占整个细胞面积的20%以下者称为“高N/C”,否则为低“N/C”。
2、核仁的有无、个数和明显性 如核仁于周围染色质浓集者为明显核仁,周围染色质界限不清,常不完整者为小核仁,大泡状周围常有染色质浓者为明显核仁。
3、核形的规则性 规则核是圆形或稍有突起,或有窄的裂缝,折叠或凹陷,但并不是核形的整个连续性收到破坏,不规则核为肾形,或因有宽的切迹或凹陷使核明显变形。
4、细胞大小 细胞直径大于小淋巴细胞直径的2倍者,为大细胞,否则为小细胞,L1--L2记分标准如下
标 准
高N/C的细胞>75%; +
低N/C的细胞>25%, -
核仁0--1(小)的细胞>75% +
核仁>1(明显)的细胞>25% -
核形不规则的细胞>25% -
大细胞>50% -
注:下述情况不记分:1中间型或未达到该项标准者,2规则核>75%,3大细胞<或=50%,不论细胞大小的均一性程度如何。
诊断判定:积分0--+2为L1型,-1 -- -4为L2型。强调了高N/C比率和无核仁对L1诊断的重要性,低N/C比率,明显核仁,核形明显不规则和大细胞对L2型诊断的重要性。
FAB7位成员观察了100例ALL骨髓涂片的结果,按原标准,诊断一致符合率占63%,用积分法则提高到84%,仍有16例意见分歧较大,其中L3一致性最高(5/5)L1次之(60/66),L2最差(19/66)
六、诊断与鉴别诊断
急淋各亚型的诊断标准,主要是根据光学显微镜下形态学观察,故血片、骨髓片应制备满意,染色应良好,选择治疗前标本进行分型。
1、第一型(L1)与第二型(L2)的鉴别 主要是按细胞大小对照细胞核与胞浆来区别,L1型以小原、幼稚淋巴细胞为主,L2型以大原、幼稚淋巴细胞为主,目前均以细胞直径12um来划分,<12um为小细胞,>12为大细胞,但计数100个原始、幼稚淋巴细胞时,大细胞占多少为L2、小细胞占多少为L1?国内有人主张可将L1与L2再分为L1/L2型(以小原幼稚淋巴细胞占25%--50%);L2/L1型(以大原幼稚淋巴细胞为主,占50%以上)。因而,一般可规定大原淋巴细胞≤25%为L1型,大原淋巴细胞≥为L2型,L1多见于儿童,L3型因细胞形态特殊一般也较易辨认。
2、L2型又是需要和M1、M5相鉴别,一般和M5的鉴别较M1容易,原淋巴细胞核可有凹陷,切迹,核染色质呈较粗点网状,涂片中退化细胞明显增多,如分类500个有核细胞见到300以上退化细胞,则更支持急淋的诊断。细胞化学染色急淋时原淋细胞POX、SB染色呈阴性反应,原始细胞阳性率<3%;PAS幼稚细胞糖原增加,20%--80%的原淋巴细胞显示阳性,呈粗颗粒状、块状或环状排列;NAP中性粒细胞活性增高;热盐水溶核试验阴性反应(核不被溶解),血尿溶菌酶测定,明显减低。
3、急淋与淋巴肉瘤白血病 淋巴肉瘤白血病,又称白血性淋巴肉瘤,是淋巴肉瘤患者,在病情经过一定时间后,肉瘤细胞发生广泛播散,血液、骨髓中出现较多的肉瘤细胞,称为淋巴肉瘤白血病,由于淋巴瘤细胞分化程度不一,故表现为白血病时,细胞形态也很多样,有时似原淋巴细胞,有时似幼淋或成熟淋巴细胞。淋巴肉瘤为淋巴结活检组织病理命名;而急淋则为骨髓穿刺血液学命名,当淋巴肉瘤合并白血病(似急淋)时,其细胞形态与急淋细胞形态相似,无非常显著差异,区分就很困难。全国虽多次开会讨论也未取得一致意见,故有人主张,血液学工作者可按急淋诊断。

名称:图1
描述:图1
名称:图2
描述:图2
名称:图3
描述:图3
名称:图4
描述:图4
名称:图5
描述:图5
名称:图6
描述:图6
名称:图7
描述:图7
名称:图8
描述:图8
名称:图9
描述:图9
名称:图10
描述:图10
名称:图11
描述:图11
名称:图12
描述:图12
名称:图13
描述:图13
名称:图14
描述:图14
名称:图15
描述:图15
名称:图16
描述:图16
名称:图17
描述:图17
名称:图18
描述:图18
名称:图19
描述:图19
名称:图20
描述:图20
名称:图21
描述:图21
名称:图22
描述:图22
名称:图23
描述:图23
名称:图24
描述:图24
名称:图25
描述:图25
名称:图26
描述:图26
名称:图27
描述:图27
名称:图28
描述:图28
名称:图29
描述:图29
名称:图30
描述:图30
名称:图31
描述:图31
名称:图32
描述:图32
名称:图33
描述:图33
名称:图34
描述:图34
名称:图35
描述:图35
名称:图36
描述:图36
名称:图37
描述:图37
-
本帖最后由 于 2008-01-09 23:28:00 编辑
-
本帖最后由 于 2008-01-09 23:42:00 编辑
什么,有的朋友说这不就弄上来了吗?是弄上来了,说说我是怎么弄的,好的,首先从书本上编写成word,文字东东就这样搞定,然后最主要的图片,弄出来以后没有文字说明,怎么办呢?没办法,谁让咱们这个栏目不能添加说明呢,我先是把图片弄到一个ppt里面去,然后再添加文字说明,晕倒,还是不能直接保存照片(图片和文字),没有办法,就只好借用qq剪刀,把那些图片一个一个的剪下来,然后再保存成jpg格式,最后上传,分了五次上传才成功,第一,第二次成功,第三,第四,上传不知道到哪去了,浏览器提示,无法找到网页,晕倒,说明还是咱们这个网站连接速度太慢了,最后一次才成功,唉,没有办法,人老了,脑子也笨了,也变傻了,只有这样弄了,哪位高手指点迷津啊,我在这里先谢谢了!!!