| 图片: | |
|---|---|
| 名称: | |
| 描述: | |
- 2012年第22期--胰体肿块(已点评)
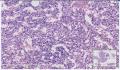
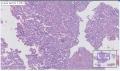
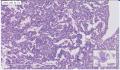
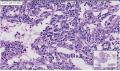
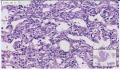
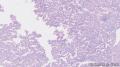
组织名称:胰体部
本例图片采用麦克奥迪MoticBA410显微镜+MoticPro285A摄像头采集制作。
姓名:施** 性别:女 年龄:66
点评专家:曹登峰(38楼 链接:>>点击查看<< )
获奖名单:红胜火(4楼 链接:>>点击查看<< )
-
本帖最后由 冰洋 于 2012-07-23 07:49:33 编辑
真诚地感谢:海鸥老师在繁忙的工作中抽空给本栏目发来的首例数字扫描经典病例!

考虑具有血管周上皮样细胞分化的肿瘤(PEComa)
诊断依据:1.老年 女性。
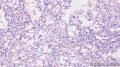
2.肿瘤细胞核小,胞浆丰富,透明状,成巢团状生长,之间血窦非常丰富,淋巴细胞灶性浸润, 部分细胞呈上皮样,局部梭性样分化,SMA证实。 尽管厚壁血管不明显,当然如果标记那些管子是淋巴管的话,就是PEComa中的一亚型:淋巴管平滑肌瘤病。
3.SMA,HMB-45,Melan-A标记证实,S-100,SYN,CGA,NSE和神经内分泌鉴别()
鉴别:高分化神经内分泌肿瘤(包括 节细胞副神经节瘤 及 副神经节瘤等)。
-
本帖最后由 cqxxmdoc 于 2012-06-07 00:31:20 编辑
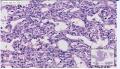
意见:胰腺血管平滑肌脂肪瘤(AML)。
应该是经典病例了。
依据:
1、主要依据:三种成分(少量厚壁血管、梭形的平滑肌样及透明细胞、成熟脂肪)同时存在,故应该可以诊断PEComas的AML类型。
2、女性为好发人群。
3、胰腺可以发生AML。
本例特点:与经典AML稍有不同的地方。
1、厚壁血管偏少。
2、血窦样血管丰富(分割呈条索状),梭形的平滑肌样及透明细胞围绕周围。
3、背景散在及灶性淋巴细胞。
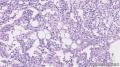
鉴别诊断:老年女性、胰腺、弥漫梭形细胞背景、血窦丰富,要考虑的肿瘤比较多,如:未分化癌、神经内分泌癌、GIST、AML、软组织肉瘤(平滑肌肉瘤、脂肪肉瘤)等。
1、肿瘤实质内见到成熟脂肪细胞,未分化癌、神经内分泌癌、GIST、平滑肌肉瘤等可能性明显降低。
2、脂肪细胞分化成熟,未见异型脂母细胞,脂肪肉瘤可能性也明显降低。
关键免疫标记:HMB-45,Melan-A 是用得最多也具有诊断价值的标记。
总结:
1、本例只要抓住最重要的改变——肿瘤实质内见到成熟脂肪细胞,结合临床及其他组织学特点,诊断胰腺血管平滑肌脂肪瘤(AML)应该不困难。
2、本病冰冻切片时存在较高误诊率,应予以重视,避免误诊的关键还在于:如果在肿瘤实质内见到成熟脂肪细胞,不要轻易诊断恶性。切记!

- 病理医生,加油!
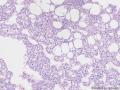
诊断:胰腺原发性血管平滑肌脂肪瘤
诊断依据:1、肿瘤具有上皮样大细胞、梭形细胞两种主要成分,胞浆透明或嗜酸性颗粒状,细胞核圆形、卵圆形,空亮,核仁清楚。
2. 同时可见脂肪细胞散在分布。
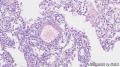
3.血管成分以血窦样结构为主,可见一些略厚壁血管,肿瘤细胞围绕它们呈放射状排列。
同时病变内散在淋巴细胞及浆细胞,局部聚集成巢。
免疫组化:HMB-45、SMA、CK、S-100、RCC、CD10、CgA、Syn
鉴别诊断:1.转移性肾透明细胞癌。胞浆透亮或颗粒状,血窦也丰富,但是无脂肪细胞成分,免疫组化RCC及CD10阳性,HMB-45阴性。
2、原发性透明细胞癌:核异型显著,可见病理性核分裂,免疫标记CK阳性。
3、胰腺神经内分泌肿瘤:细胞一致性强,多有支持性纤维间质,免疫组化神经内分泌标记阳性。
4、上皮样平滑肌肿瘤:一般无脂肪成分,上皮样结构更为显著,血窦结构一般不显著,免疫标记SMA阳性但HMB-45阴性。
肾外AML很少见,多由厚壁畸形血管,平滑肌及脂肪、上皮样细胞构成,可以某一种或2种成分占主要地位,一些单一的上皮样亚型、透明细胞亚型也被识别。文献中曾报道过胰腺的透明细胞亚型为主的AML,称之为糖瘤。当有多种成分时,称为AML似乎更好些,个人观点。
-
本帖最后由 njwbhuang 于 2012-06-03 21:45:40 编辑
病理诊断:伴有破骨巨细胞样细胞的胰腺未分化癌
诊断依据:1)患者为老年女性
2)肿瘤发生于胰体部
3)组织学上,肿瘤主要由中等大到较大的上皮样细胞和梭形细胞组成,上皮样细胞胞质丰富,部分透亮。部分区域上皮样细胞排列成巢状。肿瘤细胞之间可见较多量多核巨细胞。肿瘤坏死明显和较多量中性粒细胞浸润。瘤组织内未见明显的血管和丰富的血窦。
鉴别诊断:1)肉瘤样癌 肿瘤细胞表达上皮性标记物,梭形细胞亦如此;
2)多形性巨细胞癌 肿瘤性巨细胞呈弥漫性分布,数量多,同时表达上皮性标记物,而CD68阳性;
3)恶性黑色素瘤 瘤细胞表达HMB45和S-100蛋白
4)恶性纤维组织细胞瘤 瘤细胞不表达上皮性标记物,而表达CD68和CD163
5)伴有多核巨细胞的神经内分泌肿瘤 这类肿瘤文献中有报道,但都可见典型的神经内分泌肿瘤的细胞学形态和组织结构,免疫标记表达神经内分泌标记;
6)胃肠道间质肿瘤 原发或转移 CD117、CD34和DOG1
7)淋巴瘤 这种形态少见,
8)Pecoma 虽然细胞形态有些相似,但未见血管,可行免疫标记区别
选择的一组免疫标记有AE1/AE3、EMA、HMB45、S-100、CgA、syn、CD68、CD163、CD20、DOG1、CD117和CD34等
病理诊断:伴有破骨巨细胞样细胞的胰腺未分化癌
诊断依据:1)患者为老年女性
2)肿瘤发生于胰体部
3)组织学上,肿瘤主要由中等大到较大的上皮样细胞和梭形细胞组成,上皮样细胞胞质丰富,部分透亮。部分区域上皮样细胞排列成巢状。肿瘤细胞之间可见较多量多核巨细胞。肿瘤坏死明显和较多量中性粒细胞浸润。瘤组织内未见明显的血管和丰富的血窦。
鉴别诊断:1)肉瘤样癌 肿瘤细胞表达上皮性标记物,梭形细胞亦如此;
2)多形性巨细胞癌 肿瘤性巨细胞呈弥漫性分布,数量多,同时表达上皮性标记物,而CD68阳性;
3)恶性黑色素瘤 瘤细胞表达HMB45和S-100蛋白
4)恶性纤维组织细胞瘤 瘤细胞不表达上皮性标记物,而表达CD68和CD163
5)伴有多核巨细胞的神经内分泌肿瘤 这类肿瘤文献中有报道,但都可见典型的神经内分泌肿瘤的细胞学形态和组织结构,免疫标记表达神经内分泌标记;
6)淋巴瘤 这种形态少见,
7)Pecoma 虽然细胞形态有些相似,但未见血管,可行免疫标记区别
选择的一组免疫标记有AE1/AE3、EMA、HMB45、S-100、CgA、syn、CD68、CD163、CD20等
-
qiguaixiaozi 离线
- 帖子:147
- 粉蓝豆:16
- 经验:1821
- 注册时间:2011-01-12
- 加关注 | 发消息
-
本帖最后由 雅马哈 于 2012-06-02 13:22:03 编辑
诊断:胰腺具有血管周上皮样细胞分化的肿瘤(PEComas肿瘤)
诊断依据:(1)患者女性,老年(年龄66)
(2)部位:胰腺,临床症状不明显;
(3)瘤细胞在纤细分支状血管周呈放射状排列,近血管着胞浆透明,远离血管的瘤细胞呈梭形、平滑肌样,瘤细胞呈巢状排列,薄壁血管血窦丰富,部分区域可见淋巴细胞浸润,局部瘤细胞有异型性,但不显著;偶见核分裂像。瘤细胞呈小圆形,偶见小核仁。
免疫组化:HMB45,S-100,Melan-A,CD10,RCC,CgA,Syn,CD56,SMA,Desmin,E1/AE3,CD34,Vimentin,Ki-67
鉴别诊断:(1)转移性透明细胞性肾细胞癌: 需询问病史,CD10及RCC,一般容易做出鉴别;
(2)胰腺神经内分泌肿瘤: 免疫组化CD56、CgA、Syn阳性,有助于鉴别
(3)腺泡状软组织肉瘤转移: 结合临床不难做出诊断
病理诊断:伴有破骨巨细胞样细胞的胰腺未分化癌
诊断依据:1)患者为老年女性
2)肿瘤发生于胰体部
3)组织学上,肿瘤主要由中等大到较大的上皮样细胞和梭形细胞组成,上皮样细胞胞质丰富,部分透亮。部分区域上皮样细胞排列成巢状。肿瘤细胞之间可见较多量多核巨细胞。肿瘤坏死明显和较多量中性粒细胞浸润。瘤组织内未见明显的血管和丰富的血窦。
鉴别诊断:1)肉瘤样癌 肿瘤细胞表达上皮性标记物,梭形细胞亦如此;
2)多形性巨细胞癌 肿瘤性巨细胞呈弥漫性分布,数量多,同时表达上皮性标记物,而CD68阳性;
3)恶性黑色素瘤 瘤细胞表达HMB45和S-100蛋白
4)恶性纤维组织细胞瘤 瘤细胞不表达上皮性标记物,而表达CD68和CD163
5)伴有多核巨细胞的神经内分泌肿瘤 这类肿瘤文献中有报道,但都可见典型的神经内分泌肿瘤的细胞学形态和组织结构,免疫标记表达神经内分泌标记;
6)淋巴瘤 这种形态少见,
7)Pecoma 虽然细胞形态有些相似,但未见血管,可行免疫标记区别
选择的一组免疫标记有AE1/AE3、EMA、HMB45、S-100、CgA、syn、CD68、CD163、CD20等

- 乐观向上,不断进取!