| 图片: | |
|---|---|
| 名称: | |
| 描述: | |
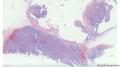
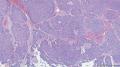
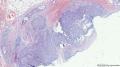
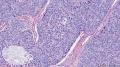
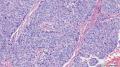
- 女性,82岁,乳腺肿块切除活检标本(少见病例,免疫组化已上)
| 性别 | 女 | 年龄 | 82 | 临床诊断 | 乳腺癌 |
|---|---|---|---|---|---|
| 一般病史 | 发现乳腺包块2月余 | ||||
| 标本名称 | 乳腺肿块切除活检标本 | ||||
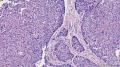
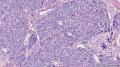
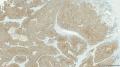
| 大体所见 | 带梭形皮瓣乳腺,8cm×5cm×3cm,皮肤面积8×3.5cm,皮下见一3.5cm×2cm×1.8cm质硬区,质硬区切面灰白色主要呈实性,其中直径1.2cm区域呈囊性,囊内容物已流失。 | ||||
-
本帖最后由 cqxxmdoc 于 2014-06-08 21:02:02 编辑

- 病理医生,加油!
相关帖子
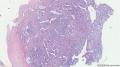
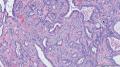
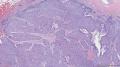
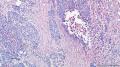
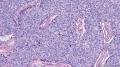
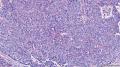
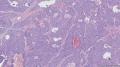
主要诊断:<乳腺>伴神经内分泌分化的浸润性癌(实性乳头状癌伴浸润)。
主要依据:①肿瘤呈实体团巢状排列(无明显乳头状结构),肿瘤边界相对较清(无包膜),细胞巢形态不规则(地图样,游离的小巢状-浸润性形态);②团巢内有纤细的血管(形成实性乳头的间质支架,免疫组化SMA、CD31已清晰显示);③细胞中度异型,圆形到梭形,核不规则、可见折叠及核沟;④部分细胞质内可见黏液(空泡),间隙内也可见黏液聚集(图10 实性区1-6);⑤免疫组化显示神经内分泌表达,Ki-67指数相对低,CK8弥漫强阳性表达,高分子CK阴性,E-cad(+),ER/PR(+),Calponin/P63示肌上皮缺失。
其它特点:老年女性(82岁),实体肿瘤附近可见典型的导管内乳头状肿瘤,未扪及腋窝淋巴结肿大。
欢迎大家指正。
-
lddwyb102: 可不可以直接报浸润性乳头状癌呢?2014-07-29 17:21

- 病理医生,加油!
伴神经内分泌分化的浸润性乳腺癌
通过组织化学和免疫组化分析检测到的神经内分泌分化,更易出现在(高达30%)在非特殊型浸润性癌或其他特殊类型,尤其是黏液癌。富于细胞型黏液癌占伴有神经内分泌分化乳腺癌的近1/4,均为低级别。实性乳头状癌的原位和浸润成分通常显示神经内分泌分化。
鉴别诊断
由于伴神经内分泌特征的原发性乳腺癌罕见,在做出确切诊断前应当除外转移性高分化神经内分泌肿瘤(类癌)和低分化神经内分泌癌/小细胞癌。出现形态学一致的导管原位癌支持诊断乳腺原发癌。
-
wxg618: 实性乳头状癌(Solid papillary carcinoma)具有四个显著的病理特征:导管内肿瘤、实体性乳头、常常伴有粘液分泌和神经内分泌分化。2014-06-10 13:20

- 病理医生,加油!
-
snowman103cn 离线
- 帖子:518
- 粉蓝豆:9
- 经验:538
- 注册时间:2010-11-07
- 加关注 | 发消息
-
15914997998 离线
- 帖子:58
- 粉蓝豆:132
- 经验:72
- 注册时间:2014-03-05
- 加关注 | 发消息
-
zengfansheng 离线
- 帖子:417
- 粉蓝豆:116
- 经验:432
- 注册时间:2006-12-18
- 加关注 | 发消息
-
本帖最后由 cqxxmdoc 于 2014-06-07 15:52:18 编辑
最好加做KI67、CgA等
如果KI67标记指数低---(估计不会很高)
1、高分化神经内分泌肿瘤
2、导管内乳头状瘤
如果KI67标记指数高---
1、伴神经内分泌分化的浸润性癌
2、导管内乳头状瘤
个人意见,仅供参考。
全部免疫组化情况:
实性区:ER(+,80%),PR(+,95%),HER-2(1+),E-cad(+),CK5/6(-),CK8(+,弥漫),CK34βE12(-),Calponin(-),P63(-),Syn(+),CgA(+),CD56(-),SMA(+,示巢内丰富小血管),CD31(+,示巢内丰富小血管),Ki-67(+,10%),P53(-)。
患者未选择乳腺切除及腋窝淋巴结清扫(未扪及肿大),已出院(用三苯氧胺治疗)。

- 病理医生,加油!
-
xinzhu1492 离线
- 帖子:1038
- 粉蓝豆:3
- 经验:2778
- 注册时间:2008-04-03
- 加关注 | 发消息
-
vitamin-xbl 离线
- 帖子:383
- 粉蓝豆:0
- 经验:431
- 注册时间:2007-04-03
- 加关注 | 发消息