| 图片: | |
|---|---|
| 名称: | |
| 描述: | |
- 2013年第11期(总第63期)——左侧卵巢肿瘤(已点评)
| 性别 | 女 | 年龄 | 46 | 临床诊断 | 左侧卵巢肿瘤 |
|---|---|---|---|---|---|
| 一般病史 | 患者因腹疼14天入院 | ||||
| 标本名称 | 左侧卵巢肿块 | ||||
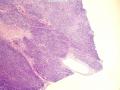
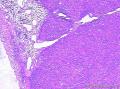
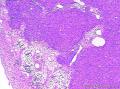
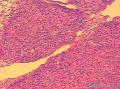
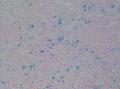
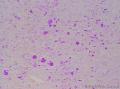
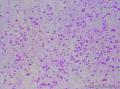
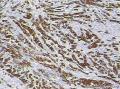
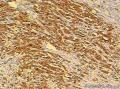
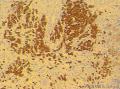
| 大体所见 | 灰红色结节1枚12.0X11.0X9.0cm,一侧附输卵管长6.0cm,直径0.5cm,结节表面光滑,切面囊实性,实性区直径7.0cm,灰白、质嫩,囊性区直径3.0cm,内含淡黄色液体。 | ||||
术中见左侧卵巢肿瘤约10cm大小,与周围组织粘连,腹水约1000ml。
患者于2012-12-26因“B超发现右侧附件区包块”至我市另一医院妇产科住院治疗,于2012-12-28在腰硬联合麻醉下行“右侧附件切除术”,与现在左侧卵巢手术相隔5月。第一次手术图像如下
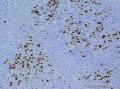
上传免疫组化及特染结果:
该患者特殊在右侧卵巢肿瘤切除,5个月后左侧卵巢肿瘤切除,到目前为止胃肠镜多次检查未找到原发灶,请大家继续讨论。
本例图片采用麦克奥迪MoticBA410显微镜+MoticamPro285A摄像头采集制作。
点评专家:董颖(63楼 链接:>>点击查看<< )
获奖名单:巴特尔(51楼 链接:>>点击查看<< )
-
本帖最后由 筷子 于 2013-09-03 08:43:04 编辑
-
linfangfang 离线
- 帖子:43
- 粉蓝豆:479
- 经验:187
- 注册时间:2011-12-29
- 加关注 | 发消息
考虑性索-间质肿瘤,seitoli-leydig细胞瘤,中分化。
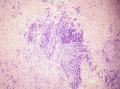
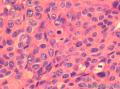
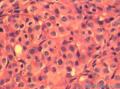
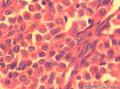
诊断依据:低倍镜下见肿瘤细胞呈片状,分叶状生长,高倍见细胞核圆形,卵圆形,胞浆较少,分布于水肿样间质。
鉴别诊断:(1)Sertoli-like 的子宫内膜腺癌:子宫内膜腺癌CK和EMA阳性, Inhibinα和Calretinin阴性,而Sertoli-Leydig细胞瘤相反;
(2)颗粒细胞瘤:本病例镜下未见Call-Exner小体和明显核沟。;
(3)管状克鲁根勃氏瘤:常累及双侧卵巢,瘤细胞具有明显的异型性,有时呈印戒细胞样;
(4)类癌:瘤细胞常排列成条索或丝带样,免疫组化synaptophysin和chromagranin常阳性
(5)卵巢肉瘤:低分化Sertoli-Leydig细胞瘤需要与卵巢肉瘤相鉴别,这时需多取材以发现分化较好的Sertoli-Leydig细胞瘤部位。

- 学无止境
-
本帖最后由 96298 于 2013-06-14 09:11:03 编辑
不大好诊断的肿瘤,需要标记,先考虑转移性低分化癌(乳腺、胃肠等)。
诊断依据:低倍镜下见肿瘤细胞呈片状,分叶状生长,高倍见细胞核圆形,卵圆形,胞浆较少,分布于水肿纤维性间质中,局部高倍有印记样细胞,局部促纤维增生明显。
鉴别:1.原发低分化/未分化癌,虽然单侧,这种形态和临床我还是先除外转移。
2.生殖细胞肿瘤:无性细胞瘤,低倍可以,高倍见细胞核特点不大支持,但还是要鉴别的。
3.性索-间质肿瘤:颗粒细胞瘤与seitoli-leydig细胞瘤,有些细胞有些黄素化,令人迷惑,需结合IHC。
4.淋巴造血肿瘤:高倍见细胞核有些像淋巴细胞,有些细胞单行排列,结节状结构也可以,如大B,需要鉴别。
5.促纤维增生性小圆(DSRCT):罕见。
有这样的病史,转移首先考虑,根据所提供的最后图片,核仁明显,胞浆丰富红染,鉴别要加上恶黑了。
-
zhangmy99880 离线
- 帖子:144
- 粉蓝豆:64
- 经验:602
- 注册时间:2013-01-05
- 加关注 | 发消息