| 图片: | |
|---|---|
| 名称: | |
| 描述: | |
- 2012年第49期——左腋前肿块(已点评)
女性,24岁,发现左腋前肿块3月,近期明显增大。局部无疼痛。眼观:附梭形皮肤一块2cm*1.8cm*1cm,皮肤表面见灰白隆起0.7cm*0.6cm*0.5cm,切面见1cm*0.7cm灰白结节,境界尚清,质地偏韧。
我先发病史,由“风的影子”联系栏目老师帮我修改下图片随后发出,在此感谢。
本例图片采用麦克奥迪MoticBA410显微镜+MoticPro285A摄像头采集制作。
点评专家:张仁亚(70楼 链接:>>点击查看<< )
获奖名单:无(楼 链接:>>点击查看<< )
-
本帖最后由 草原 于 2013-01-09 13:47:02 编辑

- 鲍天辉
-
本帖最后由 www810910 于 2012-12-08 17:57:38 编辑
诊 断:(左腋前)考虑结节性恶性黑色素瘤(NM)。
诊断依据:
1、临床资料:a、NM可以发生于身体的任何部位,常见于躯干、头颈部和小腿下部;b、NM一般表现为膨胀性生长的结节或斑块;c、本例患者,女性,24岁,发现左腋前肿块3月,近期明显增大,局部无疼痛。
2、大体观察:a、肿物呈结节状膨胀性生长,界较清且对称,就诊时肿物直径约
3、镜下观察:a、低倍镜示肿物呈结节状,与周围组织界较清,肿瘤细胞呈巢状、条索状或实性分布;b、高倍镜示部分肿瘤细胞呈上皮样,细胞圆形或椭圆形,胞浆红染,核居中,呈豆芽瓣样;部分肿瘤细胞呈气球样,较大,圆形,胞浆透亮,核小居中;部分肿瘤细胞呈梭形,细胞核较一致且具有一定的异型性,核膜增厚且不规则,染色质粗糙(呈泡状核),有明显的核仁;可见核分裂象。
免疫组化:S-100,HMB45,melan-A,Ki-67等。
鉴别诊断:
1、 良性黑色素瘤;
2、非黑色素恶性肿瘤(肉瘤、癌肉瘤等):形态特点及IHC即可鉴别。
- 12
-

happy百合.. -
wenhua82.. -

wzkxn -
derm乔 -
zhangyua.. -

dongtong.. -

潇湘剑00.. -
suoyanle.. -
异想天开 -
wandou -

quizzle -

熊猫骑士

- 做人要知足,做事要知不足,做学问要不知足!
诊断:皮肤附属器来源的肿瘤,形态支持非典型汗腺瘤。
诊断依据:
(1)患者女性,腋前肿物3月余,近期有明显增大的病史(皮肤汗腺瘤多发生于中青年女性,好发于头部、腋窝、前臂、大腿及耻部,常单发);
(2)低倍镜下肿瘤位于真皮内,与表皮无粘连,但能见到肿瘤侵犯皮下脂肪组织,周围肿瘤细胞无栅栏状排列(此特点有重要诊断依据,常常提示汗腺来源)。
(3)肿瘤细胞主要有两种类型:小部分区域瘤细胞为透明细胞,纺锤形或多边形,胞浆嗜酸性,核圆形或卵圆形,空泡状,核仁明显,大部分区域瘤细胞呈梭形,多边形细胞,胞浆透亮,核小、深染、偏于一边,并可见二者移行;偶见细胞体积较大的黏液细胞。未见明显瘤细胞异型性,病理性核分裂未见。
(4)肿瘤主要呈较大的实体性团块状,部分区域可见大小不等的腔隙,部分区域可见透明细胞区,可见鳞状涡状结构及腺腔结构,顶浆分泌。
免疫组化:特殊染色PAS;AE1/AE3、Vimentin、LCA、CD31、CD34、HMB45、S-100、CK7、P63、S-100、Actin、EMA、CEA、Desmin、NSE、Actin、P53、Ki-67
鉴别诊断:
(1)软组织透明细胞肉瘤:此瘤多发生于20-40岁的青年人,女性多见,好发生于四肢末端,尤以足和踝部多见,偶可发生于躯干和头颈部,位置多较深,常与腱鞘和腱膜紧密相连,形态学上表现为纤维组织间隔将肿瘤分割成界限清楚的浅染的细胞巢,其重要的特点是可见到10-15个细胞核组成的多核瘤巨细胞及胞浆内黑色素颗粒的出现;核分裂像并不多见,但容易见到,多在3-5个/10HPF。但从形态学上鉴别存在一定的困难,结合免疫组化很容易鉴别开来。但鉴别困难时,建议分子遗传学检测,透明细胞肉瘤具有特征性的t(12;22)(q13;q12)。
(2)透明细胞汗腺癌:主要依靠形态学来鉴别,非典型汗腺瘤及透明细胞汗腺癌细胞异型性显著、病理性核分裂像易见,免疫组化P53、Ki-67增殖指数较高可辅助诊断;
(3)原发于皮肤CD30阳性的大细胞性淋巴瘤:此瘤多见于老年人,常常不累及表皮,但形态学上常出现形态怪异的瘤细胞,也可以见到类似R-S细胞的多核巨细胞、广泛坏死及异常病理性核分裂的出现,结合免疫组化LCA、CD30、CD4阳性不难鉴别;
(4)淋巴瘤样丘疹病:此瘤好发生于成年人,是一种慢性、复发性、自愈性的皮肤病变,在明显的炎细胞背景中有少量非典型的间变型的免疫母细胞或霍奇金样细胞散在,肿瘤常常累及表皮;结合免疫组化容易鉴别;
(5)转移性透明细胞癌:患者年龄较年轻24岁不做首先考虑,结合临床不难做出鉴别;
(6)上皮样肉瘤:形态学出现明显的恶性细胞学特征,结合免疫组化容易鉴别。
病史:患者年轻,肿物位于左腋下,局部无疼痛
肉眼:呈结节状,大小1*0.7CM,界清,质偏韧
镜下:低倍观察:位于真皮呈结节状巢状,实性分布。高倍观察,有两型肿瘤细胞类型:一型肿瘤细胞呈上皮样,细胞圆形,椭圆形,空泡状,可见核仁。另一型肿瘤细胞呈梭行,核小,深染,较密集。小部区域见有小囊腔,腔内伴有分泌。间质有玻璃样变。
根据以上这些考虑:皮肤附属器来源肿瘤,透明细胞汗腺瘤
透明细胞瘤常见于青年人,常单发,为半球形,结节状,直径常为1-2CM,肿瘤细胞位于正品,呈分叶状,有两种细胞组成,间质可有玻璃样变,可有小囊腔形成。
鉴别诊断:1:上皮样肉瘤
2:恶黑
3:软组织 透明细胞肉瘤
4: 转移性透明细胞癌
基层医院没有开展免疫组化,像这种病例还是常规送往上级医院会诊

- 努力是成功的基石
病史:患者年轻,肿物位于左腋下,局部无疼痛
肉眼:呈结节状,大小1*0.7CM,界清,质偏韧
镜下:低倍观察:位于真皮呈结节状巢状,实性分布。高倍观察,有两型肿瘤细胞类型:一型肿瘤细胞呈上皮样,细胞圆形,椭圆形,空泡状,可见核仁。另一型肿瘤细胞呈梭行,核小,深染,较密集。小部区域见有小囊腔,腔内伴有分泌。间质有玻璃样变。
根据以上这些考虑:皮肤附属器来源肿瘤,透明细胞汗腺瘤
透明细胞瘤常见于青年人,常单发,为半球形,结节状,直径常为1-2CM,肿瘤细胞位于正品,呈分叶状,有两种细胞组成,间质可有玻璃样变,可有小囊腔形成。
鉴别诊断:1:上皮样肉瘤
2:恶黑
3:软组织 透明细胞肉瘤
4: 转移性透明细胞癌
基层医院没有开展免疫组化,像这种病例还是常规送往上级医院会诊

- 乐观向上,不断进取!
-
xinzhu1492 离线
- 帖子:1038
- 粉蓝豆:3
- 经验:2778
- 注册时间:2008-04-03
- 加关注 | 发消息
诊断:透明细胞肉瘤
诊断依据:1cm*0.7cm灰白结节,境界尚清,镜下无包膜;
细胞排列呈片状,巢状,其间有纤细的纤维组织分隔;
瘤细胞圆形,梭形,胞浆丰富透明或嗜酸性,细胞异型性不显著;
核圆形或卵圆形,泡状,嗜碱性核仁明显,核分裂少;
免疫组化:S-100,HMB45,NSE,leu-7,LN3,vim,CK,EMA
网状纤维染色:网状纤维在纤细的纤维间隔中
鉴别诊断:
滑膜肉瘤:多见双向分化,免疫组化表达CK,EMA
纤维肉瘤:不见巢状排列,免疫组化S-100,HMB45阴性
上皮样恶性周围神经鞘瘤:常与粗大神经有联系,核分裂多见
恶性黑色素瘤:细胞异型性明显,常见不典型核分裂
好难啊,这么年轻的女性,虽然乳腺癌的可能性很小,还是要排除下,上皮样分化的细胞特别像乳腺癌的细胞;如果是原发:癌?肉瘤?恶黑?低倍镜肿瘤位于真皮,侵及皮下脂肪组织,与表皮尚有距离,瘤细胞成片或成巢分布,有极少量的纤维组织分割,细胞双向分化,梭形及上皮样,两者之间有移行,部分胞浆透明,核圆或椭圆,染色质粗,有核仁。考虑:黑色素瘤、滑膜肉瘤、恶性肌上皮瘤,又感觉都不太像,只能用组化来鉴别下:AE1/AE3、EMA、MelanA、S-100、HMB45、SMA、Calponin、CD99、bcl-2。








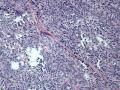

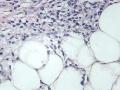

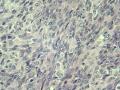
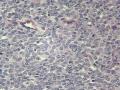


 真诚地感谢:快乐小猫老师在百忙之中发来的第1例经典病例!
真诚地感谢:快乐小猫老师在百忙之中发来的第1例经典病例!





























