| 图片: | |
|---|---|
| 名称: | |
| 描述: | |
- 2012年第48期——颈部肿块
- 图1
- 图2
- 图3
- 图4
- 图5
- 图6
- 图7
- 图8
- 图9
- 图10
- 图11
- 图12
- 图13
- 图14
- 图15
- 图16
- 图17
- 图18
- 图19
- 图20
- 图21
- 图22
- 图23
- 图24
- 图25
- 图26
- 图27
- 图28
- 图29
- 图30
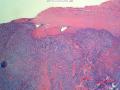
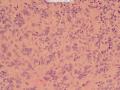
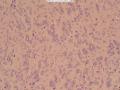
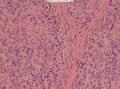
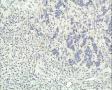
外院标本,女,48岁,发现肿物一年余,颈前正中约直径2cm肿物,质硬。外院彩超考虑甲状舌管囊肿变性,混合瘤不除外。术中送我院冰冻检查。病理检查:新鲜淡红结节一个,3×3×2cm,切面灰白,质韧,实性,有钙化。包膜不光滑。
本例图片采用麦克奥迪MoticBA410显微镜+MoticamPro285A摄像头采集制作。
现增加免疫组化:
期待大家的积极参与。Cgn应为 CgA
-
本帖最后由 lxj9139 于 2012-12-27 17:37:22 编辑

- 做病理人永远要有的心态:不求有功,但求无过。
诊断:(“颈前正中肿物”)肌上皮癌。
诊断依据:(1)患者女性,48岁,颈前正中2cm肿物,大体肿瘤呈结节状;(肌上皮癌多发生于涎腺,好发年龄40-50岁,女性发病率稍高;此例需要结合临床及影像学明确肿瘤与涎腺的关系,尤其是与颌下腺的关系,除外原发后再考虑转移),
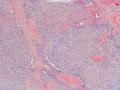
(2)低倍镜下肿瘤组织呈弥漫性浸润性生长,肿瘤细胞呈特征性的巢状和片状排列,局部呈列兵式的结构浸润性生长(图9、10);
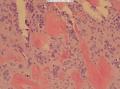
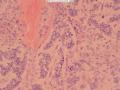
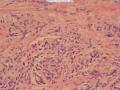
(3)间质有纤细的纤维结缔组织间隔,多数区域可见不同程度的均质红染玻璃样物质在肿瘤细胞巢外周形成厚的沉积带,局部结节内条索状排列的细胞巢或者细胞间也可见不同程度的均质红染的玻璃样物质沉积(图13、14);
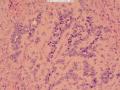
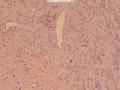
(4)局部可见间质黏液样变性(图27、28)及偶见导管样腔隙(图16、18),无腔面衬覆细胞分化;
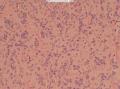
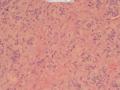
(5)高倍镜下瘤细胞主要呈圆形、类圆形及短梭形,细胞质透亮,空泡状,细胞排列紧密,核膜清晰,核仁易见;可见核分裂像;
(6)间质散在少量淋巴细胞浸润,未见肿瘤性坏死。
免疫组化:AE1/AE3、Vimentin、EMA、Desmin、S-100、SMA、Calponin、maspin、P63、PCNA、GFAP、HMB45、melan-A、P53、CD10、RCC、CT、PTH、Ki-67、CD117、CD5刚果红染色
鉴别诊断:(1)甲状腺显示胸腺样分化的癌:结合临床发病部位及免疫组化结果容易鉴别;
(2)甲状旁腺癌:甲状旁腺癌主要有主细胞和嗜酸性细胞混合构成,常见到滤泡状、菊形团状、核内假包涵体,血管及包膜的侵犯。但从形态学上鉴别有一定的难度;结合临床特点、实验室检查结果、影像学及免疫组化检测容易鉴别开。甲状旁腺癌不表达肌源性标记。
(3)非特异性透明细胞癌,玻璃样变型:肿瘤细胞富含糖原使瘤细胞更加透明,通常无导管结构,核分裂像罕见;仅从形态学上鉴别有一定的难度;结合免疫组化及特殊染色容易鉴别。非特异性透明细胞癌不表达肌源性标记。
(4)透明细胞腺泡细胞癌:腺泡细胞透明, 但透明细胞的核位于周边, 肿瘤的浸润性边缘较宽,有微囊结构,免疫组化示淀粉酶(+),PASD(+);
(5)甲状腺髓样癌:需要结合临床发病部位、镜下未见甲状腺成分;结合免疫组化及特殊染色不然除外;
(6)肌上皮瘤:肌上皮瘤无明显的细胞异型性,也不会呈侵袭性、破坏性生长,核分裂少见,结合免疫组化P53及Ki-67很容易做出鉴别;
(7)转移性肾细胞癌:肿瘤生长结构常有突出的窦状隙,可见出血及含铁血黄素沉积,免疫组化肌源性标记阴性,再结合临床容易鉴别;
(8)无色素型恶性黑色素瘤:恶性黑色素瘤是一种恶性程度极高的恶性肿瘤,多发生于皮肤,结合临床病史及免疫组化不难除外;
备注:(1)送检肿瘤部位必须明确,需要了解肿瘤与涎腺及甲状腺旁腺的关系,尤其是颌下腺;同时需要临床检查腮腺及舌下腺等。
(2)肌上皮癌根据肿瘤细胞形态可分为四种亚型:(1)透明细胞增生为主型;(2)梭形细胞增生为主型;(3)浆细胞样型;(4)圆形或立方形细胞增生为主型;
- 19
-

水若寒 -

金易龙 -

202PL -

www81091.. -

lxgwc -

wsyhyhl -

射手笑笑 -
zd6912 -

云之单翼 -

lhd1216 -

yangsi03 -

baicong -

可伶可俐 -

mmmjjj22.. -

quizzle -

yanglian.. -

心静 -

fsyyshen -

若幽森儿
-
www810910: 学习了,谢谢雅马哈!2012-12-01 19:44
-
lhd1216: 分析的太精彩了2012-12-13 10:04
-
地球的边缘: 向雅马哈学习2012-12-27 13:24
-
hanmeimei2007: 向雅马哈学习 !2013-01-05 16:31
-
mmmjjj222: 分析的非常透彻!学习了!2013-01-05 19:58
-
本帖最后由 96298 于 2012-12-01 23:00:28 编辑
注意到最后两图特点,分叶状结构,提示胸腺瘤。所以本例可能是一个ET(异位胸腺瘤)。
其他支持:一致的圆形/卵圆型的上皮样细胞围绕血管生长,部分向腺体分化?有少量淋巴细胞。
当然也有些形态如巢状、条索状的细胞,部分粘液样的区域,并可以见到骨化/钙化,虽然不是周围。又让我们想到一个肿瘤------骨化性纤维粘液样肿瘤的可能。
鉴别:肌上皮肿瘤,上皮样平滑肌、神经鞘,硬化性PEC、副节瘤等
与甲状腺有关的肿瘤:腺瘤、髓样癌等。
诊断:(“颈前正中肿物”)肌上皮癌。
诊断依据:(1)患者女性,48岁,颈前正中2cm肿物,大体肿瘤呈结节状;(肌上皮癌多发生于涎腺,好发年龄40-50岁,女性发病率稍高;此例需要结合临床及影像学明确肿瘤与涎腺的关系,尤其是与颌下腺的关系,除外原发后再考虑转移),
(2)低倍镜下肿瘤组织呈弥漫性浸润性生长,肿瘤细胞呈特征性的巢状和片状排列,局部呈列兵式的结构浸润性生长(图9、10);
(3)间质有纤细的纤维结缔组织间隔,多数区域可见不同程度的均质红染玻璃样物质在肿瘤细胞巢外周形成厚的沉积带,局部结节内条索状排列的细胞巢或者细胞间也可见不同程度的均质红染的玻璃样物质沉积(图13、14);
(4)局部可见间质黏液样变性(图27、28)及偶见导管样腔隙(图16、18),无腔面衬覆细胞分化;
(5)高倍镜下瘤细胞主要呈圆形、类圆形及短梭形,细胞质透亮,空泡状,细胞排列紧密,核膜清晰,核仁易见;可见核分裂像;
(6)间质散在少量淋巴细胞浸润,未见肿瘤性坏死。
免疫组化:AE1/AE3、Vimentin、EMA、Desmin、S-100、SMA、Calponin、maspin、P63、PCNA、GFAP、HMB45、melan-A、P53、CD10、RCC、CT、PTH、Ki-67、CD117、CD5刚果红染色
鉴别诊断:(1)甲状腺显示胸腺样分化的癌:结合临床发病部位及免疫组化结果容易鉴别;
(2)甲状旁腺癌:甲状旁腺癌主要有主细胞和嗜酸性细胞混合构成,常见到滤泡状、菊形团状、核内假包涵体,血管及包膜的侵犯。但从形态学上鉴别有一定的难度;结合临床特点、实验室检查结果、影像学及免疫组化检测容易鉴别开。甲状旁腺癌不表达肌源性标记。
(3)非特异性透明细胞癌,玻璃样变型:肿瘤细胞富含糖原使瘤细胞更加透明,通常无导管结构,核分裂像罕见;仅从形态学上鉴别有一定的难度;结合免疫组化及特殊染色容易鉴别。非特异性透明细胞癌不表达肌源性标记。
(4)透明细胞腺泡细胞癌:腺泡细胞透明, 但透明细胞的核位于周边, 肿瘤的浸润性边缘较宽,有微囊结构,免疫组化示淀粉酶(+),PASD(+);
(5)甲状腺髓样癌:需要结合临床发病部位、镜下未见甲状腺成分;结合免疫组化及特殊染色不然除外;
(6)肌上皮瘤:肌上皮瘤无明显的细胞异型性,也不会呈侵袭性、破坏性生长,核分裂少见,结合免疫组化P53及Ki-67很容易做出鉴别;
(7)转移性肾细胞癌:肿瘤生长结构常有突出的窦状隙,可见出血及含铁血黄素沉积,免疫组化肌源性标记阴性,再结合临床容易鉴别;
(8)无色素型恶性黑色素瘤:恶性黑色素瘤是一种恶性程度极高的恶性肿瘤,多发生于皮肤,结合临床病史及免疫组化不难除外;
备注:(1)送检肿瘤部位必须明确,需要了解肿瘤与涎腺及甲状腺旁腺的关系,尤其是颌下腺;同时需要临床检查腮腺及舌下腺等。
(2)肌上皮癌根据肿瘤细胞形态可分为四种亚型:(1)透明细胞增生为主型;(2)梭形细胞增生为主型;(3)浆细胞样型;(4)圆形或立方形细胞增生为主型;
此例确实很具有挑战性,免疫组化结果出来也不是很好判断,但至少可以除外神经源性的肿瘤、胸腺瘤、甲状腺的髓样癌、血管球瘤、恶性黑色素瘤。但从形态学上讲需要首先考虑的就是两种类型肿瘤:(1)肌上皮癌,需要结合临床查涎腺部位;(2)甲状腺显示胸腺样分化的癌,同样需要结合临床查甲状腺部位;免疫组化结果SMA(血管染色挺好,血管+),Desmin(局灶弱+),还有其他IHC项目。
目前结合免疫组化项目需要把甲状腺显示胸腺样分化的癌放第一位啦!还需要加做CD5、CD117、(尤其是CD5最好加做)。
接着看形态学低倍镜下肿瘤组织呈弥漫性浸润性生长,肿瘤细胞呈特征性的巢状和片状排列,局部呈列兵式的结构浸润性生长(图9、10);
诊断甲状腺显示胸腺样分化的癌还是比较符合此例的组织学特征。
诊断:(“颈前正中肿物”)恶性血管球瘤。
诊断依据:(1)患者女性,48岁,颈前正中2cm肿物,大体肿瘤呈结节状;
(2)低倍镜下肿瘤组织呈弥漫性浸润性生长,肿瘤细胞呈特征性的巢状和片状排列,局部呈列兵式的结构浸润性生长(图9、10)
(3)间质有纤细的纤维结缔组织间隔,多数区域可见不同程度的均质红染玻璃样物质在肿瘤细胞巢外周形成厚的沉积带,局部结节内条索状排列的细胞巢或者细胞间也可见不同程度的均质红染的玻璃样物质沉积(图13、14);
(4)局部可见间质黏液样变性(图27、28)及偶见导管样腔隙(图16、18),无腔面衬覆细胞分化;
(5)高倍镜下瘤细胞主要呈圆形、类圆形及短梭形,细胞质透亮,空泡状,细胞排列紧密,核膜清晰,核仁易见;可见核分裂像;
(6)间质散在少量淋巴细胞浸润,未见肿瘤性坏死。
免疫组化:AE1/AE3、Vimentin、EMA、Desmin、S-100、SMA、Calponin、maspin、P63、PCNA、GFAP、HMB45、melan-A、P53、CD10、RCC、CT、PTH、Ki-67、CD31、CD5刚果红染色
-
本帖最后由 白日梦 于 2012-12-15 22:24:45 编辑
一、诊断:(甲状腺)异位胸腺瘤,B3型
二、诊断依据:
1、临床资料:异位胸腺瘤可发生于甲状腺内或附着甲状腺上,多数病人是中年女性,表现为孤立的甲状腺结节,病史数月至数年。本例为48岁的中年女性,发现肿物一年余,位于颈前正中,可能与甲状腺有关,临床特征与异型胸腺瘤相符。
2、大体:肿瘤有包膜,结节状/分叶状,一般无浸润周围组织。本例为结节状肿物,3X3X2cm,局部有厚的纤维性包膜,切面灰白,质韧,符合异位胸腺瘤大体形态。
3、镜检:甲状腺异位胸腺瘤与发生于纵隔的胸腺瘤形态完全一致。组织学上分为三型:A型,AB型及B型。B型又根据淋巴细胞多少及肿瘤细胞异型程度分为B1、B2及B3三个亚型。本例瘤细胞呈片、巢状分布,由少细胞的厚薄不均的透明纤维带分隔成小叶状,小叶内瘤细胞圆形/多角形,中等大小,有一定异型性,胞浆淡染,胞界不清,核圆形、泡状,可见核沟,核仁不易见,可见少量的核分裂象。瘤组织内散在少量淋巴细胞浸润。间质血管较丰富。周围见小灶钙化(肿瘤退变)。综上,本例镜检特征符合B3型胸腺瘤改变。
三、免疫组化:上皮样肿瘤细胞表达CKpan,EMA,CK7,CK5/6等标记物.肿瘤内淋巴细胞为不成熟T细胞,表达TdT,CD99。
四、鉴别诊断:
1、甲状腺源性肿瘤:髓样癌、实体型乳头状癌、低分化癌、显示胸腺样分化的癌等。其中髓样癌与之较难鉴别,可表现为实性、巢索状生长方式,伴透明变性的纤维间隔及淀粉样物,血管丰富,但肿瘤常浸润到周围正常甲状腺,后者亦可内陷于肿瘤内,而本例未见正常甲状腺组织。免疫表型显示癌细胞表达CT及神经内分泌标记物,如CgA,Syn等。
2、转移癌:肌上皮癌、鳞状细胞癌等。通过免疫标记易与之鉴别。
颈部任何一个镜下形态比较特殊的肿瘤都要首先想到甲状腺髓样癌,此例(可能是冰冻切片图像)镜下可见多角、圆形及梭形细胞,排列成片状,实性结构,局部貌似呈漩涡样排列,核核仁、分裂像均不明显;瘤细胞形成巢,由纤维组织分隔,细胞与细胞及间质间貌似有淀粉样物质沉着,由于有梭形细胞存在所以容易误诊为间叶组织肿瘤,但此例核分裂不易见,细胞边界尙清楚,且核仁虽有但不多见,细胞核也没有偏位现象可初步排除肌上皮肿瘤,综上所述,本例首先应考虑甲状腺髓样癌,其他上述肿瘤可作为鉴别诊断来考虑,具体待免疫组化结构辅以证实!血管周细胞肿瘤的概念太大包括血管球细胞和血管外皮细胞肿瘤,本例未见如此富于血管的图像因此基本可以排除!
病理诊断: 颈部甲状腺乳头状癌(可能源于甲状舌管囊肿癌变)
本例女,48岁,发现肿物一年余,颈前正中约直径2cm肿物,质硬。彩超考虑甲状舌管囊肿变性,混合瘤不除外。肉眼观:新鲜淡红结节一个,3×3×2cm,切面灰白,质韧,实性,有钙化。包膜不光滑。符合甲状腺乳头状癌大体特点.
镜下:一般乳头状癌乳头分枝多,乳头中心有纤维血管间质(真乳头),间质内常见呈同心圆状的钙化小体,即砂粒体(psammoma
bodies) ,有助于诊断。乳头上皮可呈单层或多层,癌细胞可分化程度不一,核染色质少,常呈透明或毛玻璃状,无核仁。
看有些本例的图
一般来说, 甲状腺癌的病理组织学类型有乳头状癌、滤泡型癌、髓样癌、未分化癌四大类,其中乳头状癌有一些独特的病理形态及生物学行为上的特征:
⑴全为或几乎全部为滤泡结构而无乳头结构,但只要癌细胞核呈现乳头状癌的特征性改变时,则诊断乳头状癌而不是滤泡型癌;
⑵甲状腺有滤泡型腺瘤但无乳头状腺瘤,即出现乳状结构时是不是就可以诊断癌,如不是癌,又没有乳头状腺瘤,那又诊断什么以及如何鉴别,
⑶乳头状癌的诊断不象滤泡型癌那样,要找血管、包膜侵犯,只要具备癌细胞核的特征,不论病灶多么局限于包膜内或小到显微镜下才能找到的微小病灶也可以诊断,那么这些特征性的核改变如何掌握等许多病理组织学诊断基本要点有时并不是很清楚的,有必要将其归纳和分析。
在四种甲状腺癌中,髓样癌及未分化癌一般不易混淆,而抓住了乳头状癌的诊断特征后,剩下的就是滤泡型癌了。因此,掌握乳头状癌的病理组织学要点是十分重要的。
乳头状癌的病理组织学要点:
细胞形态:
⑴形状多样;
(2〕胞浆嗜酸或透明;
⑶鳞化常见;
⑷特征性核:密集、卵圆、毛玻璃状、核沟、核内假包涵体、细小核仁.
上述6点并不一定每例都同时具备,但却是诊断乳头状癌所必备。
组织结构:
⑴呈浸润性生长;
⑵间质常硬化;
⑶多分枝细长乳头,
⑷常有滤泡,呈扁圆形,此时乳头结构则分枝减少、滤泡含深染胶质; ⑸出现砂粒体,是乳头状癌特征性标志,有时仅见砂粒体未见乳头结构,但多取材多切片时就会找到乳头结构的。应注意与钙化的胶质鉴别,砂粒体位于间质中,而钙化胶质位于腺腔内。
特别要注意乳头状癌的一些主要亚型:
在诊断甲状腺乳头状癌时,典型病例不存在困难,而一些乳头状癌的亚型如果不认识,则会将其列入其它类型中去了。只有充分认识这些亚型,才能适当地做出诊断,使预后良好的乳头状癌不致误认为一些预后不良的类型,故有其明显的临床意义。
1 弥漫硬化型乳头状癌 儿童及年轻人为多,一侧或双侧甲状腺肿大,临床及病理表现上都类似慢性甲状腺炎;组织学表现为甲状腺弥漫性病变,广泛硬化,明显淋巴细胞浸润,砂粒体易见,散在小灶性乳头状癌病变,常伴鳞化,淋巴道转移普遍易见。
2 弥漫滤泡型乳头状癌 年轻人多见,呈侵袭性生长,整个甲状腺叶全部受累而不呈结节状,易误认为甲状腺肿,组织学上以滤泡结构为主,间质纤维化不明显,但核具乳头状癌特征,易转移至淋巴结(87.5%)、肺(75%)和骨(25%),对放射性碘治疗敏感。
3 高柱状细胞乳头状癌 发病年龄稍大,肿瘤体积常较大,组织学上呈高长乳头,30%以上的癌细胞的高大于宽的2倍,胞浆多嗜酸,核呈乳头状癌特征,易扩展至甲状腺外,远处转移和复发。
4 小梁状乳头状癌 肿瘤体积较大,侵袭性生长,50%的癌组织呈小梁状,预后不良。
5 去分化型乳头状癌 乳头状癌中见到去分化或低分化癌成分,复发癌中见到去分化或低分化成分,预后不良。
6 嗜酸细胞型乳头状癌 由嗜酸细胞组成的乳头状癌,细胞核具乳头状癌特征。
7 包膜型乳头状癌 有人曾提出过乳头状腺瘤的名称,但由于此肿瘤可发生淋巴结转移,故仍属乳头状癌的范畴。癌组织由完整包膜包绕,核具乳头状癌特征。几乎不出现远处转移和肿瘤致死,故预后良好。
8 微小型乳头状癌 多在尸体解剖中偶然见到,直径
鉴别诊断中的几个问题
1 出现乳头结构 在甲状腺病变中可出现乳头结构的有:⑴乳头状癌;⑵结节性甲状腺肿;⑶滤泡型腺瘤和嗜酸细胞腺瘤;⑷甲亢;⑸淋巴细胞性甲状腺炎;⑹髓样癌。其中的甲亢和淋巴细胞性甲状腺炎病变中出现的乳头缺乏纤维血管轴心,短而粗。结节性甲状腺肿的乳头则宽大,其轴心中有滤泡腔,被覆柱状滤泡上皮,细胞核位于基底部。而乳头状癌的乳头则具有特征性改变,从乳头结构和细胞核两个主要方面去分析,鉴别诊断还是可以做出的。同时应注意乳头部与周围无乳头部有无逐渐移行现象,良性病变有移行,恶性则无移行。
2 毛玻璃核 毛玻璃核是指核染色质少而空、核膜较厚,核仁不明显且贴核膜,也称透明核,但应注意不要将固定不及时的空泡状核当作毛玻璃核。见到毛玻璃核的有:⑴乳头状癌;⑵结节状增生;⑶滤泡型腺瘤和滤泡型癌;⑷甲亢;⑸淋巴细胞性甲状腺炎。毛玻璃核在石蜡切片上很明显而冰冻切片和细胞涂片上则不明显。乳头状癌的毛玻璃核是一个十分突出的形态特征,而滤泡型腺瘤和滤泡型癌出现毛玻璃核则仅为灶性区域而已。如果对一个包膜完整的瘤灶中出现毛玻璃核及滤泡结构,要鉴别是滤泡型腺瘤或乳头状癌有困难时,可诊断为良性腺瘤,因为两者均预后良好。
3 核沟 出现核沟的病变有:(l)乳头状癌;⑵甲状腺内实性细胞巢;⑶部分滤泡型肿瘤,尤以嗜酸性腺瘤为多;⑷透明性变小梁状腺瘤;⑸低分化甲状腺癌;⑹甲状腺以外的某些腺癌。由此可见,核沟只是一个参考指征,不如毛玻璃核的诊断意义大。
另一有参考意义的是核内假包涵体。这在冰冻切片及细胞涂片上比石蜡切片更易见到,也是乳头状癌诊断中核特征之一。在实际工作中应将毛玻璃核、核沟、核内假包涵体三者结合起来分析,因为这三者并不是每例都均具备,有的病例为典型乳头状癌但却见不到这些核的特征性改变。
如果与颌下腺有明显关系肌上皮瘤确实是首选。原因不用说了,标记S-100+、CK+、P63+、SMA+就行
如果没有关系,那么上皮样神经鞘瘤也许可能S-100+、Ck-
细胞小圆一致,胞浆丰富淡染,核仁清楚。未见明显核分裂像。多结节状结构,富于胶原,很多巢状结构内可见菊形团样神经结构,图27、28细胞梭形到圆形,背景粘液较其他地方明显,结合整体是丛状或说多结节状有神经鞘粘液瘤的影子。
其它:1.细胞性神经鞘粘液瘤:也是丛状多结节状结构,细胞上皮样,胞浆浅染,位置也是好发位置之一颈部。但细胞性神经鞘粘液瘤80%的好发年龄<40岁,一般位于皮肤下浅表位置,可累积深部组织,无包膜。直径很少大于2cm,其IHC:MiTF、NK1/3、actin阳性,S-100为阴性好鉴别肌上皮瘤、神经鞘瘤;2.血管周细胞瘤;3.上皮样血管内皮瘤(粘液背景太少不大支持)




































 真诚地感谢:
真诚地感谢:



















