| 图片: | |
|---|---|
| 名称: | |
| 描述: | |
- 2012年第24期--右声带肿块(已点评)
- 图1
- 图2
- 图3
- 图4
- 图5
- 图6
- 图7
- 图8
- 图9
- 图10
- 图11
- 图12
- 图13
- 图14
- 图15
- 图16
- 图17
- 图18
- 图19
- 图20
- CD34
- CD68
- CK
- CK56
- CKH
- CKL
- KI-67
- SMA
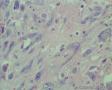
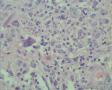
男,50岁,声嘶半年,右侧声带肿物大小1*0.8cm
本例图片采用麦克奥迪MoticBA410显微镜+MoticPro285A摄像头采集制作。
点评专家:刘红刚(38楼 链接:>>点击查看<< )
获奖名单:Renghis(6楼 链接:>>点击查看<< )
-
本帖最后由 草原 于 2012-07-10 22:26:10 编辑

- 只要你的脚还在地面上,就别把自己看得太轻;只要你还生活在地球上,就别把自己看得太大
诊断:假肉瘤性肌纤维母细胞性增生,或称为非典型性纤维性息肉(atypical fibrous polyp)。
诊断依据:
1.病变半年以上,体积小,最大径1cm。
2.镜下由梭形细胞构成,低倍镜下见较为疏松,并见出血,表面被覆鳞状上皮假上皮瘤样增生。高倍镜下增生细胞呈胖梭形,并见核有异型的间质细胞、奇异细胞和具有明显核仁的单个核R-S样细胞,查见较多分裂像,但典型的病理性核分裂像不容易查见。再一个,核分裂如此活跃,如果是恶性病变,半年时间可能不止是1cm大小。间质可见炎细胞浸润。
3.免疫组化示SMA强阳性,支持肌纤维母细胞分化。
鉴别诊断:
1.非典型性纤维黄色瘤:被覆表皮多萎缩,发生部位体表,细胞密度更高,由更加多形性细胞构成。
2.梭形细胞癌及恶性黑色素瘤:免疫组化已经予以鉴别。
3.炎性肌纤维母细胞瘤:声带非常见部位,常发年龄青中年,少见多核细胞,多成束状、漩涡状排列,界限多清楚,直接引起粘膜假上皮瘤样增生少见。
4.结节性筋膜炎:(1)病变层次不对(2)病变模式不符合一般结节性筋膜炎改变。
诊断:炎性肌纤维母细胞瘤。
本例应从a-SMA强阳性入手思考。像a-SMA如此程度阳性的Lesion不多见,总结有以下:平滑肌肿瘤、结节性筋膜炎、炎性肌纤维母细胞瘤、血管球瘤、肌周皮细胞瘤、PEComa、肌上皮瘤等,显然符合本例的只有结节性筋膜炎和炎性肌纤维母细胞瘤。再结合半年的临床病史及仔细观察图片,镜下梭形的纤维母/肌纤维母细胞呈短束状排列,瘤细胞间可见散在淋巴细胞、中性粒细胞及浆细胞,部分瘤细胞细胞核增大淡然,核仁明显,可见散在多核细胞,CD68阳性和a-SMA弥漫强阳性也支持。
鉴别诊断:
1、结节性筋膜炎:可见水肿间质及外渗的红细胞,后期则似纤维瘤样改变,也可见核分裂像;
2、平滑肌肉瘤及横纹肌肉瘤:本例HE形态学不像;
3、纤维母/肌纤维母细胞肉瘤;
4、肉瘤样癌:这个年龄段要考虑,CK和VIMENTIN均可阳性,本例CK阴性,可以除外;
5、恶性黑色素瘤:HMB-45和/或S100阳性,但不会a-SMA如此强阳性。
5、恶性纤维组织细胞瘤/多形性未分化肉瘤:如真的像a-SMA如此阳性,也就可以归入多形性平滑肌肉瘤了。

- 重归学生时代!
Inflammatory Myofibroblastic Tumor
The characteristic histologic finding is an unencapsulated,loosely organized proliferation of spindle-shaped cells in a myxoid or fibrous vascular background stroma, with variable inflammatory cells and occasionally collagen deposition and calcifications.A storiform to fascicular pattern may be seen. The myofibroblasts have round to oval nuclei with dense chromatin (and an often prominent nucleolus), surrounded by ample cytoplasm and frequently with long cytoplasmic extensions (“tadpole cells”; see figure 1). Remarkable atypia may be seen, but the cells generally maintain a normal nuclear-to-cytoplasmic ratio. Mitotic figures may be seen, but they are not increased or atypical.
The inflammatory infiltrate is inconstant and includes lymphocytes,plasma cells, histiocytes, and eosinophils. The proliferation respects the surface epithelium and surroundingmesenchymal tissues.
-
qiguaixiaozi 离线
- 帖子:147
- 粉蓝豆:16
- 经验:1821
- 注册时间:2011-01-12
- 加关注 | 发消息
-
panyl10055 离线
- 帖子:258
- 粉蓝豆:857
- 经验:1331
- 注册时间:2008-08-12
- 加关注 | 发消息
-
本帖最后由 草原 于 2012-07-10 22:24:01 编辑
可考虑符合炎性肌纤维母细胞瘤。
依据是镜下病变位于黏膜下,可见梭形细胞较弥漫性增生,形态符合肌纤维母细胞分化,核仁明显,免疫组化染色SMA明显阳性;背景中可见少量慢性炎症细胞浸润。进一步完善免疫组化染色可协助诊断,Desmin可有不同程度的表达,CK可灶状阳性或阴性。如S-100 阴性可除外神经分化肿瘤。此例为梭形细胞另外分子遗传学改变可见间变性淋巴瘤激酶(ALK)基因重排和表达、ALK基因和Rb-2蛋白基因融合。
鉴别诊断如下:纤维组织细胞瘤和纤维组织细胞肉瘤。本例病变内可见少数多核巨细胞,考虑符合为反应性改变,偶见核分裂象,不太支持恶纤组。病史较长可除外结节性筋膜炎。梭形细胞癌CK多阳性。被覆鳞状上皮增生,其异型性不明显,符合徦上皮瘤样增生。喉部平滑肌肉瘤罕见,形态应更一致,核端钝圆一些。
Renghis回复较全面
仅供参考!















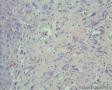
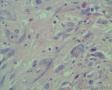
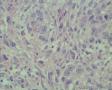
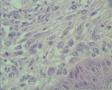










 真诚地感谢:病理新星、小帅哥:永恒爱恋在繁忙的学习、工作中抽空发来的经典病例!
真诚地感谢:病理新星、小帅哥:永恒爱恋在繁忙的学习、工作中抽空发来的经典病例!




 感谢广大网友的积极参与!
感谢广大网友的积极参与!























