| 图片: | |
|---|---|
| 名称: | |
| 描述: | |
- 驻京部队252次读片会-304医院供片-1
已发布详解在8楼
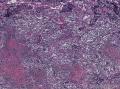
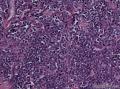
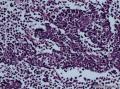
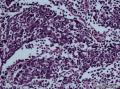
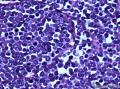
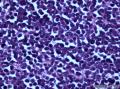
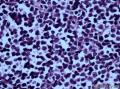
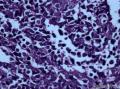
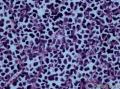
病史及大体检查:患者男性,71岁,右侧臀部及腹股沟皮下包块一年余入院。查体:右臀部与腹股沟区多发肿物结节,局部融合成片。大体检查:(右臀部)带皮软组织一块,大小9×5×
-
本帖最后由 咖啡 于 2012-05-18 22:53:45 编辑
-
yumaoqiu715 离线
- 帖子:227
- 粉蓝豆:26
- 经验:356
- 注册时间:2008-06-05
- 加关注 | 发消息
免疫组化:CK(+),CK-L(+),CK8/18(++),CK20(++),CK7(±),NSE(+), CD56(++),Syn (+),SCLC(++),CgA(+),S-100(+),CD99 (+);TTF1、 Vim 、 LCA、CD3、CD20、CD79等均为阴性
电镜可见神经内分泌颗粒。
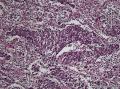
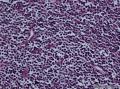
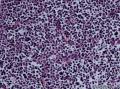
诊断为(右臀部) Merkel细胞癌。
Merkel细胞癌组织起源
¡ 1972年Toker首次报道皮肤梁状癌
¡ 一般认为来自皮肤Merkel 细胞,具有神经内分泌功能.
¡ 也有学者认为该肿瘤可能来源于原始多潜能干细胞
¡
以往又称为Merkel 细胞瘤、小细胞癌、内分泌癌、皮肤神经内分泌癌。
临床特征
¡ 多见于中、老年人,男性多于女性发病年龄为7-104 岁,中位年龄为64-68岁.
¡ 难以察觉的皮表小结节,典型者无痛并迅速增大,大于50%的患者发生在阳光直接照射的头、颈部
¡ 病变可呈鲜艳的红色、淡紫色或深紫色结节状、丘疹状
¡
术后易复发及转移
病理特征
1.光镜
¡ 组织学类型:中间型、梁状型、小细胞型
¡ 细胞大小较一致,呈圆形、椭圆形或不规则形, 体积较小, 胞质稀少,嗜酸染色。呈岛状、团巢状、小梁状或散在分布。
¡ 核圆形或椭圆形,深染,核膜清楚,少数核膜呈锯齿状,胞核大,部分呈空泡状。核仁较小,嗜碱性,核分裂象易见,染色质呈细颗粒状、粉尘状。
2.免疫组化
n 阳性:CK7、CK20、EMA、 NSE、 CD56 NF及Syn等。
n 阴性: Vimentin ,LCA,TTF-1,S-100
3.电镜
¡ MCC瘤细胞分化原始,细胞器少,胞质可形成突起,出现膜包绕的中心致密的神经内分泌颗粒和紧密堆积的核周中间丝。
¡ 胞浆内神经内分泌颗粒为圆形,直径60nm-120nm,核心电子密度高,空晕狭窄。
鉴别诊断
¡ 皮肤淋巴瘤/粒性白血病的皮肤损害
¡ 小细胞癌转移至皮肤
¡ 无色素性恶性黑色素瘤
¡ 皮肤低分化鳞癌/基底细胞癌
预 后
¡ MCC生物学行为不良,易复发和转移,总体预后不佳.
¡
预后与性别、原发肿瘤大小及部位、有无远处转移和病理核分裂数目有关
确诊后1~2年肿瘤进展较快,局部复发及扩大常见(36% ~50%),多发生于肿物切除后4个月内
-
liangjinjun 离线
- 帖子:2328
- 粉蓝豆:2
- 经验:2457
- 注册时间:2007-08-07
- 加关注 | 发消息
免疫组化:CK(+),CK-L(+),CK8/18(++),CK20(++),CK7(±),NSE(+), CD56(++),Syn (+),SCLC(++),CgA(+),S-100(+),CD99 (+);TTF1、 Vim 、 LCA、CD3、CD20、CD79等均为阴性
电镜可见神经内分泌颗粒。
诊断为(右臀部) Merkel细胞癌。
Merkel细胞癌组织起源
¡ 1972年Toker首次报道皮肤梁状癌
¡ 一般认为来自皮肤Merkel 细胞,具有神经内分泌功能.
¡ 也有学者认为该肿瘤可能来源于原始多潜能干细胞
¡ 以往又称为Merkel 细胞瘤、小细胞癌、内分泌癌、皮肤神经内分泌癌。
临床特征
¡ 多见于中、老年人,男性多于女性发病年龄为7-104 岁,中位年龄为64-68岁.
¡ 难以察觉的皮表小结节,典型者无痛并迅速增大,大于50%的患者发生在阳光直接照射的头、颈部
¡ 病变可呈鲜艳的红色、淡紫色或深紫色结节状、丘疹状
¡ 术后易复发及转移
病理特征
1.光镜
¡ 组织学类型:中间型、梁状型、小细胞型
¡ 细胞大小较一致,呈圆形、椭圆形或不规则形, 体积较小, 胞质稀少,嗜酸染色。呈岛状、团巢状、小梁状或散在分布。
¡ 核圆形或椭圆形,深染,核膜清楚,少数核膜呈锯齿状,胞核大,部分呈空泡状。核仁较小,嗜碱性,核分裂象易见,染色质呈细颗粒状、粉尘状。
2.免疫组化
n 阳性:CK7、CK20、EMA、 NSE、 CD56 NF及Syn等。
n 阴性: Vimentin ,LCA,TTF-1,S-100
3.电镜
¡ MCC瘤细胞分化原始,细胞器少,胞质可形成突起,出现膜包绕的中心致密的神经内分泌颗粒和紧密堆积的核周中间丝。
¡ 胞浆内神经内分泌颗粒为圆形,直径60nm-120nm,核心电子密度高,空晕狭窄。
鉴别诊断
¡ 皮肤淋巴瘤/粒性白血病的皮肤损害
¡ 小细胞癌转移至皮肤
¡ 无色素性恶性黑色素瘤
¡ 皮肤低分化鳞癌/基底细胞癌
预 后
¡ MCC生物学行为不良,易复发和转移,总体预后不佳.
¡ 预后与性别、原发肿瘤大小及部位、有无远处转移和病理核分裂数目有关
确诊后1~2年肿瘤进展较快,局部复发及扩大常见(36% ~50%),多发生于肿物切除后4个月内
好病例,学习了。

- 梁晋军