| 图片: | |
|---|---|
| 名称: | |
| 描述: | |
- 2012年第12期-乳腺包块(已点评)
- 图1
- 图2
- 图3
- 图4
- 图5
- 图6
- 图7
- 图8
- 图9
- 图10
- 图11
- 图12
- 图13
- 图14
- 图15
- 图16
- 图17
- 图18
- 图19
- 图20
- 图21
- 图22
- 图23
- 图24
- 图25
- 图26
- 图27
- 图28
- 图29
- 图30
- 图31
- 图32
- 图33
- 图34
- 图35
- 图36
- 图37
- 图38
- 图39
- 图40
- 图41
- 图42
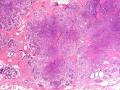
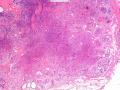
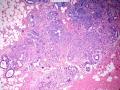
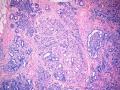
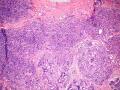
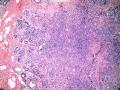
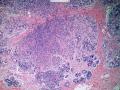
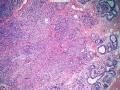
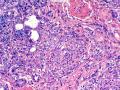
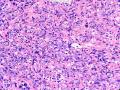
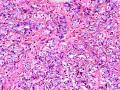
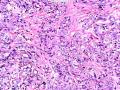
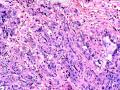
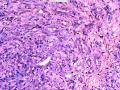
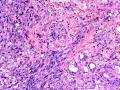
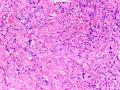
| 性别 | 女 | 年龄 | 41岁 | 临床诊断 | 乳腺肿瘤 |
|---|---|---|---|---|---|
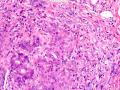
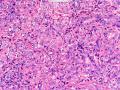
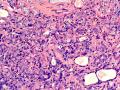
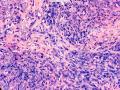
| 临床症状 | 右侧乳腺肿块半年余,PE:右侧乳腺外上象限下缘近乳晕处触及一3cm×2.5cm大小的类圆形肿块,质韧、界欠清、活动较差。 | ||||
| 标本名称 | 切除的乳腺肿块 | ||||
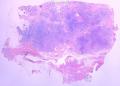
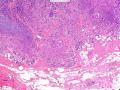
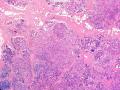
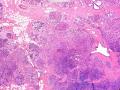
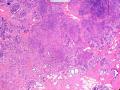
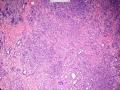
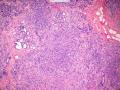
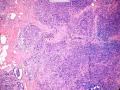
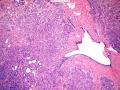
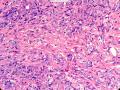
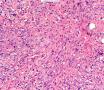
| 大体所见 | 类圆形包块1枚,大小约5cm×3.5cm×2cm,切面灰白色,质韧。 | ||||
本例图片采用麦克奥迪MoticBA410显微镜+MoticPro285A摄像头采集制作。
点评专家:美国纽约罗彻斯特大学病理与实验医学部 王曦老师 点击查看
点评链接:点击查看
获奖网友:pathologybz
获奖链接:点击查看
点评专家:王曦(76楼 链接:>>点击查看<< )
获奖名单:pathologybz(1楼 链接:>>点击查看<< )
标签:乳腺
-
本帖最后由 草原 于 2012-09-24 08:43:38 编辑
×参考诊断
硬化性腺病并腺病瘤形成
-
本帖最后由 TK1905 于 2012-03-24 21:52:01 编辑
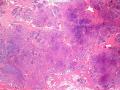
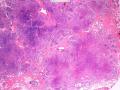
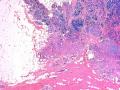
1.硬化性腺病。低倍小叶结构存在,小叶增大与邻近小叶融合,融合扩大小叶中央终末腺泡萎缩,实变、终末腺泡周围纤维化玻璃样变性,小叶周围导管、腺泡扩张,很多由单一的有核仁的细胞组成的实性区域极有可能是增生的肌上皮细胞而非瘤变的腺上皮细胞,实性区胶原纤维增生明显,极有可能形成“假”浸润而被误诊为浸润性癌。CK5/6、P63、SMA、34BE12、P120、E-cadherin、P53、Ki-67等等可以区分
2.导管原位癌累及硬化性腺病,单一的有核仁的有些甚至染色质过度深染的上皮要警惕瘤变的上皮,前述的IHC可以帮助识别
3.有网友提到是小叶原位癌累及硬化性腺病,这种可能性不是没有,但应该很低,一般都是小叶被导管癌或导管原位癌累及以致于像小叶原位癌,其实仍是导管源性,只不过是小叶癌化。34BE12、P120、E-cadherin可以鉴别
4.腺肌上皮型腺病。本例实性样区域太多,很多区域腺上皮成分不明显,所以不大支持
5.浸润性导管癌,实性区域肌上皮表达丢失
-
hui1010011 离线
- 帖子:10
- 粉蓝豆:1
- 经验:10
- 注册时间:2008-06-11
- 加关注 | 发消息