| 图片: | |
|---|---|
| 名称: | |
| 描述: | |
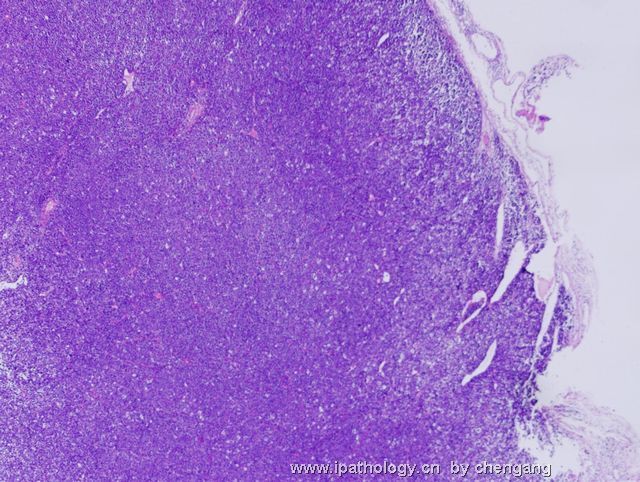
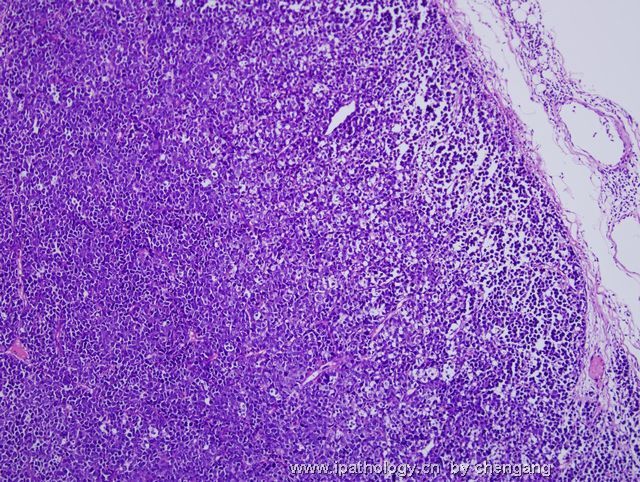
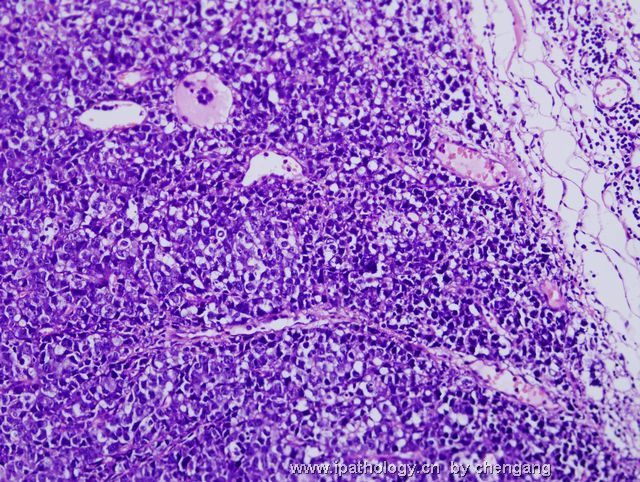
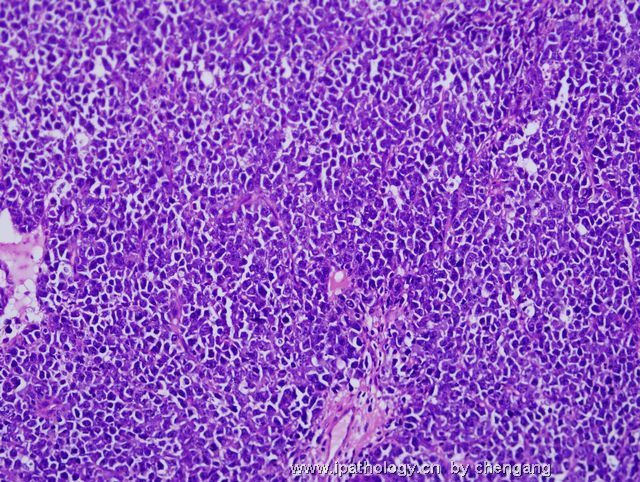
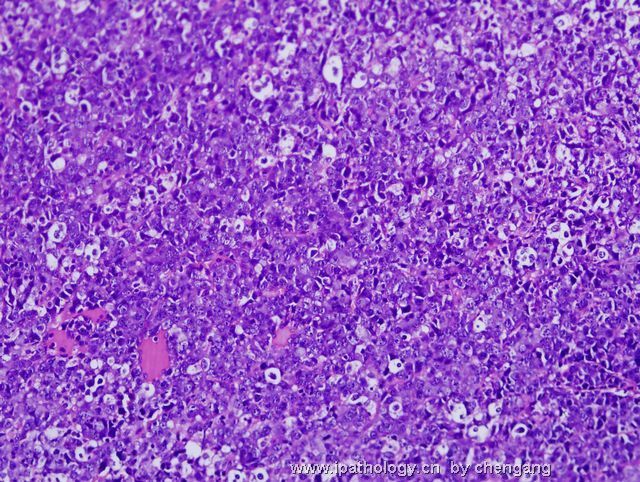
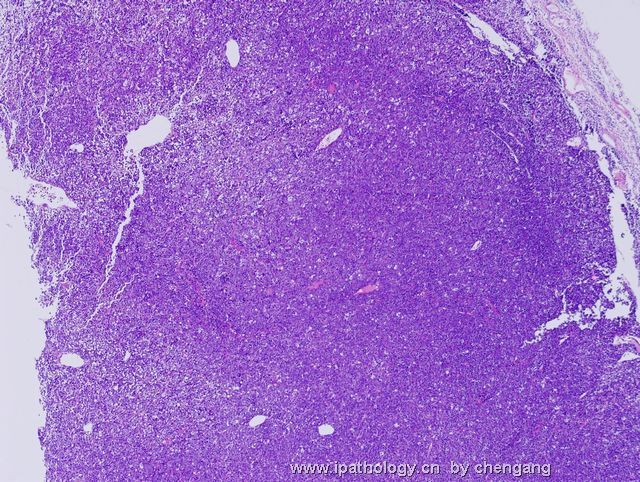
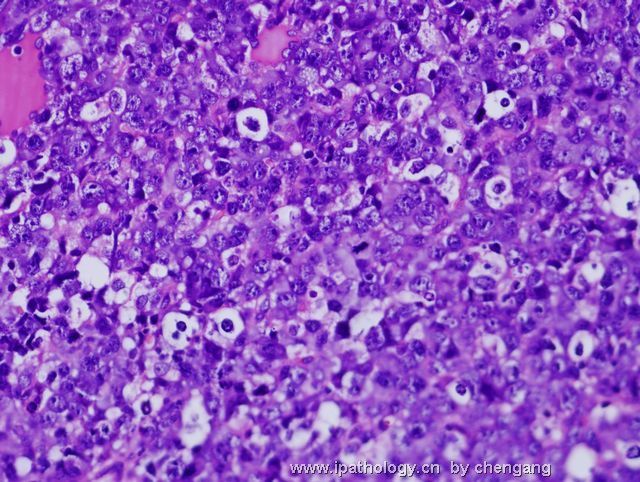
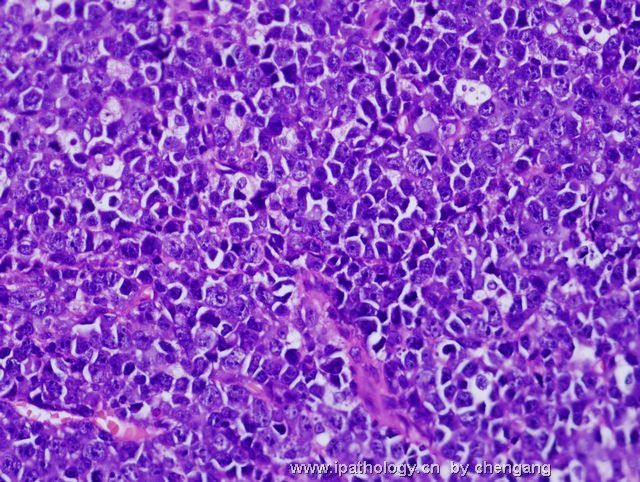
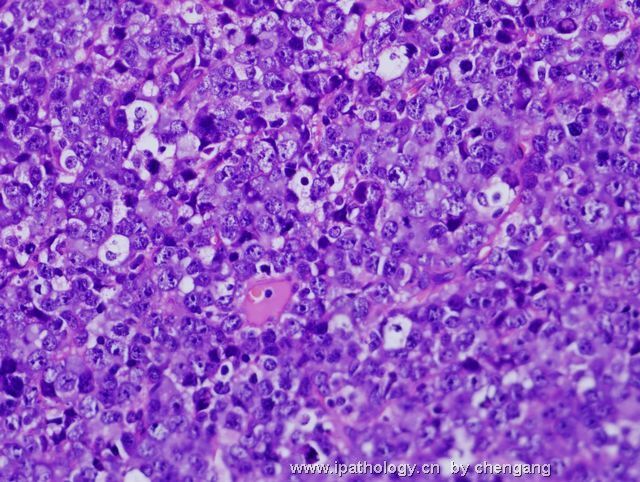
- 左锁骨上淋巴结-伯基特淋巴瘤
| 以下是引用chengang在2007-12-10 23:28:00的发言: 本例形态上为高级别的大细胞淋巴瘤,免疫表型完全符合伯基特淋巴瘤的表型,结合临床病程发展快,LDH高,所以我们最后诊断非霍奇金伯基特淋巴瘤。 本例有一个问题,就是伯基特淋巴瘤的细胞到底会有多大???,书上描述的是中等大小,而本病例则是大细胞!!,虽然大B有时会ki67达90%左右,但本例免疫表型完全支持伯基特,不过WHO也没说伯基特淋巴瘤的细胞不能大!!因此我个人认为只要证据充分还是可诊断。 请大家讨论!!! 1)此例的 Ki-67 100%+ 和免疫表型并不是诊断Burkitt lymphoma (BL)的确凿依据,你必须要有单纯的MYC基因重排才能证实是“大细胞型”BL。科学千万不能凭感觉。 2)根据 WHO 2008 淋巴瘤分类p265 表格10.18,BL 细胞大小为小/中, 并没有大细胞型。 3)要想创新非常好,拿出你诊断BL的遗传学依据来,向大家证明您的观点。 4)我们都知道-基因改变是疾病本质, 形态仅是表像(表型)。根据免疫表型确定基因类型问题太多,比如T细胞淋巴瘤表达B细胞的免疫表型是不能就IHC层面来解释的。形态学+免疫表型 诊断精确性大的多;当然最好是形态+IHC+遗传学+临床。 5)您的推测并不是不可能,WHO p266有这样一段原文:Conversely,lymphomas with a IG-MYC rearreangemnt as the only abnormality likely represent Burkitt lymphoma if they are morphologically atypical.(they can also be diagnosed as burkitt lymphomas - 本人根据上文加上) 6)淋巴瘤细胞大小的判断标准:组织内的反应性组织细胞或血管内皮细胞的核为内参照。淋巴瘤细胞的核小于他们为小细胞性,大于他们为大细胞性,基本相等为中等大小性。 以上观点仅供参考。 |

- xljin8
诊断Burkitt的标注应该很严格,除了临床特征之外,组织学细胞大小和一致性很重要,若杂有典型大B细胞,免疫表型符合Burkitt,应诊断灰区淋巴瘤;本例典型大B细胞易见,混有中等大小多个小核仁的细胞,免疫表型符合Burrkitt,因此,本人意见此例诊断:灰区淋巴瘤即介于弥漫大B和Burkitt淋巴瘤之间特征的B细胞淋巴瘤。如果形态学是典型的大B,即使免疫和分子表型完全符合Burrkitt,也要诊断大B;反之,形态学典型的Burkitt淋巴瘤,只要免疫表型符合,即使分子表型不符和/或罕见情况下Ki67较低(85%左右),也应诊断Burrkitt淋巴瘤;当形态学符合不典型Burkiitt淋巴瘤(2008版WHO已废除此诊断)特征时,这时根据免疫和分子表型,将其归入Burkitt或灰区淋巴瘤。总之,形态学结合免疫表型是关键,分子表型是参考,愈来愈多的研究证实单一Myc/IG重排形式不是金标准。本人愚见,仅供参考!
-
liguoxia71 离线
- 帖子:4174
- 粉蓝豆:3122
- 经验:4677
- 注册时间:2007-04-01
- 加关注 | 发消息
-
sunxiaofeng 离线
- 帖子:98
- 粉蓝豆:5
- 经验:98
- 注册时间:2007-06-17
- 加关注 | 发消息