| 图片: | |
|---|---|
| 名称: | |
| 描述: | |
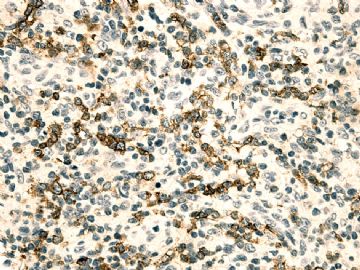
- 男/58岁 发热伴全身淋巴结肿大 (IHC标记 2001-10-30)
-
有几个问题思考:(1)患者肝硬化伴脾肿大多年,HBV和EBV血检不知有没有阳性发现?(2)患者最近两月发热和腹水是不是和肝功能变化有关系?还是与全身淋巴结肿大有联系?这时的发热是不是"B"症状?(3)纵隔-腋窝-后腹膜淋巴结肿大(对症治疗无效),提示病情进行性变化,是不是肝脾病变的同时合并有淋巴肿瘤?
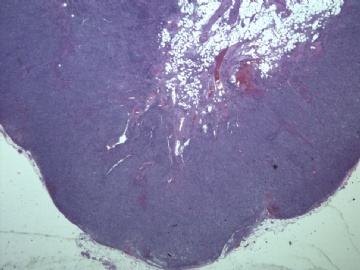
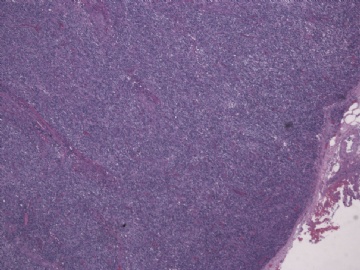
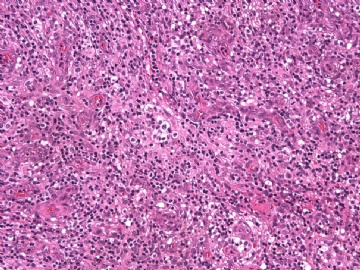
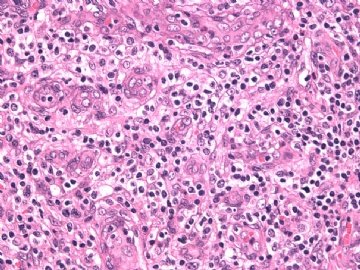
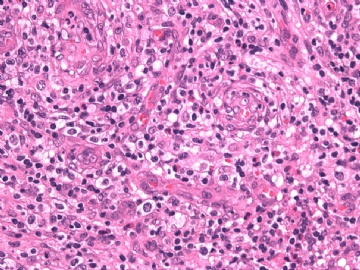
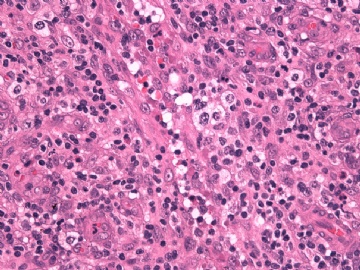
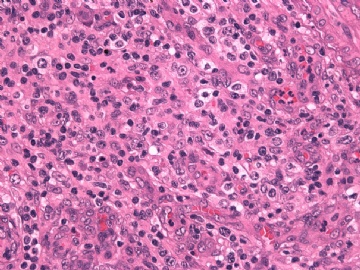
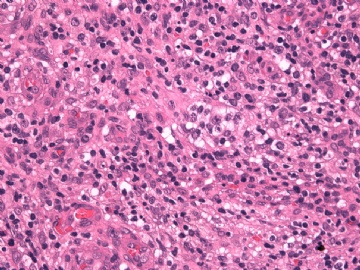
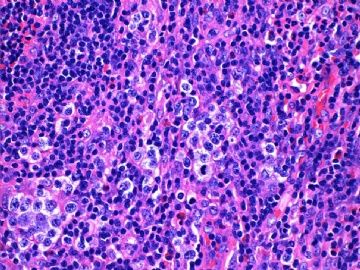
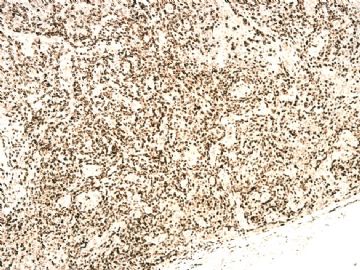
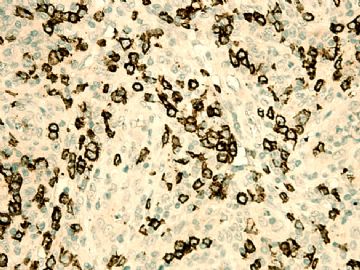
本例形态上淋巴结结构有破坏,滤泡几乎消失,副皮质区显著增生,而淋巴结髓质呈脂肪化生。毛细血管后微静脉血管明显增生,见血管分枝和内皮增生。血管间和紧贴血管壁见较多小或中等淋巴样细胞浸润,有少数零散或成簇的透明胞浆的大细胞或中-大细胞。形态上如T细胞。见少量嗜酸性粒细胞、组织细胞。个别图片在灶区见卢梭小体(图6上中,不确定),但未见成片的浆细胞和大B细胞样细胞围绕血管。透明大细胞也不多,诊断困难。
1)T区反应性增生?
2)T区不典型增生?
3)外周T细胞淋巴瘤,非特指(PTCL,NOS)?
4)血管免疫母细胞淋巴瘤(AITL)?
腹股沟区淋巴结受感染因素影响的机会比较大。如有可能,腋窝淋巴结活检就好。
学习笔记,难免谬误,请指正。谢谢!

- 王军臣