| 图片: | |
|---|---|
| 名称: | |
| 描述: | |
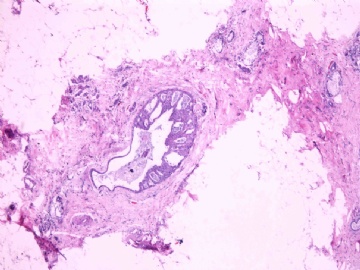
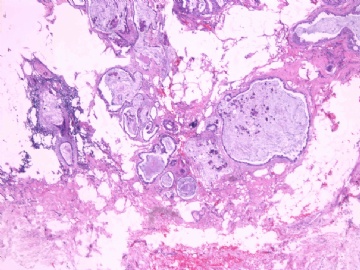
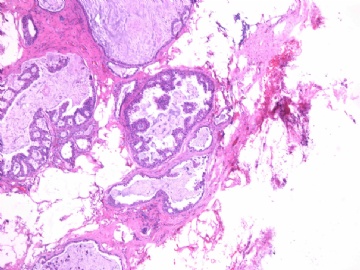
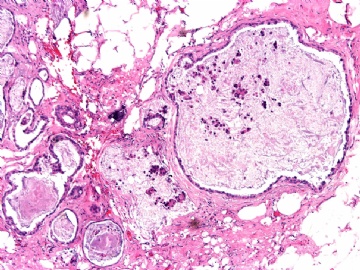
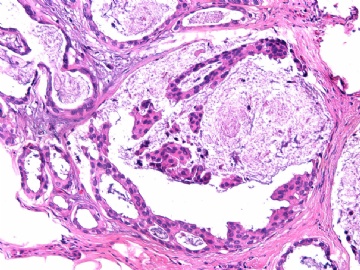
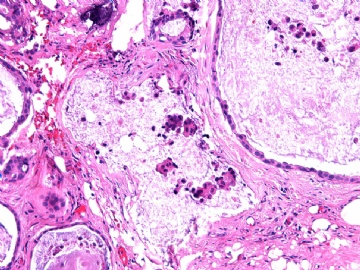
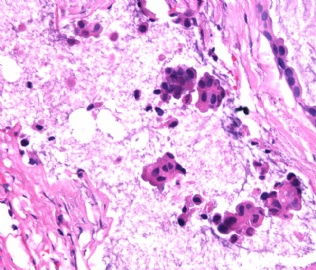
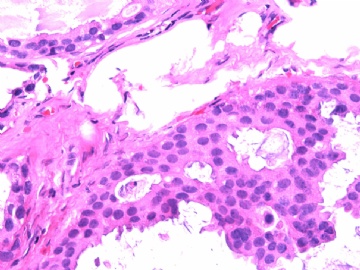
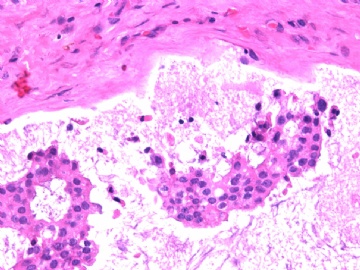
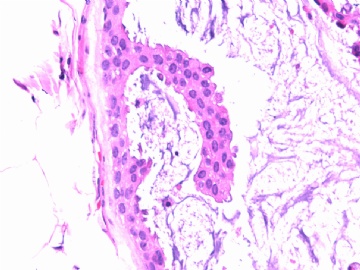
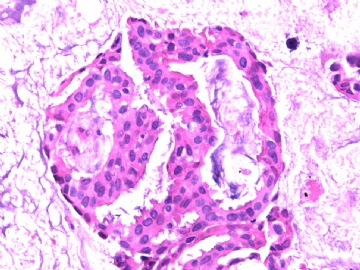
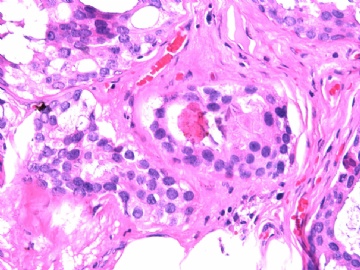
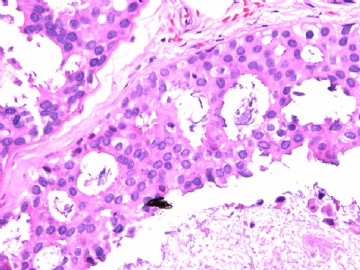
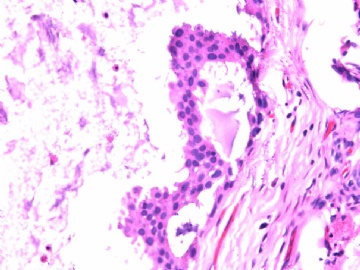
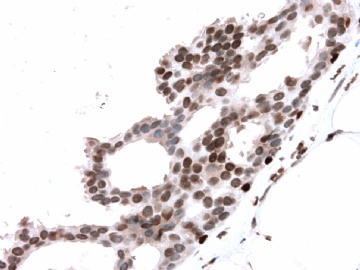
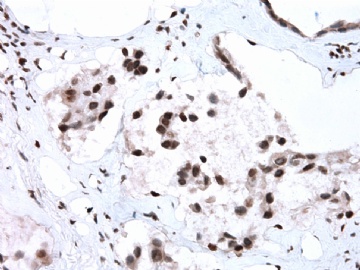
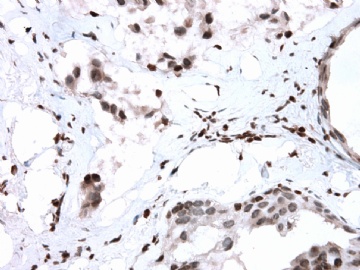
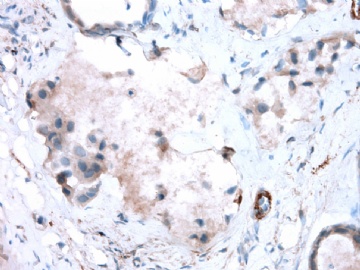
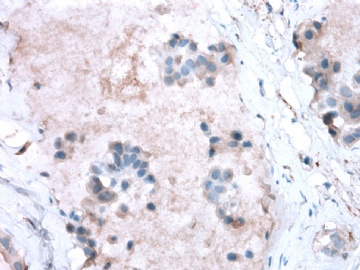
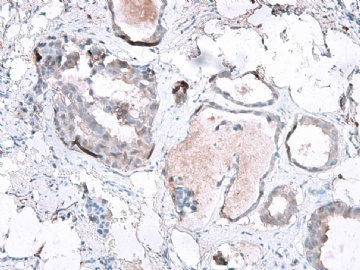
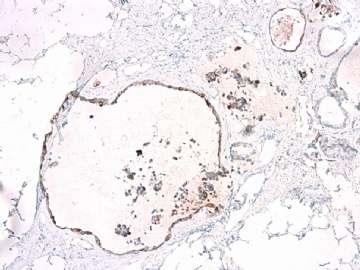
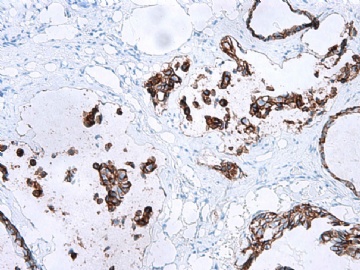
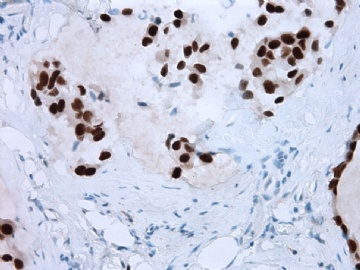
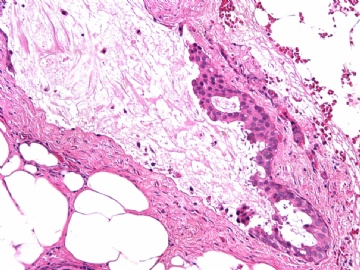
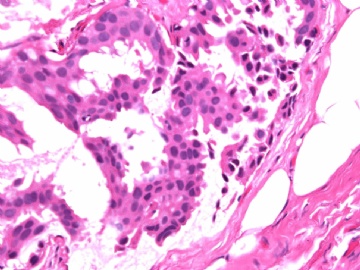
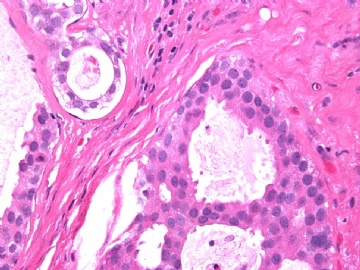
- B2865女性/62岁。 右乳腺肿块 0.8cm, 诊断?(IHC10-8-28)
-
本帖最后由 于 2010-09-02 21:42:00 编辑
看来这也是一例有争议的肿瘤。
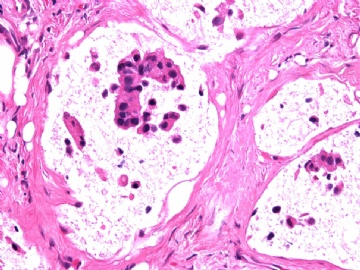
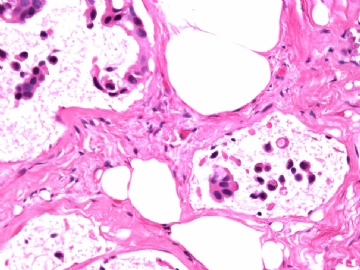
一般来讲,黏液外溢是在导管内的压力大于导管的张力时,导管才会破裂,黏液溢出,此时囊性扩张的导管上皮一般是低柱状或扁平的(因受压)。
在乳腺黏液囊肿性肿瘤中,鉴别黏液“良性”外溢和黏液癌的一个标准是看黏液内是否存在上皮细胞簇,如有就诊断为黏液癌。因为,黏液癌的定义就是癌细胞漂浮在细胞外黏液中。Dr.Abin 对“漂浮上皮巢”的生物学活性做了详细的解读,提出了理论上的鉴别点,扩展了我们的思路。
此病例我们的诊断意见倾向是“导管原位癌伴导管内黏液和微灶黏液癌”,并不一定准确,仅供参考。
谢谢各位老师的诊断意见和宝贵经验,通过交流使我收获很大, 我想这才是最重要的。
谢谢各位!

- xljin8
-
本帖最后由 于 2010-08-28 05:29:00 编辑
谢谢Dr.Abin上述分析,并看出此病例P63表达的特殊现象。
如何解释?好问题! 试作解答,不要见笑
试作解答,不要见笑
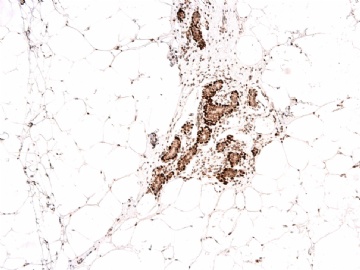
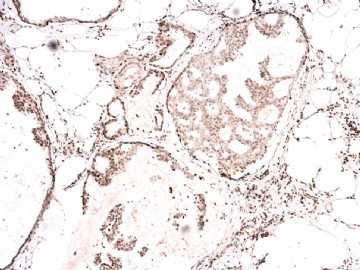
我们习惯用肌上皮的IHC标记来判断浸润癌与原位癌,实际上区别浸润与原位的严格标准是癌细胞是否突破基底膜。众所周知,基底膜的基本构成是Laminin和III型胶原,而不是肌上皮细胞。因此,肌上皮细胞消失不等于浸润性癌,如微腺体腺病时肌上皮细胞标记阴性,而Laminin和III型胶原阳性就是非常好的例子。这是要表述的第一层意思。
需要说明的第二点是肌上皮细胞对同一种IHC标记的不均一性,由肌上皮细胞分化程度的差异和/或功能状态的不同所导致。因此,一般要用二种以上的抗体标记去染色(推荐用P63 和SMMHC).
第三点是要注意P63异表达,少数癌细胞(浸润或原位)可表达肌上皮标记。
本病例IHC显示P63+可能就是这种情况。
望指教,谢谢!

- xljin8
-
本帖最后由 于 2010-08-28 04:43:00 编辑
非常有趣的研究,但是有些费解。
研究对象:44例乳腺导管原位癌伴有导管内黏液(mDCIS)或DCIS伴有小灶浸润性黏液癌(IMC)。
研究结果:mDCIS癌细胞VEGF+、PDGFR-Beta+、CDX-2-;
结论:mDCIS能在导管内黏液中诱导新血管形成。(不知血管内皮如何来源?)。乳腺空心针穿刺活检中看到富有血管的黏液不能做为区分浸润性癌还是原位癌的依据。
假设:mDCIS黏液中新血管形成是由黏液促进的新生血管化,肿瘤细胞不是浸润导管外的纤维结褅组织,而是浸润由黏液诱导产生的导管内富于新生血管的黏液。我的理解也许有误,请指正。
上述文献是主要研究mDCIS中导管内黏液血管形成机制,未讲的如何鉴别10楼中请教的2个问题。请继续发表意见,谢谢!

- xljin8