| 图片: | |
|---|---|
| 名称: | |
| 描述: | |
- 2014年第28期(总第107期)——右乳肿块
-
qiguaixiaozi 离线
- 帖子:147
- 粉蓝豆:16
- 经验:1821
- 注册时间:2011-01-12
- 加关注 | 发消息
-
hjyyhszhsz 离线
- 帖子:22
- 粉蓝豆:6
- 经验:29
- 注册时间:2014-04-29
- 加关注 | 发消息
考虑:1、非典型性纤维组织细胞瘤.2、FDC 。 3、高级别粘液纤维肉瘤。
1、临床资料:患者,年轻女性,发现右乳肿块2年,近期逐渐增大;右乳外上象限可及3个结节,直径2
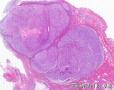
2、大体观察:带部分包膜的灰褐结状物3颗,总体大小5.0*3.0*
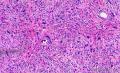
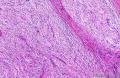
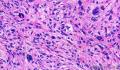
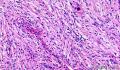
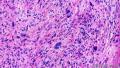
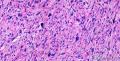
3、镜下观察:低倍镜(图1)示肿瘤呈膨胀性生长,肿瘤细胞由纤维母细胞样细胞、梭形、卵圆形的纤维组织细胞样细胞呈束条状交错排列,细胞界线不清,胞浆丰富、淡染、泡沫状;核大小不一,部分核深染,核仁不明显,可见核分裂、裂隙样弓形血管及粘液背景;并可见散在的多核巨细胞。
鉴别诊断:结节性筋膜炎、梭形细胞化生性癌、叶状肿瘤、I肌纤维母细胞肉瘤。
-
angyang303 离线
- 帖子:79
- 粉蓝豆:15
- 经验:105
- 注册时间:2009-05-21
- 加关注 | 发消息
-
本帖最后由 angyang303 于 2014-10-04 01:06:52 编辑
依次考虑以下:
乳腺型肌纤维母细胞瘤?非典型性脂肪瘤?炎症性肌纤维母细胞瘤 ?非典型性纤维组织细胞瘤?
该病例病理特点:未见成熟的上皮成分;肿物边界相对清楚,膨胀式生长;细胞多形性明显,但异型性相对不足,核分裂少;血管为新生血管;细胞梭形,带有肌纤维样胞浆;炎症浸润方式为绕血管浸润,但炎症细胞浸润少,且浸润细胞仅为淋巴细胞无浆细胞。
该图片中其中一张细胞周富于空泡,故不能除外非典型性脂肪瘤,如镜下无相关脂肪分化依据,可不考虑此诊断。