| 图片: | |
|---|---|
| 名称: | |
| 描述: | |
- 胆石症切除胆囊,发现囊壁肿物,大小1.6*0.8*0.6cm
-
liguoxia71 离线
- 帖子:4174
- 粉蓝豆:3122
- 经验:4677
- 注册时间:2007-04-01
- 加关注 | 发消息
-
本帖最后由 kint123 于 2013-04-30 12:31:28 编辑
上皮内瘤变,
3级
(Biliary intraepithelial
neoplasia,grade 3)
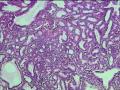
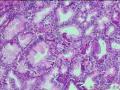
1. 定义 胆道上皮内瘤变(Biliary intraepithelial neoplasia,BilIN)是指胆道上皮组织结构、细胞及其分化出现异常等多种形态学改变为特点的病变[1]。WHO推荐使用这一名词代替以前的胆道上皮异型增生(biliary
dysplasia)。BilIN分为三级,1级和2级分别对应低度和中度病变,3级为高度病变。
2. 流行病学 BilIN约见于40%~60%的浸润癌周围,此外,30%的硬化性胆管炎患者伴有BilIN,1~3.5%的胆囊切除标本中可检见BilIN。胆石症患者BilIN-3的发生率为0.5~3%。BilIN相关的因素还包括家族性腺瘤性息肉病及胰胆管返流等。
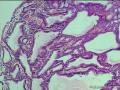
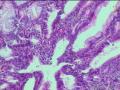
3. 大体形态 胆囊上皮内瘤变在巨检时常无特殊的改变。由于其常合并慢性胆囊炎,所以胆囊黏膜表面可呈颗粒状、结节样、斑片状或呈小粱状。平坦型常需要仔细检查才有可能发现,胆囊黏膜常失去正常黏膜平坦的网状结构,而呈颗粒状、结节状、斑块状或小梁状轻度隆起。乳头型为乳头状突起,常表现为微小的菜花样赘生物突出黏膜表面,病变区域可能较大,甚至延伸到胆囊管。然而部分病例由于慢性炎症和纤维化,胆囊壁仅显示增厚和硬化[1,6],肉眼检查常难以确定。为了减少漏诊,除对大体病变明显的标本多取材外,对大体病变不明显的胆囊需取3个以上纵剖面做病理组织学检查。
4. 组织病理学
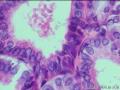
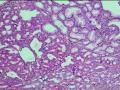
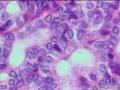
BilINs表现为多层异型增生的上皮细胞呈微乳头状伸入胆囊(胆管)腔,上皮细胞的异型性表现为核/浆比例升高,核部分失去极性,核染色质增多。
(1) BilIN-1~2级:表现为轻度的细胞结构异常,包括细胞体积增大,假复层及染色质增多,多为偶然发现,目前认为不具有临床意义。
(2) BilIN-3级:常发生于胃型及肠型化生的基础上,1/3病例可见杯状细胞,几乎所有病例均可见正常上皮与异常上皮之间突然过渡。有5种细胞类型:胆道上皮型、肠型、嗜酸细胞型、鳞状细胞型和印戒细胞型。与BilIN-1和BilIN-2的区别在于BilIN3示显著的核增大和核不规则,核仁明显,有丝分裂像增多,导管样结构复杂,可出现筛状结构。BilIN-3的上皮类型可与伴发的癌不同。BilIN-3可发生于R-A窦或从黏膜延伸入R-A窦,应注意与间质浸润鉴别。一旦发现BilIN-3,则必须多切片检查以排除可能存在的浸润性癌(见图21-5)。
5. 免疫组化 免疫组织化学显示上皮内瘤变的细胞表达CEA、S
6. 鉴别诊断
(1).胆道上皮反应性增生:各种原因如急性炎症等导致的反应性增生常可表现出轻度的细胞异型性,有时与BilIN鉴别非常困难,有助于BilIN与化生鉴别的要点见表21-1:
表21-1 BilIN与反应性增生的鉴别诊断要点
| 形态学表现 | BilIN | 反应性增生 |
| 急性炎症和/或溃疡 | - | + |
| 上皮内中性粒细胞浸润 | - | + |
| 正常与异常上皮之间突然过渡 | + | - |
| 核染色质精细 | + | - |
| 核仁明显 | -/+ | + |
| 表面成熟 | -/+ | + |
| 失去极性 | + | - |
| 胆囊检查病史 | - | + |
(2).BilIN3累及R-A窦与浸润性癌:BilIN3可累及R-A窦或从R-A窦发生,有时与浸润癌鉴别非常困难,有助于两者鉴别的要点见表21-2:
表21-2 BilIN3累及R-A窦与浸润性癌的鉴别诊断要点
| 形态学特点 | BilIN3 | 浸润癌 |
| 促间质反应 | - | + |
| 与表面上皮相连 | + | - |
| 平滑肌内可见小至中等大小腺癌 | - | + |
| 扩张或拉长的腺体结构 | + | - |
| 可见有腔胆管 | + | - |
| 良性和异型腺体混合存在 | + | - |
| 累及肌间结缔组织 | + | - |
| 侵犯肌肉 | - | + |
| 血管和神经浸润 | - | + |

- The More We See, The Less We Know!
一下内容译自WHO消化病例分类2010版:
——————————————————————————————————————
腺瘤
(Adenoma)
1. 定义 腺瘤是胆道腺上皮的良性肿瘤 [1],尽管部分类型(如幽门腺型腺瘤)可缺乏传统意义上的细胞异型,但目前认为胆囊和肝外胆管腺瘤为癌前病变。
2. 流行病学 胆囊和肝外胆管腺瘤甚少见[2],其发病率尚无准确的流行病学统计资料,大致认为是0.1%~0.3%。可见于任何年龄,但罕见于儿童,平均发病年龄为58岁[3] ,70%为女性。
3. 发病原因 本病的发病原因尚无定论,一般认为胆石症或慢性胆囊炎是诱发腺瘤的重要因素,文献报道在因胆石症或慢性胆囊炎做胆囊切除的病例0.3%~0.5%发现有腺瘤[1]。
4. 临床特点 除多发、体积大或因脱落而阻塞胆管外,胆囊腺瘤多无明显症状,常因胆石症或慢性胆囊炎手术切除后偶然发现,与之相反,肝外胆管腺瘤则可表现出典型的胆道梗阻症状。偶尔伴发Peutz-Jeghers综合征、Gardner综合征[1]。
B超检查对胆囊腺瘤诊断的敏感性为45%~90%,高于口服胆囊造影和CT检查[4],胆囊腺瘤在B超上主要表现为胆囊壁上中等强度回声光团,不伴声影,不随体位改变而移动,有蒂或广基。
5. 大体形态 肝外胆管腺瘤极罕见。胆囊腺瘤可发生于胆囊内壁的任何部位,但以发生于胆囊底部及体部较多见[5]。多表现为单发或多发的小圆形肿块,可以有蒂或无蒂,质脆易碎。管状腺瘤多表现为单发或多发的小圆形、向黏膜表面隆起的肿块,直径0.5~
6. 组织病理学 腺瘤主要由化生的胃肠黏膜上皮、幽门腺(metaplastic pyloric glands,MPG)、杯状细胞、潘氏(Paneth)细胞、灶性鳞状细胞样梭形细胞(foci of squamoid spindle cell,SSC)等组成[1-3],多种化生的上皮按不同比例参杂组成[7],与结直肠腺瘤一样可分为管状腺瘤、乳头状腺瘤和管状乳头状腺瘤,后者要求管状和乳头状成分均不低于肿瘤的20%,乳头状成分比例越大,恶性转化的危险性越高[8]。2010版WHO组织分类根据生长方式和细胞形态,将腺瘤分为以下几种:
(1)管状腺瘤,幽门腺型
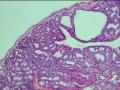
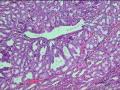
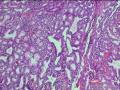
是管状腺瘤最常见的类型,上皮与胃幽门腺或十二指肠Brunner腺相似,多见于胆囊,肝外胆管罕见。肿瘤由紧密排列的小圆形腺体所构成,腺体大小相近,间质稀少(图21-1),少数病例间质可增多而呈小叶状,部分可见到被覆胆道型上皮的囊性扩张的腺体。部分病例中,可见到呈结节状聚集在一起的嗜酸性梭形细胞,形态温和,无细胞间桥和角化现象,称为鳞状小体(似胰母细胞瘤内鳞状小体),鳞样细胞核内可见透明假包涵体。20%病例可见潘氏细胞和内分泌细胞。恶变率低于其他类型腺瘤。
(2)管状腺瘤,肠型
该型肿瘤由衬覆肠型上皮细胞的管状腺体组成,类似结肠腺瘤。肿瘤由衬覆假复层柱状细胞的管状腺体构成,核长而深染,常见高级别不典型增生。但腺体缺乏浸润特点,局灶排裂成界限清楚的小叶。腺瘤上皮可突入Rokitansky-Aschoff窦(不应认为是间质浸润)。柱状细胞中常混有成簇的杯状细胞、潘氏细胞、内分泌细胞。这些内分泌细胞可表达5-羟色胺,肽类激素。腺瘤基底部常可见化生的幽门腺体增生。
(3)乳头状腺瘤,肠型
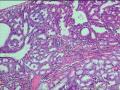
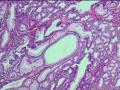
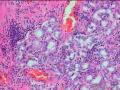
常发生于幽门腺化生基础上,肿瘤表面可见大量分支的乳头状结构,乳头表面被覆不典型增生的柱状肠型上皮细胞,核长而深染,胞质内黏液少或无,细胞假复层(见图21-2),分裂像可见,与大肠的绒毛状腺瘤难以区分,不到20%的病例中尚可见到被覆相同上皮的管状腺体。腺瘤中可见到杯状细胞、潘氏细胞、含5-羟色胺和肽类激素细胞。
(4)乳头状腺瘤,胆道型
由衬覆胆道型上皮细胞的乳头状结构组成,与正常胆囊上皮细胞相比,胞浆内黏液稍多,仅有轻度异型性,无潘氏细胞或内分泌细胞,尚无伴有原位癌或浸润癌的报道。此型最少见,多数被覆正常胆囊上皮的乳头状病变,其实质为继发于慢性胆囊炎的增生性改变。
(5)管状乳头状腺瘤
如在胆囊腺瘤内同时存在管状腺瘤和乳头状腺瘤的成分,并且两种成分均超过肿瘤的20%以上时,则称为管状乳头状腺瘤。有2种类型:①有管状腺体和类似肠绒毛腺管状腺瘤的乳头状结构组成;②有类似幽门腺的管状腺体和衬覆胃小凹上皮的乳头状结构。部分病例可见潘氏细胞和内分泌细胞。罕见情况下,管状乳头状腺瘤可发生于腺肌瘤内。
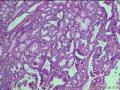
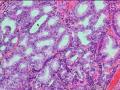
部分病例可由上述不同类型组合而成,此外,已有报道部分腺瘤可表现出尿路上皮特征。这一分类的临床及生物学相关性尚不确定,因此病理医师在诊断腺体时最需要注意的是排除有无高级别上皮内瘤(包括原位癌)的存在(见图21-3),检查范围应包括整个病变和剩余的胆囊黏膜,因为浸润性癌可发生于远离腺瘤主体的部位。提示高级别上皮内瘤的形态学表现包括:显著的核多形性、核不规则、核仁显著的增大的立方形细胞、有丝分裂活跃、极性丧失以及细胞簇状增生等。当乳头状瘤内出现重度异型增生时,最好诊断为非浸润性乳头状癌(noninvasive papillary carcinoma)。
免疫组化
腺瘤的免疫表型与其特殊的细胞分化类型有关,多数均表达CK7、MUC1和CEA,30%病例表达MUC
β-catenin基因突变可见于60%的腺瘤,以幽门腺型多见,浸润癌罕见,与之相反,p53基因突变不发生于胆囊腺瘤,罕见于肝外胆管腺瘤,而在平坦型异型增生和浸润癌中很常见。约25%的胆囊腺瘤可检测到k-ras基因突变。
鉴别诊断
在不形成明显的息肉状病变时,幽门腺型管状腺瘤与幽门腺化生的鉴别很困难,目前人为的以
胆囊腺瘤出现异型增生时必须与胆囊腺癌相鉴别。胆囊腺癌细胞核异型性较明显,细胞核大而深染,大小及形态不规则,核分裂像较多见,腺管结构紊乱,呈分支状、出芽状或筛状,腺体可见背靠背及共壁现象,可见肿瘤细胞浸润间质。而腺瘤伴异型增生则瘤细胞核异型性较轻,核分裂像较少见,腺体无共壁现象及筛状结构形成,间质内无肿瘤细胞浸润。
治疗和预后
较小的腺瘤表现为低级别上皮内肿瘤,而较大的腺瘤则可能有高级别上皮内肿瘤甚至局灶的浸润性癌,目前认为腺瘤可进展为癌的依据包括:①组织学上存在腺瘤向癌转变的证据;②所有原位癌都伴有腺瘤组织;③在浸润癌中残留腺瘤的发生率高;④随着瘤恶性变的进展,大小渐增;⑤在腺瘤恶性变最终成为浸润癌的发展过程中平均年龄按顺序增加;⑥腺瘤和腺癌均在女性中占优势。
胆囊腺瘤癌变的危险因素有[3,10]: ①肿瘤直径:一般认为良、恶性肿瘤界限为
胆囊腺瘤一经诊断应行手术治疗。对直径小于

- The More We See, The Less We Know!