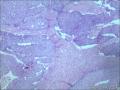
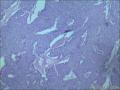
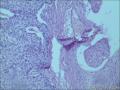
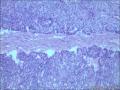
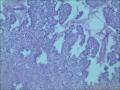
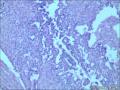
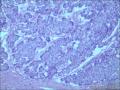
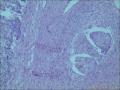
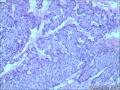
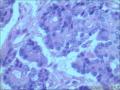
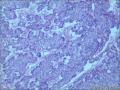
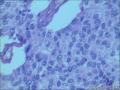
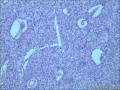
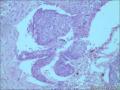
胰腺母细胞瘤是一类主要见于幼儿的恶性上皮性肿瘤。肿瘤由边界清楚的实性细胞巢构成,其中混有腺泡及鳞状小体,有纤维间质分隔。肿瘤中腺泡分化占主导,可有少量的内分泌分化或导管分化。
多发生于儿童,约50%的病例位于胰头部,其余分布于胰体或胰尾。
- 【组织病理学】
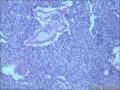
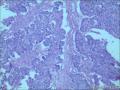
胰母细胞瘤的上皮成分富于细胞,肿瘤细胞排列成边界清楚的岛状,由纤维间质分隔,低倍镜下呈"地图样"外观。多角状肿瘤细胞巢构成的实性区域,与具有极向的肿瘤细胞围绕小腔隙排列形成明显腺泡分化的区域交替出现。罕见病例中可以见到内衬含有黏液的细胞的大腺腔。肿瘤细胞核异型性小。
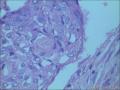
〖鳞状小体〗 鳞状小体是胰母细胞瘤形态学特征之一。这些让人琢磨不透的结构可以是大的上皮样细胞岛,也可以是旋涡状梭形细胞巢,或是角化的鳞状细胞岛。鳞状小体较周围细胞而言,核更大、更倾向于卵圆形;由于生物素的堆积可见到透亮的核。不同的病例及肿瘤的不同区域,鳞状小体的数目及组成都有所不同。
〖间质〗胰母细胞瘤,尤其是儿童病例,间质通常细胞丰富,某些病例甚至呈肿瘤形态。罕见情况下可见异源性间质成分,如肿瘤性骨或软骨组织均有报道。
〖组织化学及免疫组化〗
>90%的胰母细胞瘤有腺泡分化,因此淀粉酶消化后PAS阳性及胰酶免疫组化标记,包括胰蛋白酶、糜蛋白酶及脂酶阳性。阳性的区域可能为局灶性,通常限于腺泡分化区域的肿瘤细胞顶浆内。
2/3以上的病例至少可见局灶性内分泌分化的免疫组化标记(CgA 或Syn)阳性,半数以上的病例表达导管分化的标记,如CEA、DUPAN-2或B72.3。多数情况下表达腺泡标记的肿瘤细胞的比例高于表达内分泌或导管标记的肿瘤细胞。在血清AFP升高的病例,免疫组化AFP可阳性。
免疫组化尚不能很好地标记鳞状小体的分化。
〖与腺泡细胞癌的关系〗胰母细胞瘤及腺泡细胞癌均显示腺泡分化,并都可有少量内分泌及导管分化。组织学上,腺泡的形成是胰母细胞瘤的特征而且其实性区类似于腺泡细胞癌实性排列的区域。两者在生物学上也相似,儿童预后相对较好而成人预后较差。因此有人认为,胰母细胞瘤可以看作发生于儿童的腺泡细胞癌。这种提法在很多方面都具有支持点,但是由于胰母细胞瘤仍然具有其特征性的组织学、免疫组化及临床特征,因此还是将其归为独立的肿瘤。
胰腺母细胞瘤是一类主要见于幼儿的恶性上皮性肿瘤。肿瘤由边界清楚的实性细胞巢构成,其中混有腺泡及鳞状小体,有纤维间质分隔。肿瘤中腺泡分化占主导,可有少量的内分泌分化或导管分化。
多发生于儿童,约50%的病例位于胰头部,其余分布于胰体或胰尾。
【组织病理学】
胰母细胞瘤的上皮成分富于细胞,肿瘤细胞排列成边界清楚的岛状,由纤维间质分隔,低倍镜下呈"地图样"外观。多角状肿瘤细胞巢构成的实性区域,与具有极向的肿瘤细胞围绕小腔隙排列形成明显腺泡分化的区域交替出现。罕见病例中可以见到内衬含有黏液的细胞的大腺腔。肿瘤细胞核异型性小。
〖鳞状小体〗 鳞状小体是胰母细胞瘤形态学特征之一。这些让人琢磨不透的结构可以是大的上皮样细胞岛,也可以是旋涡状梭形细胞巢,或是角化的鳞状细胞岛。鳞状小体较周围细胞而言,核更大、更倾向于卵圆形;由于生物素的堆积可见到透亮的核。不同的病例及肿瘤的不同区域,鳞状小体的数目及组成都有所不同。
〖间质〗胰母细胞瘤,尤其是儿童病例,间质通常细胞丰富,某些病例甚至呈肿瘤形态。罕见情况下可见异源性间质成分,如肿瘤性骨或软骨组织均有报道。
〖组织化学及免疫组化〗
>90%的胰母细胞瘤有腺泡分化,因此淀粉酶消化后PAS阳性及胰酶免疫组化标记,包括胰蛋白酶、糜蛋白酶及脂酶阳性。阳性的区域可能为局灶性,通常限于腺泡分化区域的肿瘤细胞顶浆内。
2/3以上的病例至少可见局灶性内分泌分化的免疫组化标记(CgA 或Syn)阳性,半数以上的病例表达导管分化的标记,如CEA、DUPAN-2或B72.3。多数情况下表达腺泡标记的肿瘤细胞的比例高于表达内分泌或导管标记的肿瘤细胞。在血清AFP升高的病例,免疫组化AFP可阳性。
免疫组化尚不能很好地标记鳞状小体的分化。
〖与腺泡细胞癌的关系〗胰母细胞瘤及腺泡细胞癌均显示腺泡分化,并都可有少量内分泌及导管分化。组织学上,腺泡的形成是胰母细胞瘤的特征而且其实性区类似于腺泡细胞癌实性排列的区域。两者在生物学上也相似,儿童预后相对较好而成人预后较差。因此有人认为,胰母细胞瘤可以看作发生于儿童的腺泡细胞癌。这种提法在很多方面都具有支持点,但是由于胰母细胞瘤仍然具有其特征性的组织学、免疫组化及临床特征,因此还是将其归为独立的肿瘤。