| 图片: | |
|---|---|
| 名称: | |
| 描述: | |
- 右颞叶肿瘤
-
本帖最后由 于 2006-11-13 20:30:00 编辑
该例是两好合一好,首先提供的病例特别好,让人特提兴趣。第二好是马老师帖子评的好,使人学习进步。帖子被翻译如下:
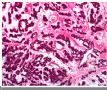
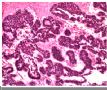
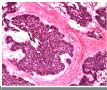
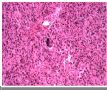
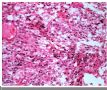
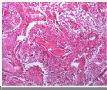
本例提供的图片显示有双相分化的恶性肿瘤。图1-3为上皮性恶性肿瘤(癌),而图4-6显示为高度恶性之胶质瘤(胶质母细胞瘤)。这两种成份同时出现在一个肿瘤中激起了我们的兴趣。前几张图可见肿瘤细胞形成腺腔,伴有四周栅栏状的排列,这肯定是腺癌。未见细胞浆的角化也未见癌巢外周绕以玻璃样变之基底膜样结构,这些特点提示癌巢是腺样囊腺癌或基底样癌。癌巢之间的肿瘤呈胶质性间质,其细胞数不多,无坏死,亦无明显之不典型胶质细胞。但是,图4的胶质成份明显充血,细胞数增多,细胞异形性显著,并且有明确向星形细胞分化,它的形态是间变性胶质母细胞瘤。图6不能肯定是胶质母细胞瘤,但是有坏死。 这两种成份的结合见于以下情况:
1、碰撞癌(两种成份共存---转移性腺癌和胶质母细胞瘤,如果是老年人,有大范围的腺癌,而且癌也不在胶质母细胞瘤内,这种碰撞癌可能性也存在,但是非常罕见。
2、胶质母细胞瘤有上皮化生。胶质母细胞瘤中的上皮化生,无论是腺上皮还是鳞状上皮都可以存在,但是其化生的范围较小,并且化生的成份被典型之胶质母细胞瘤围绕。
等待你的进一步的结果。
-
The photos show an apparently biphasic malignancy. Figures 1~3 show an epithelial malignancy (carcinoma), while figures 4~6 show a high grade glioma (glioblastoma). The combination is certainly intriguing.
Peripheral palisading of neoplastic cells and formation of glandular spaces are present in the former, making it an adenocarcinoma. No hyalinized basement membrane material or cytoplasmic keratinizarion is detected to suggest adenoid cystic carcinoma or basaloid carcinoma. The tissue between epithelial nests is gliotic parenchyma that shows no hypercellularity, necrosis, or obvious atypical glial cells. The latter has congested vessels, hypercellularity, marked cytologic atypia and clear cut glial (astrocytic) differentiation in Figure 4 that are consistent with anaplastic astrocytoma or glioblastoma. I am not certain, but there may be tumor necrosis in Figure 6, which would make this a glioblastoma.
Two possibilities exist for such combination - (1) collision cancer (co-existing metastatic adenocarcinoma and glioblastoma), and (2) glioblastoma with epithelial metaplasia. In an elderly individual and with such a large area of adenocarcinoma that may not actually be located within the glioblastoma, possibility (1) is favored. Possibility (2) is a very rare occurrence. Metaplastic epithelial elements in glioblastomas can be either glandular or squamous or both, but the areas of involvement are usually small and typically surrounded by glioblastoma.
I wait to be educated.

聞道有先後,術業有專攻